Biohemijska analiza urina. U koju svrhu lekari propisuju biohemijski test krvi na ureju
Urin je vodeni rastvor elektrolita i organske materije. Glavna komponenta urina je voda (92–99%), u kojoj se otapa oko hiljadu različitih komponenti, od kojih mnoge još nisu u potpunosti opisane. Svakog dana oko 50-70 suvih supstanci se uklanja iz tela, od kojih su većina urea i natrijum hlorid. Sastav urina značajno varira zdravi ljudi.
Obično se propisuje analiza:
Kod bolesti urinarnog sistema,
Za pregled na rutinskim inspekcijama,
Procijeniti tijek bolesti, kontrolirati razvoj komplikacija i djelotvornost liječenja.
Osobama koje su imale streptokoknu infekciju (bol u grlu, grimizna groznica) se savetuje da uzmu test urina 1 do 2 nedelje nakon oporavka. Zdravim ljudima se savetuje da obavljaju ovu analizu 1-2 puta godišnje.
Uoči je bolje ne jesti povrće i voće koje mogu promijeniti boju mokraće (repa, mrkva), ne uzimati diuretike. Prije prikupljanja urina potrebno je napraviti higijenski toalet genitalija. Ženama se ne preporučuje da uzimaju urin tijekom menstruacije. Za pravilno sakupljanje urina, neophodno je da se tokom prvog jutarnjeg mokrenja ispusti mala količina urina u WC školjku, a zatim, bez prekidanja mokrenja, zamijenite posudu za sakupljanje urina u koju ćete sakupiti oko 100-150 ml urina. Pribor za sakupljanje urina za analizu treba da bude čist i suh. U slabo opranim posudama urin brzo postaje zamućen i dobija alkalnu reakciju. Produženo skladištenje urina dovodi do promene fizičkih svojstava, proliferacije bakterija i uništenja sedimentnih elemenata.
Standardi u rezultatima:
Količina isporučene urina nema dijagnostičku vrijednost,
Boja: različite nijanse žute,
Transparentnost: transparentna,
Miris: mekan, nespecifičan,
Reakcija na pH: kisela, pH manja od 7,
Glukoza: odsutna,
Ketonska tijela: nema,
Bilirubin: odsutan,
Crvene krvne ćelije: 0–3 u vidnom polju za žene, 0–1 u vidnom polju za muškarce,
Bele krvne ćelije: 0–6 u vidnom polju za žene, 0–3 u vidnom polju za muškarce,
Protein: odsutan,
Epitel: 0–10 na vidiku,
Cilindri: nema,
Soli: nema,
Bakterije: nema.
Fizičko-hemijske karakteristike
Normalni urin ima slamku žuta boja različitog intenziteta. Boja urina kod zdravih ljudi određena je prisustvom supstanci formiranih iz krvnih pigmenata. Boja varira u zavisnosti od njene relativne gustine, dnevne zapremine i prisustva različitih komponenti bojenja koje ulaze u ljudsko telo sa hranom, lekovima, vitaminima.
Promjene boje koje nisu uzrokovane bolešću:
Roze - od acetilsalicilne kiseline, mrkve, repe
Smeđe uši, sulfonamidi, aktivni ugljen,
Zelenkasto žuta - od rabarbare, aleksandrijskog lista,
Zasićena žuta - prijem riboflavina, 5-NOK, furagin,
Nakon teškog pića, bezbojan je. Ovo nije patologija, ako nije trajni simptom.
Normalno, što je intenzivnija žuta boja urina, to je veća njegova relativna gustina, i obrnuto. Koncentrisana urin ima svetliju boju.
Promjene boje kod bolesti:
U patologiji jetre i žučne kese - boja jakog čaja,
S glomerulonefritisom - crvenkasta boja, boja "mesnog slopa",
Ako je urin stalno bezbojan ili blago žut, to je simptom uznapredovale bolesti bubrega,
Pjeskoviti sediment, ako sipate mokraću u posudu, govori o sklonosti stvaranju bubrežnih kamenaca.
Uz upalu urinarnog trakta (uretritis, cistitis, pielonefritis) - sa pahuljicama, blatnjavim,
Pjenasti - ovo se nalazi samo kod muškaraca. To znači da je sperma ušla u urinarni trakt. To se dešava nakon seksa, zagađenja i viška sperme.
Transparentnost
Normalno svježi urin je čist. Mali oblak zamućenosti može se pojaviti u njemu zbog epitelnih ćelija i sluzi. Izražena zamućenost urina može biti uzrokovana prisustvom crvenih krvnih zrnaca, leukocita, masti, epitela, bakterija, značajnom količinom različitih soli (urati, fosfati, oksalati). Uzroci zamućenosti određeni su sedimentnom mikroskopijom i hemijskom analizom.
Blago mutan urin se često uočava kod starijih osoba (uglavnom iz uretre). Nastala zamućenost urina pri stajanju na hladnoći obično zavisi od gubitka urata, u toplotnim - fosfatima.
Specifična težina (relativna gustina)
Merenje specifične težine urina omogućava da se proceni sposobnost bubrega da se koncentriše i razblaži urin. Smanjenje koncentracije bubrega javlja se istovremeno sa smanjenjem ostalih bubrežnih funkcija.
Normalno funkcionisanje bubrega karakterišu velike fluktuacije specifične težine urina tokom dana, što je povezano sa unosom hrane, vodom i gubitkom telesnih tečnosti (znojenje, disanje). Bubrezi u različitim stanjima mogu izlučiti urin s relativnom gustoćom od 1001 do 1040.
Postoje:
Hypostenuria (specifična težina ispod 1010),
Isostenuria (pojava monotone prirode specifične težine koja odgovara primarnoj mokraći 1010)
Hyperstenuria (visoka proporcija).
Maksimalna gornja granica specifične težine urina kod zdravih ljudi je 1028, kod djece mlađe od 3-4 godine 1025. Niža specifična težina je znak smanjene sposobnosti koncentracije bubrega. Smatra se da minimalna donja granica specifične težine urina, komponenta 1003-11004, ukazuje na normalnu funkciju bubrega.
Proporcija se može povećati sa: oligurijom (smanjenje izlučivanja urina); toksikoza trudnica; veliki gubitak tečnosti (produženo povraćanje, dijareja); nizak unos tečnosti; intravenska infuzija manitola, dekstrana, radiopaque agensa; prisustvo lekova ili njihovih proizvoda raspada u urinu; glomerulonefritis, nefrotski sindrom; nekontrolirani dijabetes melitus (kada se glukoza izlučuje urinom); zatajenje srca, praćeno edemom; bolest jetre; adrenalna insuficijencija.
Proporcija se može smanjiti sa: dijabetes insipidus; hronično zatajenje bubrega; akutno oštećenje bubrežnih tubula; poliurija - obilno uriniranje (unos diuretika, obilno pijenje).
pH (kiselost)
Bubrezi izbacuju nepotrebne supstance i zadržavaju neophodne supstance kako bi osigurali razmenu vode, elektrolita, glukoze, aminokiselina i održali acidobaznu ravnotežu. Reakcija urina (pH) u velikoj mjeri određuje efikasnost i karakteristike ovih mehanizama. Normalno, najčešće reakcija urina je blago kiselinska (pH 5,0–7,0). To zavisi od mnogih faktora: starosti, ishrane, tjelesne temperature, vježbanja, stanja bubrega i sl. Kada se koristi pretežno mesna hrana, reakcija je više kisela, a kada se konzumira biljnom hranom, ona je alkalna.
Kada urin stoji, pH se povećava zbog formiranja amonijuma od strane mikroorganizama (pH 9 ukazuje na nepravilno čuvanje uzorka). Stalne pH vrijednosti (7-8) ukazuju na infekciju urinarnog trakta. Promene u pH urina zavise od pH krvi: kod acidoze, urin je kiseli, u alkalozi, alkalni. Neslaganje ovih pokazatelja javlja se kod hroničnih lezija tubula bubrega: u krvi se uočava hiperklorna acidoza, a reakcija urina je alkalna.
Važno je odrediti pH kada:
Urolitijaza (urinska reakcija određuje mogućnost i prirodu kamena: kamenje mokraćne kiseline se češće formira pri pH ispod 5,5, oksalatno kamenje na 5,5–6,0, fosfat pri pH 7,0–7,8)
Specifična dijeta (visok i nizak u kalij, natrij, fosfat),
Patologije endokrinog sistema,
Bolest bubrega,
Diuretički tretman.
pH se povećava (pH\u003e 7): nakon obroka sa vegetarijanskom ishranom; sa hiperkalemijom (povišen nivo kalijuma u krvi); hronično zatajenje bubrega; paratiroidna hiperfunkcija; produženo povraćanje; tumori genitourinarnog sistema; neke specifične uslove; kao rezultat delovanja natrijum citrata, bikarbonata, adrenalina, aldosterona.
pH se smanjuje (pH< 5): при диете с высоким содержанием мясного белка, клюквы; голодании; гипокалиемии (низкое содержание калия в крови); обезвоживании; лихорадке; сахарном диабете; туберкулезе; сильной диарее; в результате действия аскорбиновой кислоты, кортикотропина, хлорида аммония, метионина.
Protein je normalan u mokraći nedostaje ili ima malih tragova, budući da su proteinski molekuli veliki i ne mogu uvijek proći kroz membranu bubrežnih glomerula.
Pojava proteina u urinu (proteinurija) može biti:
Fiziološka (ortostatska, hipotermija, nakon povećanog fizičkog napora);
Patološki (kod različitih bolesti).
U bubrežnim glomerulima se dnevno filtrira oko 5 g proteina, uglavnom albumina. Više od 99% re-ulazi u krvotok, manje od 100 mg / dan se uklanja urinom. Fiziološku proteinuriju karakteriše sadržaj proteina manji od 0,3 g / l.
Proteinurija je čest nespecifičan simptom bolesti bubrega. Postoje ne-masivni (gubitak do 3 g / dan) i masivna (preko 3 g / dan) proteinurija. Kod bubrežne proteinurije, protein se nalazi iu dnevnom iu noćnom urinu. Proteinurija se često kombinuje sa pojavom u urinu cilindara, crvenim krvnim zrncima, leukocitima.
Proteinurija se može manifestovati u: akutnom i hroničnom glomerulonefritisu; akutni i hronični pijelonefritis; upalnih bolesti urinarni trakt (cistitis, uretritis); nefropatija trudnica; bolesti sa visoka temperatura; teška zatajenja srca; tuberkuloza bubrega; hemoragijske bolesti; nefritis uzrokovan uzimanjem analgina i sličnih supstanci; hipertenzija; tumori urinarnog trakta; neke specifične bolesti.
Normalno, u urinu nema šećera, jer se sva glukoza nakon filtracije kroz membranu glomerula bubrega potpuno apsorbira natrag u tubule.
Pojava glukoze (glikozurija) može biti:
Fiziološki (tokom stresa, uzimanje povećanih količina ugljenih hidrata u starijih osoba),
Extrarenal (šećerna bolest, pankreatitis, difuzno oštećenje jetre, hipertireoza, povrede glave, udari, trovanje ugljen monoksidom, morfijum, kloroform i druge bolesti),
Bubrezi (bubrežni dijabetes, hronični nefritis, akutna insuficijencija bubrega, trudnoća, trovanje fosforom, određeni lijekovi).
Kada je koncentracija glukoze u krvi veća od 8,8–9,9 mmol / l, šećer se pojavljuje u urinu.
Mogući uzroci glukoze u urinu: jesti velike količine ugljenih hidrata; trudnoća; opekotine, teške povrede; infarkt miokarda; trovanje strihninom, morfinom, fosforom; steroidni, renalni dijabetes; hipertireoza (patologija štitnjače); akutni pankreatitis; diabetes mellitus; neke specifične bolesti.
Bilirubin
Bilirubin se obično ne nalazi u urinu. Formirana razaranjem hemoglobina, oko 250-350 mg / dan. Sa povećanjem koncentracije bilirubina u krvi, počinje da se izlučuje putem bubrega i nalazi se u urinu (bilirubinemija).
Uzroci bilirubinemije:
- povećana razgradnja hemoglobina (hemolitička anemija, policitemija, resorpcija masivnih hematoma); opstruktivna žutica, infekcije jetre, abnormalna funkcija jetre (virusni hepatitis, hronični hepatitis, ciroza jetre); rezultat djelovanja toksičnih supstanci (alkohol, organska jedinjenja, infektivni toksini); sekundarna insuficijencija jetre (zbog zatajenja srca, tumora jetre); povećanje formiranja stercobilinogena u gastrointestinalnom traktu (ileitis, kolitis, intestinalna opstrukcija).
Ketonska tijela
Ketonska tela uključuju aceton, acetoacetatnu kiselinu i beta-hidroksibutiranu kiselinu. Kod zdrave osobe dnevno se izlučuje 20-30 mg ketona. Povećano izlučivanje ketona s urinom (ketonurija) pojavljuje se u kršenju ugljikohidratnog, masnog ili proteinskog metabolizma.
Primarna ketonurija: dijabetes; koma i prekomatozna stanja; alkoholna ketoacidoza (odbijanje hrane za 2-3 dana u toku uzimanja alkohola); akutni pankreatitis.
Sekundarna ketonurija: acetomično povraćanje kod male djece (sa infektivnim bolestima, ugljikohidratnim izgladnjivanjem, itd.); neuravnotežena dijeta (produženo gladovanje, dijeta usmjerena na smanjenje tjelesne težine; konzumiranje uglavnom bjelančevina i masne hrane; isključivanje ugljikohidrata iz prehrane); postoperativna (sa velikim mehaničkim povredama mišića (sindrom sudara); nakon operacija na meningama, povredama glave, subarahnoidnim krvarenjima, teškom iritacijom i ekscitacijom centralnog nervnog sistema); bolest glikogena; tireotoksikoza; Cushingova bolest; hiperprodukcija kortikosteroida (tumor prednjeg režnja hipofize ili nadbubrežne žlezde).
Mikroskopija sedimenta urina
U sedimentu mokraće postoji organizovani sediment (ćelijski elementi, cilindri, sluz, bakterije, kvasac) i neorganizovani (kristalni elementi).
Crvene krvne ćelije
Kod urina se dnevno izlučuju 2 miliona eritrocita, što je kod proučavanja sedimenta urina obično manje od 3 eritrocita u vidnom polju za žene i 1 eritrocita u vidnom polju za muškarce. Sve što je više je hematurija.
Dodeli:
Bruto hematurija (kada se mijenja boja urina);
Microhematuria (kada se boja urina ne promijeni, a crvena krvna zrnca se otkriju samo pod mikroskopom).
U sedimentu urina, crvena krvna zrnca mogu biti nepromenjena (sadrže hemoglobin) i modifikovana (bez hemoglobina, izlučena). Pojava u urinu izlučenih eritrocita je važna za uspostavljanje dijagnoze bolesti, jer najčešće imaju bubrežno poreklo i nalaze se kod glomerulonefritisa, tuberkuloze i drugih bolesti bubrega. Svježe nepromijenjeni eritrociti su više znakovi za lezije urinarnog trakta (urolitijaza, cistitis, uretritis).
Da bi se odredio izvor hematurije, koristi se uzorak "tri krvne sudove": pacijent sakuplja urin u tri posude. Kod krvarenja iz mokraćne cijevi, hematurija je najveća u prvoj seriji (nepromijenjeni eritrociti), iz mjehura u posljednjoj seriji (nepromijenjeni eritrociti), s drugim izvorima krvarenja, crvena krvna zrnca su ravnomjerno raspoređena u sve tri serije.
Uzroci crvenih krvnih zrnaca u urinu (hematurija): urolitijaza; tumori genitourinarnog sistema; glomerulonefritis; pielonefritis; infektivne bolesti urinarnog trakta (cistitis, tuberkuloza); hemoragijska dijateza (hemofilija, trombocitopenija, trombocitopatija, poremećaji krvarenja, netolerancija na antikoagulantnu terapiju); povreda bubrega; sistemski eritematozni lupus (lupus nefritis); arterijska hipertenzija; trovanje derivatima benzena, anilinom, zmijskim otrovom, antikoagulansima, otrovnim gljivama.
Bele krvne ćelije
Leukociti u mokraći zdrave osobe nalaze se u maloj količini (kod muškaraca od 0 do 3, kod žena i djece 0-6 leukocita na vidiku). Povećanje broja leukocita u urinu (leukociturija) ukazuje na inflamatorne procese u bubrezima (pielonefritis) ili urinarnom traktu (cistitis, uretritis). Za utvrđivanje izvora leukociturija koristi se trostruki uzorak: preovladavanje leukocita u prvom dijelu ukazuje na uretritis ili prostatitis, au trećem na cistitis, ravnomjerna raspodjela leukocita u svim dijelovima vjerojatno ukazuje na oštećenje bubrega.
Moguća takozvana sterilna leukociturija. To je prisustvo leukocita u urinu u odsustvu bakteriurija i disurija (kod pogoršanja hroničnog glomerulonefritisa, kontaminacije tokom sakupljanja urina, stanja nakon tretmana antibioticima, tumora bešike, bubrežne tuberkuloze, intersticijskog analgetskog nefritisa).
Uzroci leukociturija: akutni i hronični glomerulonefritis, pielonefritis; cistitis, uretritis, prostatitis; kamenje u ureteru; tubulointersticijalni nefritis; sistemski eritemski lupus.
Epitelne ćelije
U sedimentu mokraće se skoro uvek nalaze epitelne ćelije. Obično ih nema na vidiku.
Povećanje broja skvamoznih stanica obično ukazuje na nepravilnu pripremu pacijenta za prikupljanje analize.
Povećanje broja prelaznih epitelnih ćelija ukazuje na: intoksikaciju; groznica; netolerancija na anesteziju, drogenakon operacija; žutica različitog porijekla; urolitijaza (u vrijeme prolaza kamena); kronični cistitis; polipoza mokraćne bešike; rak mokraćne bešike.
Pojava ćelija bubrežnog epitela je moguća sa: pielonefritisom; intoksikacija (uzimanje salicilata, kortizona, fenacetina, preparata bizmuta, trovanje solima teških metala, etilen glikol); tubularna nekroza; odbacivanje transplantata bubrega; nefroskleroza.
Cilindri
Cilindar je protein koji koagulira u lumen bubrežnih tubula i uključuje bilo koji sadržaj lumena tubula. Cilindri imaju oblik samih tubula (cilindrični kalup). U urinu zdrave osobe mogu se detektovati pojedinačni cilindri u vidnom polju po danu. U opštoj analizi urina nema cilindra. Pojava cilindara (cylindruria) je simptom oštećenja bubrega. Vrsta cilindara (hijalinska, zrnasta, pigmentna, epitelna, itd.) Nema posebnu dijagnostičku vrijednost.
Cilindri (cylindruria) se pojavljuju u opštoj analizi urina za: širok spektar bolesti bubrega; infektivni hepatitis; crvena groznica; sistemski eritemski lupus; osteomijelitis.
Bakterije
Normalno, urin u bešici je sterilan. Kada se mokri, mikrobi ulaze iz donjeg dijela uretre, ali njihov broj nije veći od 10.000 po 1 ml. Bakteriurija je definisana kao identifikacija više od jedne bakterije na vidiku (kvalitativna metoda), ili rast kolonija u kulturi koja prelazi 100.000 bakterija po ml (kvantitativna metoda).
Prisustvo bakterija u urinu u odsustvu pritužbi smatra se asimptomatskom bakteriurijom. Slično stanje se često javlja kod organskih promena u urinarnom traktu; kod žena seksualno promiskuitetnih; u starijim osobama. Asimptomatska bakteriurija povećava rizik od infekcije urinarnog trakta, posebno tokom trudnoće (infekcija se razvija u 40% slučajeva).
Detekcija bakterija u analizi urina ukazuje na infektivnu leziju organa mokraćnog sistema (pielonefritis, uretritis, cistitis, itd.). Određivanje vrste bakterija moguće je samo uz pomoć bakterioloških istraživanja.
Yeast Fungi
Otkriće kvasca roda Candida ukazuje na kandidozu, najčešće uzrokovanu nepravilnom antibiotskom terapijom, primjenom imunosupresiva i citostatika.
Određivanje vrste gljivica moguće je samo bakteriološkim pregledom.
Sluz se luči epitelom sluzokože. Normalno odsutna ili prisutna u urinu u malim količinama. Kod upalnih procesa u donjem urinarnom traktu povećava se sadržaj sluzi u urinu. Povećana količina sluzi u urinu može ukazivati na kršenje pravila za pripremu analize.
Kristali (neorganizovani talog)
Urin je otopina raznih soli koje se mogu taložiti nakon taloženja urina (formiraju se kristali). Nastajanje kristala doprinosi niskoj temperaturi. Prisustvo određenih kristala soli u sedimentu mokraće ukazuje na promenu reakcije na kiselinsku ili alkalnu stranu. Pretjerana sol u urinu doprinosi formiranju kamenca i razvoju urolitijaze.
Mokraćna kiselina i njene soli (urates) se pojavljuju kada: visoko koncentrirani urin; reakcija na urinsku kiselinu (nakon vježbanja, uz prehranu od mesa, groznicu, leukemiju); uratna dijateza, giht; hronično zatajenje bubrega; akutni i hronični nefritis; dehidracija (povraćanje, dijareja, groznica); teški upalni nekrotični procesi; tumori; leukemija; citostatička terapija; trovanje olovom; u novorođenčadi.
Kristali Hipurne kiseline: konzumiranje voća koje sadrže benzojevu kiselinu (borovnice, lingonije); dijabetes; bolest jetre; procesi truljenja u crevima.
Triplex fosfati, amorfni fosfati: alkalna urin u zdravom; povraćanje, ispiranje želuca; cistitis; hiperparatiroidizam.
Kalcijum oksalat (oksalurija se javlja u bilo kojoj reakciji urina): konzumiranje hrane bogate oksalnom kiselinom (spanać, kiseljak, paradajz, šparoge, rabarbara, krompir, paradajz, kupus, jabuke, naranče, jake bujone, kakao, jaki čaj, prekomjerni šećer mineralna voda s visokim sadržajem ugljičnog dioksida i soli organskih kiselina; teške zarazne bolesti; pielonefritis; diabetes mellitus; trovanje etilen glikolom; oksaloza ili primarna hiperoksalaturija (genetski neuspjeh).
Neutral fosfatni kreč: artritis i artroza reumatske etiologije; nedostatak željeza; chlorosis.
Leucin i tirozin: teški metabolički poremećaj; trovanje fosforom; destruktivna bolest jetre; perniciozna anemija; leukemija.
Cistin: kongenitalni poremećaj metabolizma cistina - cistinoza; ciroza jetre; virusni hepatitis; stanje jetrene kome; Wilsonova bolest (kongenitalni defekt u razmjeni bakra).
Drugi klinički testovi urina
Analiza urina prema Nechyporenku
Analiza urina prema Nechyporenku je laboratorijska istraživanja urin, kojim lekar može da proceni stanje bubrega i urinarnog trakta.
Analiza urina Nechiporenko se obično propisuje nakon opšte analize urina, ako su u kliničkoj analizi identifikovane abnormalnosti. Analiza urina prema Nichiporenko omogućuje detaljnije proučavanje ovih povreda za ispravnu dijagnozu. Sa ovom analizom, lekar može da prati i efikasnost lečenja.
Nakon temeljitog toaleta genitalnih organa, sakuplja se prosečan deo urina: za to se prolazi prva količina urina izlučenog (15-20 mililitara), a srednji deo jutarnjeg urina se stavlja u pripremljene čiste posude.
Za analizu urina prema Nechyporenku koristi se 1 ml dijela urina koji se isporučuje pacijentu i izračunava se broj komponenti urina (po 1 ml): crvene krvne stanice, bijele krvne stanice i cilindri.
Norme analize urina Nechyporenko:
- crvenih krvnih zrnaca - ne više od 1000; leukociti - ne više od 2000; cilindri - ne više od 20.
Povećanje onih ili drugih oblikovanih elemenata može potvrditi ili opovrgnuti rezultate opće analize urina. Provedena istraživanja osiguravaju maksimalnu točnost dijagnoze.
Kakovsky-Addis analiza urina
Da bi se izračunali uniformni elementi u dnevnoj količini metodom Kakovsky-Addis, unos tečnosti je ograničen tokom perioda ispitivanja: pacijent ne bi trebao piti noću i piti manje tokom dana. Istovremeno, relativna gustina urina (1020-1025) i njena pH (5.5) su standardizirani, što je veoma važno za ovu analizu. Urin sakupljen za 10-12 sati. Pacijent mokri prije spavanja (ovaj dio mokraće se izlijeva), označava vrijeme, a nakon 10-12 sati mokri u kuvanim jelima. Ovaj dio urina se dostavlja u laboratoriju za istraživanje. Ako je nemoguće održati mokrenje 10-12 sati, pacijent mokri u kuvanim jelima u nekoliko koraka i bilježi vrijeme posljednjeg mokrenja.
Kakovsky-Adisov broj za normalnu urinu je do 1.000.000 za eritrocite, do 2.000.000 za leukocite i do 20.000 za cilindre.
Neki autori navode i druge podatke za Kakovsky-Addis metod: eritrociti - do 2-3 miliona, leukociti - do 4 miliona, cilindri - do 100 hiljada.
Analiza urina Zimnitsky
Uzorak urina prema Zimnitskom omogućava procjenu koncentracijske funkcije bubrega (tj. Sposobnost bubrega da se koncentriraju i razrjeđuju urin).
Laboratorija procjenjuje sljedeće pokazatelje:
Količina mokraće u svakom od 3-časovne porcije; relativna gustina urina u svakom delu,
Dnevna diureza (ukupna količina urina dodijeljena dnevno); dnevna diureza (volumen urina od 6 do 18 sati (1-4 porcije)); noćna diureza (volumen urina od 6 sati do 6 ujutro (5-8 obroka)).
Neophodno je isključiti diuretike na dan studije. Test se izvodi u uobičajenom režimu pijenja i ishrani pacijenta, preliminarna priprema nije potrebna, ali je preporučljivo upozoriti pacijenta da je poželjno da količina tečnosti na ovaj dan ne prelazi 1-1,5 l. Kršenje ovih stanja dovodi do veštačkog povećanja količine izlučivanja urina (poliurija) i smanjenja njegove relativne gustine, što onemogućava pravilno tumačenje rezultata istraživanja. Iz istog razloga, sprovođenje uzorka Zimnitskog nije preporučljivo kod pacijenata sa ne diabetes mellitus i diencefalni poremećaji (koji potiču od diencefalične patologije).
Na dan studije, takođe je neophodno da se izmeri dnevna količina tečnosti koja se pije i koja se nalazi u prehrambenim proizvodima (ova informacija će biti potrebna od strane lekara da interpretira rezultat).
Za obavljanje testova na Zimnitsky 8 dana sakupite 8 porcija urina. U 6 sati ujutro pacijent isprazni mjehur (ovaj dio se izlijeva). Zatim, počevši od 9 ujutru, tačno svaka 3 sata sakuplja 8 porcija urina u odvojenim teglama (do 6 ujutru narednog dana). Svaka konzerva je označena vremenom sakupljanja urina. Sve porcije se dostavljaju u laboratoriju.
Normalno kod odraslih, fluktuacije u volumenu urina u pojedinačnim porcijama kreću se od 40 do 300 ml; fluktuacije u relativnoj gustini urina između maksimalnih i minimalnih vrijednosti ne bi trebalo biti manje od 0.012–0.016 (na primjer, od 1008 do 1025 ili od 1010 do 1026, itd.).
Funkcija normalne koncentracije bubrega karakteriše sposobnost da se poveća relativna gustina urina do maksimalnih vrednosti (preko 1020) tokom dana, a normalna sposobnost za razmnožavanje može smanjiti relativnu gustinu urina ispod osmotske koncentracije (osmolarnosti) plazme bez proteina jednake 1010-1012.
U patologiji može doći do smanjenja koncentracije bubrega, kao i do narušavanja sposobnosti razrjeđivanja urina. Oštećenje sposobnosti bubrega da koncentriše urin manifestuje se smanjenjem maksimalnih vrijednosti relativne gustoće, štaviše, ni u jednom dijelu urina tijekom Zimnitskog testa, uključujući i noću, relativna gustoća ne prelazi 1020 (hipostenurija). U isto vrijeme, sposobnost bubrega da razrjeđuje urin se zadržava dugo vremena, tako da minimalna relativna gustoća urina može doseći, kao i obično, 1005.
Smanjenje koncentracije bubrega dovodi do smanjenja relativne gustine urina (hipostenurija) i povećanja količine urina (poliurija).
Niska gustina mokraće i njene male fluktuacije tokom dana mogu zavisiti od vanrednih faktora:
U prisustvu edema, fluktuacije gustine se mogu smanjiti;
Uz dugoročno poštovanje dijete bez proteina i bez soli, gustina mokraće može da ostane i jedan dan na malim brojevima;
Niska gustina urina sa malim fluktuacijama (1000–1001), sa retkim porastom do 1003–1004, primećena je kod insipidusa dijabetesa.
Mnogo rjeđe u klinici postoji povećanje relativne gustine urina otkriveno tokom Zimnitsky testa. Razlozi za ovo povećanje su: patološko stanje, praćeno smanjenjem perfuzije bubrega sa očuvanom koncentracijom bubrega (kongestivno zatajenje srca, početne faze akutnog glomerulonefritisa) i dr. bolesti i sindrome praćene teškom proteinurijom (nefrotski sindrom); stanja povezana s gubitkom tekućine; dijabetes melitus, koji se nastavlja sa teškom glukozurijom; toksikoza trudnica.
Amburge Method
Kada se ispituje ovom metodom, pacijent ograničava unos tečnosti tokom dana i isključuje noću. Urin prikupljen u 3 sata. Ujutro pacijent isprazni mokraćnu bešiku (ovaj urin se odbaci), označava vrijeme, a nakon točno 3 sata sakuplja urin za pregled.
Metoda Amburge odnosi se na metode za kvantitativno određivanje ujednačenih elemenata u urinu. Ovo određuje broj uniformnih elemenata koji se izlučuju u urinu u trajanju od 1 minute.
Normalno, broj leukocita u minutnom volumenu urina je 2000, eritrociti - 1000. Ponekad se u literaturi mogu naći i drugi brojevi norme: leukociti u minutnom volumenu urina - 2500, eritrociti - 2000.
Sakupljanje dnevnog urina
Pacijent sakuplja urin u roku od 24 sata, poštujući uobičajeni režim pijenja. Ujutro u 6-8 sati isprazni mjehur i označi vrijeme (taj dio mokraće se izlije), a zatim u roku od jednog dana sav urin se sakupi u čistu posudu širokog grla kapaciteta najmanje 2 litre, sa čvrsto zatvorenim poklopcem. Poslednji deo se uzima tačno u isto vreme kada je prikupljanje počelo dan ranije (beleži se vreme početka i kraja zbirke). Ako se u laboratoriju ne pošalje sav urin, onda se količina dnevnog urina mjeri mjernim cilindrom, dio se ulije u čistu posudu, u koju se isporučuje u laboratoriju, i mora se naznačiti količina dnevnog urina.
Na taj dan se mora uzeti u obzir količina tečnosti koja se pije u svim oblicima (uključujući voće: lubenice, grožđe, jabuke, itd.). Kod zdrave osobe, otprilike 3/4 (65–80%) potrošene tekućine je normalno tokom dana.
Poliurija je obilan protok urina (više od 2000 ml dnevno). To može biti zbog mnogo razloga:
Velika količina utrošene tečnosti;
Upotreba osmotskih diuretika (manitol, urea, 40% rastvor glukoze, albumin, itd.) Ili saluretici (derivati tiazida, furosemid, uregit);
Teško oštećenje bubrega;
Ostale bolesti: šećerna bolest, pielonefritis.
Oligurija je smanjenje količine urina koja se oslobađa dnevno. To može biti zbog oba ekstrarenalna uzroka (ograničenje unosa tečnosti, povećano znojenje, obilna dijareja, nekontrolirano povraćanje, zadržavanje tečnosti kod pacijenata sa srčanom insuficijencijom) i oštećenje bubrežne funkcije kod pacijenata sa glomerulonefritisom, pijelonefritisom, uremijom itd.
Anurija je oštar pad (do 200-300 ml dnevno ili manje) ili potpuni prestanak izlučivanja urina. Postoje dvije vrste:
Sekretna anurija se može primetiti kod šoka, akutnog gubitka krvi, uremije.
Izlučujuća anurija povezana je sa oslabljenim odvajanjem urina kroz uretru ili sa smanjenjem funkcije mokraćne bešike sa očuvanom bubrežnom funkcijom.
Također u dnevnoj analizi urina određuje se omjer dnevnog urina i noći. Normalno, zdrava osoba ima dvostruko više prevalencije dnevne diureze tokom noći.
Nokturija je jednakost ili čak dominacija noćne diureze tokom dana. Nokturija je također važan pokazatelj smanjenja koncentracijske funkcije bubrega, iako može biti posljedica drugih patoloških stanja (zatajenje srca, dijabetes insipidus, itd.).
Biohemijska analiza dnevnog urina
Urin za ove analize se prikuplja po jednoj šemi.
Mokraća se sakuplja tokom dana: prvi jutarnji dio mokraće se uklanja, svi slijedeći dijelovi urina raspodijeljeni tijekom dana, noći i jutarnji dio sljedećeg dana se sakupljaju u jednu posudu, koja se čuva u hladnjaku (od +4 do + 8 ° C) u cijelosti. vrijeme sakupljanja (ovo je neophodan uvjet, budući da se sadržaj glukoze značajno smanjuje na sobnoj temperaturi). Nakon završetka sakupljanja urina, sadržaj kontejnera mora biti precizno izmeren, obavezno promešati i odmah sipati u sterilnu posudu. Dovedite ovaj kontejner u laboratoriju za istraživanje.
Sav urin nije neophodan. Morate odrediti dnevnu količinu urina (diureza) u mililitrima, napisati visinu i težinu pacijenta.
Reberg test (klirens endogenog kreatinina, brzina glomerularne filtracije)
Ova analiza se odnosi na uzorke koji procenjuju sposobnost čišćenja bubrega. Stoga, smanjenje izlučivanja kreatinina u urinu i povećanje njegove koncentracije u krvi ukazuju na smanjenje filtracije u bubrezima. Nakon 40 godina, glomerularna filtracija se smanjuje za 1% godišnje. Budući da najmanja količina filtracije u bubrezima zavisi od visine i težine osobe, za normalizaciju indikatora kod ljudi koji značajno odstupaju u veličini od prosječnih vrijednosti, klirens kreatinina se preračunava na uslovnu vrijednost standardne prosječne površine tijela (1,7 m 2). Za to morate znati visinu i težinu osobe. Ovo je posebno značajno kod provođenja Reberg testa kod djece, budući da se odgovarajuće dobne vrijednosti daju u smislu standardne površine tijela.
Analiza se izvodi:
Za kontrolu funkcije bubrega,
Procjena utjecaja teških fizičkih napora; sa endokrinim bolestima (dijabetes, bolesti štitne žlijezde, hipofiza, nadbubrežne žlijezde).
U pripremi za proučavanje treba izbegavati fizički napor, isključiti jaki čaj, kafu, alkohol, poštovati uobičajeni režim vode i ograničiti unos mesa. Treba imati na umu da unos kortikotropina, kortizola, tiroksina, metilprednizolona, furosemida i drugih lijekova može utjecati na količinu filtracije, tako da treba unaprijed razgovarati s liječnikom o uvjetima testa.
Istovremeno sa unošenjem urina (na kraju perioda sakupljanja) potrebno je proći uzorak krvi da bi se odredila koncentracija kreatinina.
Norme kreatinina (ml / min / 1,7 m 2):
Djeca do 1 godine
65–100 ml / min / 1,7 m 2;
Ljudi
1–30 godina 88–146 ml / min / 1,7 m 2;
30–40 godina 82–140 ml / min / 1,7 m 2;
40–50 godina 75–133 ml / min / 1,7 m 2;
50–60 godina 68–126 ml / min / 1,7 m 2;
60–70 godina starosti 61–120 ml / min / 1,7 m 2;
nakon 70 godina 55–113 ml / min / 1,7 m 2;
Žene
1–30 godina 81–134 ml / min / 1,7 m 2;
30–40 godina 75–128 ml / min / 1,7 m 2;
40–50 godina 69–122 ml / min / 1,7 m 2;
50–60 godina 64–116 ml / min / 1,7 m 2;
60–70 godina 58–110 ml / min / 1,7 m 2;
nakon 70 godina, 52-105 ml / min / 1,7 m 2.
Uočen je nivo iznad gornje granice referentnih vrijednosti: u početnom periodu šećerne bolesti; sa hipertenzijom; sa nefrotskim sindromom.
Niži nivo kreatinina:
Do 30 ml / min / 1,7 m 2 - umjereno smanjenje bubrežne funkcije (nije bitno samostalno),
30–15 ml / min / 1,7 m 2 - bubrežna insuficijencija (kompenzirana, subkompenzirana),
Manje od 15 ml / min / 1,7 m 2 - dekompenzirana bubrežna insuficijencija.
Analiza kreatina urina
Smanjenje izlučivanja kreatinina u urinu i povećanje kreatinina u krvi primećeno je kod pacijenata sa oštećenjem bubrega. Dnevno izlučivanje kreatinina s urinom ovisi o spolu, dobi, ukupnoj mišićnoj masi. Ova studija je najvažnija za procjenu funkcije bubrega kada je uključena u test klirensa kreatinina (Reberg test).
Posebna priprema za analizu nije potrebna.
Akutno i hronično oštećenje bubrega,
Bolesti endokrinih žlezda (štitnjače, hipofiza, nadbubrežne žlijezde),
Trudnoća
Smanjena mišićna masa.
Kreatininske norme: žene nakon 14 godina 5.3–15.9 mmol / dan, muškarci nakon 14 godina 7.1–17.7 mmol / dan.
Povećani nivo kreatinina može se javiti tokom: fizičkog napora; akromegalija, gigantizam; dijabetes; infekcije; hipotireoza; ishrana sa dominacijom mesne hrane.
Smanjenje nivoa kreatinina je moguće uz: hipertireoidizam; anemija; paraliza, mišićna distrofija, bolesti sa smanjenjem mišićne mase; napredni stadijum bolesti bubrega; leukemija; vegetarijanska hrana.
Kreatinin se smanjuje u urinu, teče iz bubrega iz stenoze renalne arterije.
Test kalcijum urina
Izlučivanje ovog kalcija u urinu je usko povezano sa metabolizmom u koštano tkivo, unos kalcija iz hrane i funkcije bubrega. Kada se koristi dijeta sa niskim sadržajem kalcijuma, njen sadržaj u urinu ne prelazi 3,75 mmol / dan.
Indikacije za analizu:
Procjena paratireoidnih žlijezda,
Dijagnoza i verifikacija osteoporoze,
Dijagnoza i kontrola tretmana rahitisa,
Bolesti kostiju
Bolesti hipofize i štitnjače.
Priprema za studiju: trebaju biti isključeni diuretici.
Kalcij u mokraći:
Do 6 sedmica 0–1 mmol / dan;
6 sedmica - 8 mjeseci 0–1,62 mmol / dan;
8–12 mjeseci 0–1,9 mmol / dan;
12 meseci - 4 godine 0–2.6 mmol / dan;
4–5 godina 0–3,5 mmol / dan;
5–7 godina 0–4,6 mmol / dan;
7–10 godina 0–7.0 mmol / dan;
10–12 godina 0–8,8 mmol / dan;
12–14 godina 0–10,5 mmol / dan;
Nakon 14 godina, 2,5–7,5 mmol / dan.
Povećana ekskrecija kalcijuma (hiperkalciurija) može se pojaviti kada: produženo izlaganje sunčevoj svjetlosti; hiperparatireoidizam, Itsenko - Cushingov sindrom, akromegalija; osteoporoza; predoziranje vitaminom D (u mnogim slučajevima hiperkalciurija je uočena prije povećanja nivoa kalcija u serumu); povećan kalcijum u ishrani i mlečnoj ishrani; tireotoksikoza; neke vrste tumora; sa produženom imobilizacijom; neke specifične bolesti; lekovi (furosemid, amonijum hlorid).
Ponekad se ne može otkriti uzrok hiperkalciurije, a to ne dovodi do negativnih posljedica.
Smanjenje nivoa kalcijuma (hipokalciurija) može biti uzrokovano: hipoparatiroidizmom, pseudohipoparitiroidizmom (paratiroidna insuficijencija); rahitis; svi slučajevi smanjenja nivoa kalcijuma u krvi (osim onih povezanih sa bolestima bubrega); mnogi slučajevi nefroze (neinflamatorna bolest bubrega); akutni nefritis; tumori kostiju; hipotireoza; neke specifične bolesti.
Analiza urina za magnezijum
Ova studija je pokazatelj dnevnog izlučivanja u urinu jednog od važnih elemenata u tragovima, magnezijuma. Nedostatak sadržaja magnezijuma može dovesti do poremećaja centralnog nervnog sistema, smanjenog tonusa mišića, patološkog tijeka trudnoće (pobačaja).
Glavne indikacije za upotrebu: procjena izlučivanja magnezija, neurološka patologija, zatajenje bubrega, patologija kardiovaskularnog sistema.
Određivanje nivoa magnezijuma u urinu je od posebnog značaja, jer vam omogućava da dijagnostikujete njegovu insuficijenciju pre promene koncentracije u serumu.
Kada se pripremaju za analizu, diuretike treba isključiti iz ishrane.
Normalno, izlučivanje magnezija u urinu dnevno je 2,5–8,5 mmol / dan (60–120 mg / dan).
Povećani magnezijum u urinu može se pojaviti u: ranim fazama hronične bolesti bubrege; adrenalna insuficijencija kortikalne supstance (Addisonova bolest); alkoholizam; redovnu upotrebu antacida koji sadrže magnezijum; tretman cisplatinom.
Smanjenje sadržaja magnezijuma može se pojaviti kod: sindroma malabsorpcije; akutna ili hronična dijareja; dijabetička ketoacidoza; dehidracija; pankreatitis; kasne faze zatajenja bubrega; nedovoljan sadržaj magnezijuma u hrani.
Analiza urina za kalijum
Količina kalijuma koja se izlučuje urinom uveliko zavisi od starosti i ishrane. Kod novorođenčadi i djece mlađe od 6 godina ona je niža nego kod starije djece i odraslih. Povećana sekrecija se naziva hiperkalurija, niska - hipokaliurija. Regulacija bubrega izlučivanja kalijuma iz organizma ovisi o kiselinsko-baznoj ravnoteži. Izlučivanje kalijuma je pojačano mnogim diureticima.
Ova analiza je propisana za:
Dijetna kontrola; procjenu ravnoteže unosa i gubitka kalijuma,
Kontrolna terapija za hormonske poremećaje, posebno nadbubrežne žlijezde,
Evaluacija intoksikacije,
Definicije renalne patologije,
Kada se pripremaju za analizu, diuretike treba isključiti iz ishrane.
Djeca do 1 godine 1–20 mmol / dan,
1-4 godine 10–30 mmol / dan,
4–14 godina 10–60 mmol / dan,
Više od 14 godina 30-100 mmol / dan.
Povećanje nivoa kalijuma u urinu (hiperkaliurija) može se javiti kada: protok kalijuma iz ćelija (trauma, sepsa, transfuzija crvenih krvnih zrnaca sa rokom trajanja više od 7 dana); početak posta; Cushingov sindrom, primarni i sekundarni aldosteronizam; primarno oštećenje bubrega; tretman sa ACTH, hidrokortizonom, kortizonom, živinim diureticima i diakarbom.
Smanjenje nivoa (hipokaliurija) može se uočiti kada: stanje hroničnog nedostatka kalijuma u hrani; gubitak kalijuma (povraćanje, dijareja); Addisonna bolest; bolesti bubrega sa smanjenjem odliva urina (teški glomerulonefritis, pijelonefritis, nefroskleroza).
Analiza natrija u urinu
Izlučivanje natrija u urinu varira s godinama i jako ovisi o njegovom unosu iz hrane i stanja. vodni bilans organizam. Kod novorođenčadi, ovaj indikator (klirens natrija) iznosi samo 20% u odnosu na odrasle. Promene u sadržaju natrijuma u urinu odražavaju povrede njegovog unosa, metabolizma i izlučivanja. Najvažniji uzrok je hipovolemija (smanjenje volumena cirkulirajuće krvi).
Indikacije za analizu:
Patologija bubrega,
Diuretička kontrola,
Dijetalna kontrola,
Bolesti nadbubrežnih žlezda
Traumatska povreda mozga.
Kada se pripremaju za analizu, diuretike treba isključiti iz ishrane.
Djeca do 1 godine 1–10 mmol / dan,
Djeca od 1 do 7 godina starosti 10–60 mmol / dan,
Djeca 7–14 djece 40–170 mmol / dan,
Ljudi stariji od 14 godina 130-260 mmol / dan.
Povećava se nivo natrijuma sa: povećanim unosom natrijuma; postmenstrualna diureza (fiziološko stanje); adrenalna insuficijencija (primarna ili sekundarna); žad sa gubitkom soli; terapija diureticima; dijabetes; neke specifične bolesti; bilo koji oblik alkaloze ili drugog stanja u kojem mokraća postaje alkalna.
Smanjenje nivoa natrijuma uočeno je kod: smanjenog unosa natrija; predmenstrualni natrij i zadržavanje vode (fiziološko stanje); ekstrarenalni gubitak natrijuma sa normalnim unosom vode; prvih 24-48 sati nakon operacije (sindrom diuritskog stresa); dijareja; prekomjerno znojenje; neke specifične bolesti.
Analiza urina za fosfor
Neorganski fosfor je jedan od glavnih mineralnih komponenti koštanog tkiva (sadrži više od 80% ukupnog fosfora u organizmu). Ona je deo mnogih biološki važnih supstanci, uključena je u mnoge metaboličke procese i neophodna je za normalno funkcionisanje svih ćelija tela, uključujući i ćelije centralnog nervnog sistema. Izlučivanje fosfora u urinu značajno varira i zavisi od ishrane. Sadržaj mokraće u mokraći sa konstantnom ishranom manji je od 32,3 mmol / dan, a dijeta bez ograničenja - do 42,0 mmol / dan. Postoje značajne dnevne fluktuacije u izlučivanju fosfora u urinu s maksimalnim vrijednostima u poslijepodnevnim satima. Sa standardnom ishranom, promene u izlučivanju fosfora mogu biti posledica patoloških procesa u skeletnom sistemu i bubrezima. Indikacije za analizu:
Bolesti kostiju,
Bolesti paratireoidnih žlezda,
Produžena nepokretnost
Tretman vitaminom D,
Bolest bubrega.
Kada se pripremaju za analizu, diuretike treba isključiti iz ishrane.
Norme fosfora:
Djeca do 1 godine 0,6–15 mmol / dan,
1-4 godine 1–25 mmol / dan,
4–7 godina 10–30 mmol / dan,
7–14 godina starosti 15–40 mmol / dan,
Starije od 14 godina 12.9–40 mmol / dan.
Povećani nivo fosfora (hiperfosfaturija) može se javiti kada: rahitis; produžena nepokretnost; oštećenje bubrežnih tubula; porodična hipofosfatemija; podložnost stvaranju mokraćnih kamenaca; leukemija.
Snižavanje nivoa fosfora (hipofosfaturija): tuberkuloza; enterokolitis; zarazne bolesti; hipotireoza; neke specifične bolesti; post
Mokraćna kiselina u urinu
Indikacije za analizu:
Dijagnoza poremećaja metabolizma purina (giht),
Dijagnoza endokrinih bolesti,
Bolesti krvi
Trovanje olovom,
Sumnja na nedostatak folne kiseline u hrani.
Norme mokraćna kiselina:
Djeca do 1 godine 0,35–2,0 mmol / dan;
Djeca 1–4 godine 0,5–2,5 mmol / dan;
Djeca starosti 4–8 godina 0,6–3,0 mmol / dan;
Djeca 8–14 godina 1,2–6,0 mmol / dan;
Osobe starije od 14 godina 1,48–4,43 mmol / dan.
Povećana razina mokraćne kiseline može se pojaviti kod: gihta; leukemija; virusni hepatitis; anemija srpastih ćelija; lobarna upala pluća; epilepsija; neke specifične bolesti.
Do smanjenja nivoa mokraćne kiseline može doći kada: nedostatak folne kiseline; trovanje olovom; povećanje atrofije mišića; lek: kalijum jodid, kinin, atropin.
Urea u urinu
Ovo je najvažniji pokazatelj efikasnosti izlučivanja konačnog proizvoda metabolizma proteina. Ispitivanje ureje u krvi i urinu omogućava procjenu stanja metabolizma proteina, diferencijaciju bolesti bubrega i bolesti jetre. Obično se oko 20 g azota uree dnevno izlučuje urinom. Pročišćavanje azota uree se koristi za procjenu funkcije bubrega. Normalno, ovaj indikator je unutar 40–60 ml / min. Visoka koncentracija uree u krvi i nizak nivo urina (ispod 10 g / l) ukazuje na zatajenje bubrega.
Indikacije za analizu:
Bolest bubrega i jetre,
Trudnoća
Dijetalna kontrola,
Praćenje procesa isceljenja.
Djeca do 1 godine od 10-100 mmol / dan;
Djeca 1–4 godine 50–200 mmol / dan;
Djeca od 4 do 8 godina 130–280 mmol / dan;
Djeca od 8 do 14 godina 200–450 mmol / dan;
Osobe starije od 14 godina 428–714 mmol / dan.
Povećanje nivoa uree može se javiti tokom: dijete sa visokim sadržajem proteina; hipertireoidizam (slaba funkcija štitnjače); postoperativni period; prekomjerno davanje tiroksina; povećano opterećenje mišića; groznica; dijabetes.
Smanjenje nivoa ureje može se javiti tokom: trudnoće; dijeta sa niskim sadržajem proteina i visoko ugljenih hidrata; bolest jetre; bolesti bubrega i zatajenje bubrega; upotreba testosterona, insulina, somatotropina; post; nespojiva transfuzija krvi.
Nivoi uree takođe se povećavaju tokom perioda oporavka.
Mokraćna kiselina se nalazi u ljudskom tijelu i bitan je element u metabolizmu proteina, a također sudjeluje u različitim biokemijskim procesima. Pojavljuje se u jetri iz raznih metaboličkih proizvoda koji ulaze u ljudski organizam zajedno s hranom. Testiranje krvi je potrebno za osobu ako liječnik posumnja da ima nepotpune metaboličke proizvode iz tijela.
Šta je to?
Činjenica je da se sa mokraćnom kiselinom iz organizma dobijaju štetne supstance. Ako ste uočili pravilan rad bubrega, onda će, shodno tome, uklanjanje metaboličkih produkata biti brzo. Višak azota, koji će se javiti tokom loše funkcije bubrega, može imati štetan učinak na sve organe i sisteme tijela.
Na mokraćnoj kiselini šta je to? Naravno, takav postupak će moći odrediti nivo mokraćne kiseline sadržane u krvi nakon izlučivanja metaboličkih produkata. Odredite njegovu količinu prisustvom u natrijumovim solima.
Ako lekar primeti da mokraćna kiselina prelazi normu, onda ona preti ozbiljnim problemima u telu, čak i hroničnim bolestima i oštećenjem tkiva i organa.
Tipično, takav postupak propisuje specijalista za identifikaciju znakova određenih bolesti u tijelu. Razlozi zbog kojih možete dobiti uputnicu za analizu mokraćne kiseline mogu biti sljedeći:
- Ako vam je dijagnostikovan giht.
- Lymphopioparativne bolesti koje su već pronađene u vama.
- Sa artropatijom nepoznate etiologije.
- Ako se identifikuju simptomi urolitijaze.
Priprema
Na mokraćnu kiselinu i da li za to postoji neka priprema? Naravno, potrebna je priprema. Iako svaka osoba obično sadrži mokraćnu kiselinu u tijelu, ona se može značajno povećati.
Obično se priprema za analizu mokraćne kiseline vrši unapred. rano ujutro. Ne preporučuje se ništa da se jede prije analize.
Takođe, poslednji put kada treba da jedete je osam sati pre predviđenog početka analize. Alkohol se ne preporučuje koristiti najmanje dva dana prije procedure, tako da pokazuje ispravan rezultat.
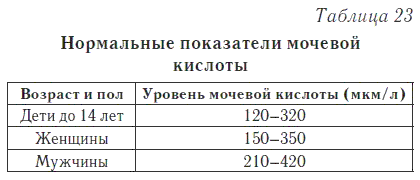
Norma
U normalnom rasponu mokraćne kiseline, liječnici određuju sljedeće pokazatelje: za djecu do dvanaest godina, mokraćna kiselina se nalazi u volumenu od 120-320 ml, kod žena norma je između 150 i 350 ml, odnosno kod muškaraca, 210-420 ml je norma. Ostali standardi, ako su fiksni, smatraju se patologijom.
Boost
Ako su analize pokazale značajno povećanje mokraćne kiseline, razlog za to može biti:
- Zarazne bolesti.
- Onkološke bolesti.
- Tokom trudnoće postoji takva patologija (toksikoza).
- Akutna alkoholna intoksikacija.
- Pretjeran fizički napor može također uzrokovati takvu patologiju.
- Ako vaša dijeta sadrži veliku količinu masti i pržite, ili se prejedete.
Ako se mokraćna kiselina nalazila u vama u povišenoj količini tokom poroda, onda bi se u postporođajnom periodu sve trebalo vratiti u normalu. Da biste to potvrdili, možete ponoviti proceduru testa krvi.
Lekari preporučuju određene preventivne mere sa povišenom mokraćnom kiselinom, što će pomoći da se izbegnu hronične bolesti. Potrebno je prestati pušiti i konzumirati alkohol u prekomjernim količinama, jesti manje masne hrane, dimljenog mesa i mesa. Preporučuje se piti dva litra vode dnevno.
Mokraćna kiselina je krajnji proizvod reakcija transformacije purinskih baza, koje čine osnovu DNK i RNK nukleotida, sintetiziranih uglavnom jetrom i izlučenih bubrezima. To je heterociklično jedinjenje ugljenika, kiseonika, azota i vodika.
Nivo mokraćne kiseline, određen biohemijskom analizom krvi, govori o zdravstvenom stanju. Promene u sadržaju ovog metaboličkog proizvoda u krvi, kako naviše tako i nadole, zavise od dva procesa: formiranja kiseline u jetri i vremena kada se izlučuju putem bubrega, što može da se promeni usled različitih patologija.
Norma mokraćne kiseline
Kako analizirati
Ova vrsta analize se dodjeljuje kako za procjenu zdravstvenog stanja tijekom liječničkog pregleda, tako i za prisutnost određenih bolesti, o čemu se indikator može povećati (dijabetes, kardiovaskularne bolesti, giht, itd.).
Priprema za studiju je da se suzdrži od jela osam sati, tj. pacijent dolazi na prazan želudac za uzimanje uzoraka krvi. Preporučljivo je uzeti analizu prije uzimanja bilo kakvih lijekova (antihipertenzivi, itd.). 1-2 dana prije analize potrebno je potpuno eliminirati alkohol, a ne uključiti se u hranu bogatu proteinima i purinima, kao i izbjegavati fizičko preopterećenje.
Za studiju se uzima venska krv - indikator se određuje u serumu. Po pravilu, rezultat će biti spreman za jedan dan.
Uzroci povišene mokraćne kiseline
Hipertenzija
Već u fazi 2 hipertenzije, uočeno je povećanje urične kiseline. Hiperurikemija uzrokuje oštećenje bubrega, što doprinosi progresiji osnovne bolesti (vidi). Protiv antihipertenzivne terapije nivoi mokraćne kiseline mogu se vratiti u normalu bez specifične terapije. Ako se takva dinamika ne poštuje, preporučuje se da se primijeti posebna dijeta (vidi dolje) i povećanje u fizička aktivnostsa daljnjom terapijom hiperurikemije.
Gout
Kada je mokraćna kiselina povišena, razlozi su prekomjerno stvaranje purinskih baza. Kod gihta, bubrezi su najviše pogođeni postepenim formiranjem bubrežne insuficijencije, kao i zglobova, ali promjene u njima nisu tako aktivne. Stepen patoloških promena korelira sa nivoom mokraćne kiseline - što je više, to više utiče na bubrege. Osim toga, hiperurikemija doprinosi razvoju i progresiji ateroskleroze, oštećenju arterijskog zida, zbog čega su ljudi sa gihtom podložniji kardiovaskularnim patologijama.
Bolesti endokrinih organa: akromegalija, hipoparatiroidizam, diabetes mellitus.
Sa hipoparitiroidizmom drugi karakteristični pokazatelj krvi je povišen kalcijum mobilisan iz kostiju.
Visok šećer u krvi i hiperinsularni hormoni kod dijabetesa melitusa dovode do patoloških promena u mnogim tipovima metabolizma, uključujući uništavanje nuklearnog materijala ćelija, što dovodi do sekundarnog povećanja nivoa mokraćne kiseline, bez obzira na funkciju bubrega.
Akromegalija je uzrokovana prekomjernom sintezom somatotropnog hormona i manifestira se nesrazmjernim povećanjem dijelova tijela. Patologija je praćena kršenjem razmjene purinskih nukleotida i, shodno tome, hiperurikemije.
Gojaznost
Povećana težina često prati giht, dijabetes i hipertenziju. Postoji koncept metabolicnog sindroma, koji je posebno relevantan poslednjih decenija: gojaznost + arterijska hipertenzija + dijabetes melitus. Svaka od ovih patologija doprinosi hiperurikemiji.
Povećani nivo lipoproteina i holesterola
Česti prekursor očiglednih kliničkih manifestacija gihta i HA je asimptomatsko podizanje ove dve komponente lipidnog profila. Aterosklerotična promjena arterija koje pripadaju različitim vaskularnim bazenima. Mokraćna kiselina ubrzava oksidativne reakcije lipoproteina niske gustoće i lipidne peroksigenacije. Nastali oksidativni stres doprinosi progresiji. Pored toga, mokraćna kiselina je uključena u agregaciju i adheziju trombocita, povećavajući rizik od koronarne tromboze.
Bolesti bubrega, urolitijaza
Mokraćna kiselina je supstanca koja stvara kamen i doprinosi formiranju bubrežnih kamenaca. Smanjeno izlučivanje mokraćne kiseline bubrezima u brojnim patologijama: policistična bubrežna bolest, nefropatija na pozadini trovanja olovom, acidoza i toksikoza trudnica.
Bolesti krvi
U ovom slučaju, pored razgradnje krvnih komponenti, dolazi do raspadanja komponenti tkiva sa povećanjem nivoa purinskih baza. Hiperurikemija je karakteristična za policitemiju, leukemiju, slabu anemiju B12, kongenitalnu i stečenu hemolitičku anemiju.
Asimptomatsko podizanje mokraćne kiseline
Svaki peti stanovnik Rusije i Belorusije ima povećan nivo ovog metaboličkog proizvoda u krvi bez kliničke patologije. Na osnovu brojnih epidemioloških i prospektivnih studija, ovo stanje se smatra nezavisnim, snažnim i promjenjivim faktorom rizika za kardiovaskularne bolesti i kasniju smrtnost.
Druge patologije
- Bolesti koje se javljaju sa masivnim raspadom tkiva, kao što je opekotina. Na pozadini bubrežne insuficijencije, vrijeme izlučivanja razmjene bubrega se povećava.
- Lesch-Nyhanov sindrom, genetska bolest koja uzrokuje nakupljanje purina u tijelu. Pored hiperurikemije, povećava se i nivo kiseline u urinu.
- protiv poremećaja metabolizma purina.
- Erektilna disfunkcija. Povećanje nivoa metabolita purina u krvi 6 puta povećava rizik od razvoja erektilne disfunkcije.
Nespecifični faktori koji dovode do hiperurikemije
- Serija aplikacija lekova -Furosemid, Aspirin, fenotiazini, teofilin, adrenalin, itd.
- Dijeta bogata purine baze. Poznato je da je drugo ime gihta bolest aristokrata sa viškom mesa, ribe, crnog vina, iznutrica u ishrani, tj. proizvodi koji sadrže veliku količinu purina.
- Uzimanje alkohola, posebno piva i crnih vina bogatih purinima. Pored toga, alkohol negativno utiče na funkciju bubrega i jetre, što takođe doprinosi hiperurikemiji.
- Dugotrajna dijeta, koja rezultira kršenjem funkcije bubrega.
- Prekomerno fizičko naprezanje dovodi do hiperurikemije zbog povećane potrošnje proteina, tj. njegovo propadanje.
Simptomi sa povećanim nivoom analize
Kada mokraćna kiselina raste u krvi, simptomi ovog stanja su uvijek specifični, ovisno o osnovnom uzroku, ali postoje i karakteristične manifestacijekoji omogućavaju sumnju na hiperurikemiju:
- U odraslih:
- Zubni kamenčići
- Povećan zamor
- Hronični umor
- Specifični simptomi povezani sa osnovnom patologijom
- Kod djece: svijetlo crvene mrlje.
Pozitivan efekat hiperurikemije
Paradoksalno, visoki nivo metabolizma purina u krvi, prema nekim istraživačima, ima pozitivan efekat na organizam i omogućava ispravljanje određenih patoloških stanja:
- Brojne studije 60-70 godina. potvrdili su viši nivo inteligencije i odgovora kod pacijenata sa akutnom hiperurikemijom. Hemijski, kiselina je slična trimetiliranom ksantin kofeinu, i kao rezultat toga, veruje se da je sposobna da poboljša performanse.
- Povećani nivoi kiselina produžuju život, delujući kao antioksidant koji blokira peroksinitrit, superoksid i oksidisane reakcije katalizovane gvožđem. Transfuzija mokraćne kiseline povećava serumsku antioksidativnu aktivnost i poboljšava funkciju endotela.
- Mokraćna kiselina je najjači neuroprotektor, inhibitor neuroinflamacije i neurodegeneracije, smanjujući rizik od i.
Međutim, ovaj pozitivni efekat se primećuje kod akutnog povećanja kiseline u krvi. Hronična hiperurikemija dovodi do disfunkcije endotela i doprinosi razvoju oksidativnog procesa.
Što učiniti s povećanim rezultatom analize
Detekcija povišenog nivoa mokraćne kiseline u krvi je prvi korak za naknadnu dijagnozu kako bi se utvrdio osnovni uzrok ovog stanja. Osnovno je lečenje osnovne patologije uz istovremeno liječenje hiperurikemije.
- Dijeta sa povišenom mokraćnom kiselinom uključuje smanjenje udjela proteinskih namirnica u ishrani: meso, konzervirano meso i čorbe, dimljeno meso, haringe, inćuni, srdele, kava, čokolada, mahunarke, gljive, banane, alkohol, uz povećanje udjela voća i povrća, fermentisane mlečne proizvode, jaja, žitarice, žitarice. Preporučuje se odvarke divlje ruže i mekinja.
- Fighting overweight. Često, sa normalizacijom težine, hiperurikemija nestaje bez specifičnog tretmana.
- Povećajte dnevni režim pijaće do 2-3 litre. Možete piti čistu vodu ili voće, sokove od povrća, voćne napitke razrijeđene na pola vodom.
Terapija lijekovima
Svi lijekovi se primjenjuju isključivo na način propisan od strane liječnika i pod njegovom kontrolom, uz redovna mjerenja sadržaja kiseline u krvi i urinu.
Diuretici
Ubrzajte izlučivanje kiseline iz organizma urinom. Pošto neki od njih povećavaju koncentraciju mokraćne kiseline u krvi, a kontraindikovani su i kod brojnih patologija (gihta i drugih), propisivanje lekova iz ove grupe je strogo individualno i sprovodi se kratkim kursom sa praćenjem parametara krvi i urina.
Allopurinol
On inhibira sintezu mokraćne kiseline u jetri inhibiranjem enzima ksantin oksidaze. Dugotrajno liječenje (2-3 mjeseca) zahtijeva besprijekornu usklađenost s učestalošću primjene. Analogi - Milurit, Zilorik, Foligan, Allopur, Prinol, Apurin, Atisuril, Gotikur, Uridozid, Xanturat, Uprim.
Benzobromarone
Lek koji utiče na funkciju bubrega. Ima urikozurički efekat, inhibira apsorpciju kiseline u proksimalnim bubrežnim tubulima, kao i inhibira enzime uključene u sintezu purina. Analogi - Hipurik, Normurat, Desurik, Excurs, Azabromaron, Maksurik, Urikozurik, Urinorm.
Sulfinpyrazon
Poboljšava izlučivanje kiseline kroz urinarni sistem, posebno u početnim fazama tretmana gihta. Analogi - Anturidean, Pirokard, Enturan, Sulfazon, Sulfizon.
Etamide
On inhibira reapsorpciju mokraćne kiseline u tubulima bubrega, čime se smanjuje njegova koncentracija u krvi.
Folk lijekovi
Učinkovita su bujoni pupova breze, list koprive i brusnice, koji treba uzimati u 1 šalici dva puta dnevno tokom jednog mjeseca.
Niska mokraćna kiselina - patološki uzroci
- Nasledni nedostatak ksantin oksidaze, u kojoj se mokraćna kiselina ne formira i izlučuje putem bubrega kao međuproizvod metabolizma - ksantin. Ksantin se ne izlučuje u potpunosti, djelomično se deponira u skeletnim mišićima i bubrezima.
- Nasledni nedostatak purinske nukleozidne fosforilaze je bolest u kojoj se ne formiraju purinske baze.
- Stečeni nedostatak ksantin oksidaze povezan sa unosom alopurinola i bolesti jetre.
- Bubrežna hipouricemija na pozadini mutacije gena URAT1 i GLUT9 koji kontrolišu proteine odgovorne za reapsorpciju kiseline u proksimalnim bubrežnim tubulima.
- Povećanje obima ekstracelularne tečnosti sa velikim dozama intravenski ubrizganih lekova, kao i na pozadini polidipsije - jake žeđi.
- Cerebralni sindrom, u kojem postoji hiponatremija, dovodi do hiperurikemije.
- Parenteralna ishrana - specifična ishrana ima za cilj održavanje vitalne aktivnosti i, naravno, ne sadrži purine.
- HIV infekcija, kod koje se manjak mokraćne kiseline javlja na pozadini oštećenja mozga.
- Onkološke bolesti na pozadini nedostatka proteina i purinskih baza.
- Enterokolitis zbog abnormalne apsorpcije proteina intestinalnim epitelom.
- U ranoj trudnoći, kada se ukupna količina cirkulirajuće krvi povećava, i mokraćna kiselina se razrjeđuje povećanom količinom vode u krvi.
Nespecifični faktori koji dovode do hipouricemije
- Niska proteinska dijeta sa ograničenjem mesa, ribe. Ova situacija se može dogoditi kod ljudi sa niskim primanjima ili onih koji namjerno poštuju takva ograničenja.
- Zloupotreba čaja i kave, koji imaju diuretski učinak i doprinose uklanjanju kiseline iz tijela.
- Primanje lijekova: losartan, iz grupa salicilata, estrogenskih hormona, trimetoprima, glukoze itd.
Simptomi niskog nivoa mokraćne kiseline
- Gubitak osjetljivosti kože;
- gubitak sluha;
- Astenija - promene raspoloženja, suza, umor, neizvesnost, oštećenje pamćenja;
- U teškim slučajevima - paraliza sa mogućom smrću zbog gušenja, multipla skleroza sa višestrukim lezijama nervnog tkiva.
Kako povećati mokraćnu kiselinu
Nakon što su saznali razloge za ovo stanje i izuzetak ozbiljne patologije Moguće je povećati ovu krvnu sliku normalizacijom unosa proteina. U dnevnoj ishrani po stopi od 1 g proteina na 1 kg težine kod žena, 1,7-2,5 g proteina po kg težine kod muškaraca i najmanje 1,5 g proteina po kg tjelesne težine kod djece.
Ljudsko tijelo funkcionira zbog metaboličkih procesa. Jedna od njih, purin, obezbeđena je jetrom i bubrezima: mokraćna kiselina u krvi pomaže uklanjanje nitrata i, naravno, eliminiše se prirodno. Svako kršenje ovog mehanizma izaziva neugodne simptome i posledice.
Test krvi za mokraćnu kiselinu
Ako sumnjate na bolesti endokrinog sistema i giht, neophodan je biohemijski test krvi. U toku laboratorijske analize utvrđuje se sadržaj razmatranog indikatora i njegova usklađenost sa utvrđenim vrednostima.
Norma mokraćne kiseline u krvi je oko 150-350 µmol / l kod odraslih žena. Kod muškaraca ovaj nivo neznatno raste (do 420 µmol / l).
Da bi se pravilno prošao biološki fluid, važno je slijediti pravila za pripremu:
- 2 dana prije studije, prestati konzumirati proteinske namirnice i meso.
- Nemojte piti alkoholna pića 3 dana prije analize.
- Donirajte krv strogo na prazan želudac, 8 sati nakon zadnjeg obroka.
Povećana mokraćna kiselina u krvi
Sporo izlučivanje opisane supstance iz tijela ili njegova prekomjerna proizvodnja često dovodi do povećanja mokraćne kiseline u krvi. Ovo ukazuje na ozbiljne probleme sa endokrinologijom i progresijom upale zglobova - artritisa.
Drugi uzroci povećane koncentracije mokraćne kiseline:
- psorijaza;
- giht;
- acidoza;
- limfom;
- diabetes mellitus;
- leukemija;
- bolest jetre i bubrega;
- patologija bilijarnog trakta;
- urtikarija;
- crvena groznica;
- anemija;
- tuberkuloza;
- nedostatak vitamina B12;
- produženo gladovanje;
- akutno trovanje alkoholom.
Povećana mokraćna kiselina u krvi takođe ima simptome karakteristične za intoksikaciju - gubitak težine, bledilo. poklopac kože, oslabljena stolica, promjene u tjelesnoj temperaturi.
Mokraćna kiselina u krvi je smanjena
Opisano patološko stanje pojavljuje se u takvim slučajevima:
- fanconijev sindrom;
- uzimanje diuretika;
- dijeta sa nedovoljnom količinom nukleinskih kiselina.
Po pravilu, smanjenje mokraćne kiseline uvijek ukazuje na genetske nasljedne bolesti koje je teško liječiti.
Tretman i normalizacija mokraćne kiseline u krvi
Povećani sadržaj indikatora u biološkoj tekućini prijeti takvim komplikacijama kao što je hronični artritis, sekundarni ili primarni giht. Stoga treba odmah početi sa tretmanom patologije, nakon preliminarne dijagnoze i utvrđivanja tačnog uzroka bolesti.
Kompleksna šema se sastoji od sledećih događaja:
- Uzimanje lijekova s diuretskim učinkom i znači smanjenje proizvodnje mokraćne kiseline (Allopurinol, Koltsikhin).
- Korekcija ishrane uz dominaciju suhih, povrća, isključivanje alkoholnih pića.
- Povećajte količinu utrošene tečnosti, uključujući - sokove, kompote.
Da biste smanjili mokraćnu kiselinu u krvi, možete koristiti popularne recepte:

Krajnji proizvod metabolizma purinskih nukleozida - adenozin i gvanozin. Mokraćna kiselina je supstanca niske molekulske mase koja sadrži azot i nastaje tokom degeneracije.
Prosječna cijena u vašem području: 233 od 80 ... do 400
155 laboratorija obavljaju ovu analizu u vašem području.
Opis studije
Priprema za studiju:
Uzimanje krvi se vrši na prazan stomak.
Prije studije pridržavati se standardne prehrane bez pretjerane konzumacije hrane bogate proteinima i purinima, unosom alkohola. Izbegavajte preterano vežbanje.
Test materijal: Uzimam krvKrajnji proizvod metabolizma purinskih nukleozida - adenozin i gvanozin.
Urična kiselina - Supstanca niske molekulske mase koja sadrži azot, koja se formira tokom degradacije endogenih nukleinskih kiselina (DNK i RNK), kao i kao rezultat katabolizma nukleinskih kiselina, snabdevenih hranom. Izlučivanje mokraćne kiseline iz organizma putem bubrega, tako da se njegov nivo u krvi povećava sa smanjenjem funkcije bubrega.
Hiperuricemija (povišena mokraćna kiselina u krvi) sa metaboličkim pomacima sa povećanjem proizvodnje mokraćne kiseline, posebno kod gihta, nakon izlaganja citotoksičnim lijekovima, s nekim endokrinopatijama i specifičnim enzimskim defektima. Povećan metabolizam nukleinske kiseline tokom rasta tumora i masovno uništavanje tumorskih ćelija tokom hemoterapije takođe dovodi do povećanja sadržaja mokraćna kiselina u krvi. Povećanje koncentracije mokraćna kiselina povezana sa hiperlipidemijom, gojaznošću, hipertenzijom, aterosklerozom, dijabetesom (metabolički sindrom), zloupotrebom alkohola.
Gout - bolest povezana sa metaboličkom mokraćnom kiselinom, u kojoj je natrijum soli mokraćne kiseline (uratsa) kristaliziraju iz prezasićenih tjelesnih tekućina, što uzrokuje pojavu kliničkih simptoma. Jageni artritis se javlja kada se kristali odlažu u zglobnu tečnost ili tkiva koja okružuju zglobove. Naslage soli se takođe mogu pojaviti u mekim tkivima, uzrokujući upalni procesi. U gihtu se uočava oštećenje bubrega, koje se može povezati sa taloženjem kristala soli u parenhimu ili kristalizacijom urata u tubulima bubrega, kao i formiranjem kamena bubrega.
Zdravi ljudi nivo mokraćne kiseline može se blago povećati sa visokim sadržajem purina u hrani i smanjiti sa dijetom niske čistoće. Hrana bogata purinima uključuje meso, jetru, bubrege, mozak, jezik, mahunarke. U odrasloj dobi kod muškaraca nivo mokraćne kiseline više u krvi nego žene; kod muškaraca i žena nakon 60 godina nema razlike u nivou indikatora. Za decu karakteriše više niske vrijednosti mokraćne kiseline u serumu nego kod odraslih.
