बाएं पैर को धोती है। हर्नियेटेड डिस्क
स्नायु शोष एक ऐसी बीमारी है जो मांसपेशियों के तंतुओं के पतले होने और संयोजी ऊतक में उनके बाद के अध: पतन की विशेषता है, जो बिल्कुल संकुचन में सक्षम नहीं है। इस परिवर्तन का परिणाम पक्षाघात हो सकता है। लेख में इस विकृति के बारे में और पढ़ें।
स्नायु शोष: कारण और रोग के रूप
पेशी शोष प्राथमिक (सरल) और माध्यमिक (न्यूरोजेनिक) है।
मांसपेशी के क्षतिग्रस्त होने के कारण प्राथमिक विकास होता है। पैथोलॉजी का कारण प्रतिकूल आनुवंशिकता हो सकता है, जो मांसपेशियों के एंजाइमों के जन्मजात दोष या सेल झिल्ली की उच्च पारगम्यता द्वारा प्रकट होता है। इसके अलावा, पर्यावरणीय कारक रोग के विकास को महत्वपूर्ण रूप से प्रभावित करते हैं। इनमें शामिल हैं: एक संक्रामक प्रक्रिया, शारीरिक तनाव, आघात।
स्नायु शोष (आकृति में दिखाया गया पैथोलॉजी का एक फोटो) तंत्रिका चड्डी के आघात के परिणामस्वरूप विकसित हो सकता है, एक संक्रामक प्रक्रिया जिसमें रीढ़ की हड्डी के पूर्ववर्ती सींगों की मोटर कोशिकाएं प्रभावित होती हैं। रोगियों में परिधीय तंत्रिका क्षति की पृष्ठभूमि पर, संवेदनशीलता कम हो जाती है।
रोग के विकास में योगदान करने वाले कारक असाध्य रोग हैं, परिधीय नसों का पक्षाघात या रीढ़ की हड्डी। बहुत बार, पैथोलॉजी उपवास की पृष्ठभूमि पर प्रकट होती है, विभिन्न चोटों, नशा, चयापचय प्रक्रियाओं के धीमा होने के परिणामस्वरूप, लंबे समय तक मोटर निष्क्रियता, और पुरानी बीमारियों।
द्वितीयक पेशी शोष निम्न प्रकार के हो सकते हैं:
- तंत्रिका amyotrophy। पैथोलॉजी पैरों और पैरों को नुकसान के साथ जुड़ा हुआ है। मरीजों में एक गैट गड़बड़ी है - एक व्यक्ति चलने पर अपने घुटनों को उठाता है। समय के साथ रिफ्लेक्स पूरी तरह से फीका हो जाता है, यह बीमारी शरीर के अन्य हिस्सों में फैल जाती है।
- प्रगतिशील मांसपेशी शोष। बीमारी के लक्षण आमतौर पर दिखाई देते हैं बचपन। रोग कठिन हो जाता है, गंभीर हाइपोटेंशन द्वारा विशेषता है, अंगों की मरोड़, कण्डरा सजगता का नुकसान।
- स्नायु शोष Aran-Duchene। इस बीमारी के साथ, ऊपरी अंगों के दूर के अंग - अंगुलियां, हाथ की अंतःशिरा मांसपेशियां - प्रभावित होती हैं। उसी समय कण्डरा सजगता गायब हो जाती है, लेकिन संवेदनशीलता बनी रहती है। रोग के आगे के विकास में ट्रंक और गर्दन की मांसपेशियों को रोग प्रक्रिया में शामिल किया गया है।
स्नायु शोष: पैथोलॉजी के लक्षण
मांसपेशियों में शोष सबसे अधिक बार विकसित होता है। निचले अंग। पैरों में मांसपेशी शोष कैसे प्रकट होता है? प्रारंभिक चरण में रोग के लक्षण पैरों में थकान, लंबे समय तक शारीरिक परिश्रम के साथ मांसपेशियों की कमजोरी है। बछड़े की मांसपेशियों की मात्रा में ध्यान देने योग्य कमी है। शोष शुरू होता है, एक नियम के रूप में, समीपस्थ समूहों के साथ। इस मामले में, पैरों का मोटर फ़ंक्शन सीमित है - रोगी के लिए सीढ़ियों पर चढ़ना या क्षैतिज स्थिति से एक ऊर्ध्वाधर लेना मुश्किल है। समय के साथ चाल बदल जाती है।
जांघ, पैर या शरीर के अन्य भाग की मांसपेशियों का शोष धीरे-धीरे विकसित होता है और वर्षों तक रह सकता है। रोग एक और दोनों पक्षों को प्रभावित करता है। रोग प्रक्रिया सममित या विषम हो सकती है। लक्षण रोग के कारण और रूप, रोगी के स्वास्थ्य और उम्र पर निर्भर करते हैं।
सबसे ज्यादा चारित्रिक विशेषता विकासशील शोष प्रभावित मांसपेशी की मात्रा में कमी है, जिसे रोगी स्वयं नोटिस कर सकता है। एक व्यक्ति बढ़ती कमजोरी, कांपता हुआ महसूस करता है, "त्वचा के नीचे गोज़बंप्स" की भावना। सहायता के बिना घूमना अधिक कठिन होता जा रहा है, सीढ़ियों से उतरना और चढ़ना विशेष रूप से कठिन है। 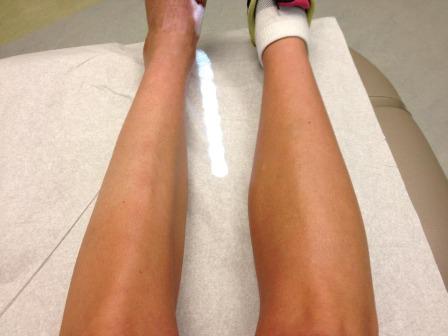
पेशी शोष का निदान
आज तक, इस विकृति का निदान कोई समस्या नहीं है। बीमारी के विकास की पृष्ठभूमि के कारण की पहचान एक व्यापक नैदानिक और की मदद से की जाती है जैव रासायनिक विश्लेषण रक्त, यकृत और थायरॉयड ग्रंथि के कार्यात्मक अध्ययन। इलेक्ट्रोमोग्राफी करना सुनिश्चित करें, मांसपेशियों की बायोप्सी, और तंत्रिका चालन की जांच की जाती है। यदि आवश्यक हो, तो परीक्षा के अतिरिक्त तरीकों को नियुक्त करें।
स्नायु शोष उपचार
यदि मांसपेशी शोष होता है, तो उपचार कई कारकों पर निर्भर करता है - रोग का रूप, प्रक्रिया की गंभीरता, रोगी की आयु। ड्रग थेरेपी दवाई लेना शामिल है।
- दवा "गैलेंटामाइन।" इस दवा के उपयोग से तंत्रिका आवेगों के चालन में बहुत सुविधा होती है। लंबे समय तक दवा का उपयोग करें, धीरे-धीरे खुराक को समायोजित करें। दवा लिखकर केवल डॉक्टर को दिखाना चाहिए। इसे अंतःशिरा, इंट्रामस्क्युलर या चमड़े के नीचे इंजेक्शन के रूप में लागू करें।
- दवा "पेंटोक्सिफायलाइन।" यह दवा परिधीय रक्त वाहिकाओं को पतला करती है और निचले अंगों में रक्त के प्रवाह में सुधार करती है। इसी तरह के प्रभाव में एंटीस्पास्मोडिक दवाएं हैं - "नो-शपा", "पापावरिन"।
- समूह बी के विटामिन (पाइरिडोक्सिन, थायमिन, सायनोकोबलामिन)। विटामिन तंत्रिका आवेगों के संचालन और परिधीय तंत्रिका तंत्र के काम में सुधार करते हैं। इसके अलावा, वे ऊतकों और अंगों में चयापचय को सक्रिय करते हैं, जिसके कारण मांसपेशियों की खोई मात्रा बहुत तेजी से बहाल हो जाती है।
राज्य के सामान्यीकरण में भी एक महत्वपूर्ण भूमिका निभाते हैं: उचित पोषण, फिजियोथेरेपी, फिजियोथेरेपी, मालिश, मनोचिकित्सा, इलेक्ट्रोथेरेपी। यदि बौद्धिक विकास में बच्चे के पिछड़ने का कारण मांसपेशी शोष है, तो उपचार में न्यूरोसाइकोलॉजिकल सत्र आयोजित करना शामिल है जो नई चीजों को सीखने और संचार में समस्याओं को हल करेगा। 
फिजियोथेरेप्यूटिक तरीके
पेशी शोष वाले रोगियों में, इलेक्ट्रोथेरेपी का एक कोर्स निर्धारित है। तकनीक प्रभावित क्षेत्रों पर कम वोल्टेज की धारा के प्रभाव में होती है, जो ऊतक पुनर्जनन को उत्तेजित करेगी। यह प्रक्रिया बिल्कुल दर्द रहित है और किसी भी असुविधा का कारण नहीं है। हालांकि, बिजली उपचार के एक स्वतंत्र तरीके के रूप में कार्य नहीं कर सकती है, क्योंकि यह विधि बहुत प्रभावी नहीं है।
मालिश उपचार भी आवश्यक है। वे रक्त प्रवाह में सुधार करते हैं, जिसके परिणामस्वरूप मांसपेशियों के ऊतकों के पोषण और सेलुलर श्वसन की प्रक्रियाएं सामान्य हो जाती हैं, और इसके परिणामस्वरूप, इसके उत्थान में तेजी आती है।
भौतिक चिकित्सा
मांसपेशियों के ऊतकों को बहाल करने के लिए, आपको निश्चित रूप से कुछ शारीरिक गतिविधियों की आवश्यकता होती है, उनकी तीव्रता रोगी की क्षमताओं पर निर्भर करती है। मूल रूप से, गंभीर शोष के बाद, शारीरिक व्यायाम बिस्तर में या कमरे के भीतर किया जाता है। आगे की कक्षाएं जिम में और खेल के मैदान में आयोजित की जाती हैं। 
भोजन
मांसपेशियों को बहाल करने के लिए, आपको प्रति दिन कम से कम 2 ग्राम प्रोटीन प्रति किलोग्राम वजन प्राप्त करने की आवश्यकता होती है। इसके अलावा, पर्याप्त कार्बोहाइड्रेट और वसा का सेवन करना महत्वपूर्ण है। अन्यथा, रोगी की स्थिति खराब हो सकती है।
लोक विधियों द्वारा उपचार
न्यूरोलॉजिस्ट के साथ परामर्श करके, आप मुख्य उपचार जोड़ सकते हैं पारंपरिक चिकित्सा। उनमें से सबसे प्रभावी पर विचार करें।
हर्बल आसव
100 ग्राम कैलमस रूट, ऋषि, फ्लैक्सफ़िश, कॉर्न स्टिग्मास, नॉटवीड लेना आवश्यक है, सब कुछ अच्छी तरह से मिलाएं। मिश्रण के 3 बड़े चम्मच एक थर्मस में डाला और उबलते पानी (0.7 एल) डालना, रात भर छोड़ दें। तनाव के जलसेक के बाद, परिणामस्वरूप तरल को 4 समान भागों में विभाजित किया जाता है, भोजन से एक घंटे पहले प्रत्येक भाग को पीते हैं। 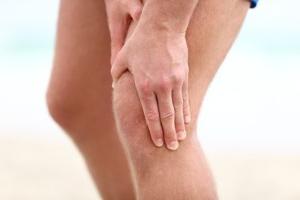
ओट क्वास
उच्च गुणवत्ता वाले ओट अनाज के 500 ग्राम के साथ अच्छी तरह से कुल्ला, पानी के साथ तीन लीटर जार भरें और वहां कच्चे माल जोड़ें। इसके अलावा, मिश्रण में 3 बड़े चम्मच चीनी और 1 चम्मच साइट्रिक एसिड मिलाएं। क्वास 3 दिनों के बाद तैयार हो जाएगा। यह भी अपने आहार अंकुरित गेहूं अनाज, दलिया, बाजरा, मकई दलिया में शामिल करने के लिए सिफारिश की है।
ईख का पान
एक मुट्ठी ताजा ईख के पकोड़े लें (अक्टूबर से मार्च तक उन्हें इकट्ठा करना बेहतर होता है), एक थर्मस में डालें और उबलते पानी डालें। 45 मिनट के लिए छोड़ दें। पानी के निकास के बाद, और पट्टियाँ शरीर के प्रभावित भाग पर पट्टियों के साथ तय की जाती हैं, यह भी एक गर्म कंबल के नीचे लेटने के लिए अनुशंसित है। संपीड़ित ठंडा होने के बाद, इसे हटा दिया जाना चाहिए और मांसपेशियों को अच्छी तरह से गूंध होना चाहिए। 
अंगों की सुन्नता के खिलाफ लहसुन की टिंचर
लहसुन की एक पेस्ट से भरी 1/3 पर आधा लीटर की बोतल या जार, वोदका के साथ ऊपर और एक अंधेरी जगह में 2 सप्ताह के लिए डाल दिया। समय-समय पर कंटेनर को हिलाएं। निर्दिष्ट समय के बाद, मिश्रण को तनाव दें और इसे एक महीने के लिए लें (दिन में तीन बार, 5 बूंदें), पहले एक चम्मच पानी में पतला।
चिकित्सीय मरहम
कैलमस रूट, वेलेरियन रूट, डेवियासेल रूट, लेमन बाम, सेंट जॉन पौधा, येलोवन, रोवन, यारो, प्लांटेन, नागफनी, अमरबेल, एक स्ट्रिंग का पत्ता, ग्रेट्स (बाजरा, जई, जौ, एक प्रकार का अनाज, गेहूं - किसी भी, को छोड़कर) को समान मात्रा में लें। चावल)। प्राप्त मिश्रण में चगा, या कोम्बुचा मिलाएं (इस घटक की मात्रा शेष अवयवों की मात्रा से 2 गुना होनी चाहिए), और कलैंडिन की सूची (अन्य घटकों की तुलना में यह मात्रा दो गुना कम है)। सभी अवयवों को मिलाएं और पिघलाएं। परिणामी उत्पाद को दो-लीटर के डिब्बे में बिखरा हुआ होना चाहिए, उनकी मात्रा का 1/3 भरना, शीर्ष को अपरिष्कृत सूरजमुखी तेल के साथ फिर से भरना चाहिए और एक अंधेरी जगह में 2 महीने के लिए छोड़ देना चाहिए। 60 दिनों के बाद, तेल को एक तामचीनी कंटेनर में निकाला जाना चाहिए और आग लगाई जानी चाहिए, 60, to to तक गरम किया जाता है, फिर से बोतलबंद किया जाता है और एक और महीने के लिए छोड़ दिया जाता है, प्रत्येक दिन सरगर्मी होती है।
परिणामी तेल को प्रभावित क्षेत्रों में रगड़ना चाहिए - हर दूसरे दिन 10 प्रक्रियाएं करें, फिर 20 दिनों के लिए विराम और फिर हर दूसरे दिन 10 प्रक्रियाएं करें। पाठ्यक्रम हर छह महीने में दोहराया जाता है। 
स्नायु शोष - पर्याप्त गंभीर विकृति। आज तक, दुर्भाग्य से, ऐसी कोई दवा नहीं है जो इस बीमारी को पूरी तरह से ठीक कर सके। हालांकि, एक ठीक से चुनी गई तकनीक शोष की प्रक्रिया को धीमा करना संभव बनाती है, मांसपेशियों के तंतुओं के उत्थान को सक्रिय करती है, और एक व्यक्ति को खोए हुए अवसरों को फिर से प्राप्त करने की अनुमति देता है। इसलिए, डॉक्टर की सभी सिफारिशों का सख्ती से पालन करने और निर्धारित प्रक्रियाओं को करने की सिफारिश की जाती है।
किसी व्यक्ति के पैरों की अलग-अलग मोटाई असामान्य नहीं है। दाएं और बाएं पैर के बीच की मात्रा में एक छोटा अंतर आमतौर पर एक असामान्य संकेत नहीं माना जाता है। चिंता का एक संकेत विषमता, नग्न आंखों के लिए दिखाई देने वाली सूजन, विकृति की सेवा कर सकता है।
यदि पैर के कवरेज में अंतर 2 सेमी से अधिक नहीं है, तो अनुपात के इस तरह के उल्लंघन से सौंदर्य असुविधा हो सकती है, लेकिन यह बिल्कुल स्वाभाविक है। मानव शरीर पूरी तरह से सममित नहीं है।
प्रत्येक व्यक्तिगत मामले में अनुपातहीनता के कारण विविध और अद्वितीय हैं। उनमें से सबसे आम, मुख्य पर विचार करें।
एक वयस्क में एक पैर दूसरे से अधिक मोटा क्यों होता है?
निचले छोरों की बदलती मोटाई के कई कारण हैं, उनमें से दोनों पैथोलॉजिकल और बाहरी प्रभावों के कारण होते हैं।
बाहरी कारक
उम्र के साथ, आप देख सकते हैं कि एक पैर दूसरे की तुलना में मोटा हो जाता है। सबसे अधिक बार, तथाकथित "लेग लेग" आकार में बढ़ता है - वह है, जो लोड के एक महत्वपूर्ण हिस्से के लिए जिम्मेदार है। ज्यादातर लोगों के लिए, यह भूमिका सही द्वारा निभाई जाती है।
कभी-कभी अंतर ध्यान देने योग्य हो जाता है जब भार की मात्रा बढ़ जाती है, उदाहरण के लिए, जब सक्रिय खेल खेलते हैं। ऐसे मामलों में, "लैगिंग" पैर, जिसकी मांसपेशियां कड़ी होती हैं और कम काम करती हैं, नेत्रहीन रूप से पतली रहती हैं। एक समान प्रभाव वजन घटाने के साथ वजन में तेज कमी के साथ देखा जाता है, जब कमजोर अंग पहले स्वर को खो देता है।
इन सभी मामलों में, शरीर की एक प्राकृतिक विषमता है, भार का एक असमान वितरण और, तदनुसार, दो पैरों में मांसपेशियों के विकास का एक अलग डिग्री। हालांकि, पैर मोटा होना अन्य कारकों के कारण हो सकता है।

एक अंग की चोट की पृष्ठभूमि के खिलाफ, मात्रा और आकार में परिवर्तन अक्सर प्रकट होता है। एक जटिल फ्रैक्चर के परिणामस्वरूप, लिम्फ आंदोलन परेशान हो सकता है, पैर सूजना शुरू हो जाएगा, प्रफुल्लित होगा। एक अन्य विकल्प संभव है - मांसपेशियों की शोष, कम गतिशीलता, कम तनाव के कारण। जिप्सम को हटाने के बाद यह विशेष रूप से ध्यान देने योग्य है, जब अंग लंबे समय तक निष्क्रिय था।
यह महत्वपूर्ण है! एक या दोनों पैरों में मांसपेशियों का शोष कई कारणों से हो सकता है, जिसमें अंतःस्रावी तंत्र के रोग, हार्मोनल विफलता, पुरानी बीमारियां, आनुवंशिक विकार शामिल हैं।
यह कारक घटना की व्याख्या कर सकता है जब दोनों। इस घटना में कि कोई स्पष्ट कारण के लिए टोन का स्पष्ट नुकसान मनाया जाता है, किसी को जल्द से जल्द आवेदन करना चाहिए। चिकित्सा देखभाल.
दृश्य परिवर्तन से पहले होने वाले दर्दनाक लक्षण कमजोरी की भावना है, प्रभावित अंग की थकान। दर्द, कांपना, हंस की भावना त्वचा के नीचे रेंगना।

पैर की सूजन से जलन हो सकती है। ऊतक क्षति की डिग्री और जलने के कारण के आधार पर, ट्यूमर कुछ दिनों या अधिक समय तक रह सकता है। सनबर्न काफी कपटी है, क्योंकि यह स्पष्ट रूप से होता है।
आग के साथ थोड़ी अधिक मात्रा में, आप काफी अप्रिय परिणाम महसूस कर सकते हैं: त्वचा पर खुजली, चकत्ते और तरल पदार्थ के संचय के परिणामस्वरूप नरम ऊतकों की सूजन।
रोग
पैरों की सूजन, या अंगों में से एक, कई आंतरिक रोगों का संकेत हो सकता है। इस लक्षण से संकेतित सबसे आम समस्याएं हैं:
- गुर्दे की हानि;
- दिल की विफलता;
- थायरॉयड ग्रंथि का विघटन;
- हाइपोप्रोटीनेमिया - एक शर्त जिसमें रक्त के प्लाज्मा में प्रोटीन का प्रतिशत बहुत कम है;
- lymphedema;
- वैरिकाज़ नसों।
अंतिम दो बिंदुओं पर, अधिक विस्तार से झूठ बोलना सार्थक है, क्योंकि वे अक्सर निचले छोरों में स्पष्ट असंतुलन का कारण बनते हैं।
लिम्फेडेमा (लिम्फोस्टेसिस)
अन्यथा, इस घटना को "हाथी रोग" कहा जाता है, जो बहुत ही स्पष्ट रूप से इस बीमारी में पैरों की उपस्थिति का वर्णन करता है। सूजन के कारण, मांसपेशियों को राहत मिलती है, पैर सूज जाता है और एक प्रसिद्ध अफ्रीकी जानवर के अंग के समान हो जाता है।
लिम्फेडेमा का कारण ऊतक द्रव का संचय है, जो स्वाभाविक रूप से शरीर से बाहर निकलना बंद कर देता है। उसी समय, लक्षणों से राहत के लिए एडिमा आराम और सामान्य प्रक्रियाओं के बाद कम नहीं होती है, यह केवल समय के साथ बढ़ती है।
प्राथमिक और माध्यमिक लिम्फोस्टेसिस हैं। जटिल, बीमारी का इलाज करना मुश्किल माना जाता है। इसे लसीका प्रणाली के काम में एक विकृति कहा जाता है, कभी-कभी कुछ लिम्फ नोड्स की पूर्ण अनुपस्थिति।
चेतावनी! लिम्फोस्टेसिस एक गंभीर विकृति है। सर्जिकल हस्तक्षेप, जो इस तरह के निदान के साथ एक रोगी को निर्धारित किया जाता है, हमेशा एक सौ प्रतिशत परिणाम नहीं देता है।
माध्यमिक लिम्फेडेमा अधिक सामान्य है। रोग का यह रूप ऑटोइम्यून रोगों, संक्रमण, रक्त वाहिकाओं और ऊतकों की दर्दनाक चोटों के साथ जुड़े लिम्फ के बहिर्वाह के उल्लंघन में प्रकट होता है।
एक वीडियो देखें जिसमें डॉक्टर लिम्फोस्टेसिस के बारे में बात करता है।
कभी-कभी बर्तन में एक अवरुद्ध रक्त के थक्के का उभरना हाथी रोग के विकास के लिए प्रेरणा हो सकता है। वैरिकाज़ नसों से पीड़ित लोग विशेष रूप से कमजोर होते हैं।
चिकित्सा देखभाल के लिए समय पर पुनरावृत्ति विकलांगता सहित कई समस्याओं से छुटकारा पा सकती है। दर्द का इंतजार न करें। रोग बहुत शुरुआत में इलाज करने के लिए बहुत तेज और आसान है, जब एडिमा का क्षेत्र अभी भी नरम और कोमल है।
वैरिकाज़ नसों
इस बीमारी को प्राचीन काल से जाना जाता है। आंकड़ों के अनुसार, ग्रह का हर चौथा निवासी वैरिकाज़ नसों से पीड़ित है, उनमें से ज्यादातर महिलाएं हैं। यह इस तथ्य के कारण है कि महिला शरीर में हार्मोनल प्रक्रियाएं काफी तेजी से होती हैं, जो संयोजी ऊतक की कमी के साथ मिलकर, varices के विकास का कारण बनती हैं।
यह बीमारी क्या है? परिधीय वाहिकाओं का विस्तार, जो वाल्व के कमजोर पड़ने की ओर जाता है, रक्त के एक स्थिर प्रवाह को सुनिश्चित करता है और नसों को हृदय तक वापस लसीका करता है।
याद रखें! रक्त धीमा हो जाता है, जितना अधिक यह कुछ क्षेत्रों में स्थिर हो जाता है, रक्त वाहिकाओं की दीवारों को खींचता है।
इससे स्थिति बिगड़ती है: त्वचा के नीचे मकड़ी नसें दिखाई देती हैं, पैर सूज जाते हैं।
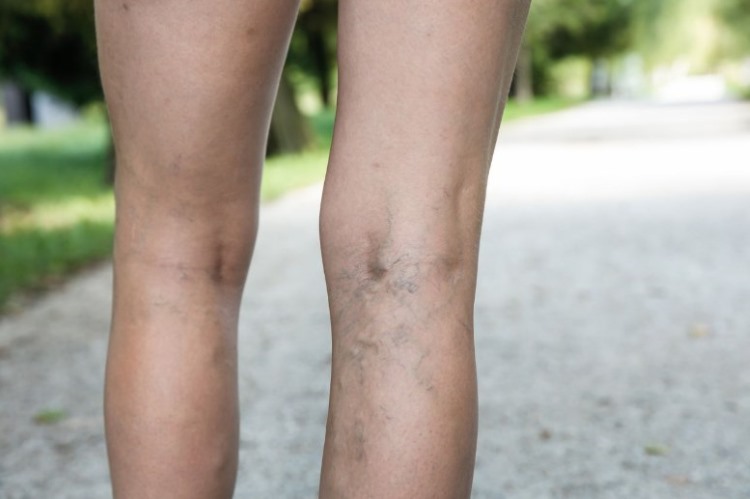
बीमारी के विकास का कारण अक्सर गरीब आनुवंशिकता बन जाता है। इस स्थिति के बिगड़ने में योगदान देने वाले कारक हैं:
- गतिहीन जीवन शैली
- अनुपातहीन रूप से उच्च शारीरिक गतिविधि
- असहज जूते पहने हुए।
वैरिकाज़ नसों असमान रूप से विकसित हो सकती हैं, जिससे निचले अंगों में दृश्य असंतुलन हो सकता है।
बच्चे के कारण
पैरों की मात्रा में एक ध्यान देने योग्य अंतर अक्सर एक वर्ष से कम उम्र के बच्चों में देखा जाता है। यह असंतुलन समय के साथ गायब हो जाता है। आमतौर पर उस समय से जब बच्चा चलना शुरू करता है, गर्थ में अंतर स्पष्ट हो जाता है और स्पष्ट होना बंद हो जाता है।
कुछ मामलों में, अनुपात का उल्लंघन गंभीर विकास संबंधी विकारों की उपस्थिति के संकेत के रूप में काम कर सकता है। यदि जटिल लक्षणों का पता लगाया जाता है, तो शिशु को हेमिपेरेसिस, हेमीहाइपरट्रॉफी, और रीढ़ की हड्डी की विसंगतियों जैसे रोगों की जांच करनी चाहिए।
एक व्यापक सर्वेक्षण का आधार अन्य स्पष्ट असामान्यताओं की उपस्थिति हो सकता है।

क्यों दाहिना पैर बाएं से मोटा होता है
जैसा कि ऊपर उल्लेख किया गया है, दाएं और बाएं छोरों के विकास में गड़बड़ी प्राकृतिक कारणों से होती है। जैसे: भार का असमान वितरण (विशेषकर शरीर के बढ़े हुए द्रव्यमान या सक्रिय खेल के साथ), प्राकृतिक प्रवृत्ति। शरीर के दाएं और बाएं आधे हिस्से के अनुपात का थोड़ा उल्लंघन ज्यादातर लोगों में अंतर्निहित है और एक विकृति नहीं है।
यदि एक अंग मात्रा में बड़ा हो तो क्या करें
यदि निचले अंगों में से एक का एक बड़ा हिस्सा रोग की उपस्थिति और अन्य विकारों से जुड़ा नहीं है, लेकिन किसी व्यक्ति की एक प्राकृतिक विशेषता है, तो इसका इलाज करने की आवश्यकता नहीं है। हालांकि, इस मामले में जब अनुपात में महत्वपूर्ण नैतिक असुविधा होती है, तो इस कमी को ठीक करने के लिए कई उपयोगी सिफारिशें हैं।
यदि सूजन, दर्द, गंभीरता और अन्य नैदानिक लक्षण दिखाई देते हैं, तो पैर मोटा होने का कारण निर्धारित करने के लिए डॉक्टर से परामर्श करें।
उपयोगी वीडियो
डॉक्टर बताता है कि पैरों की एकतरफा सूजन क्यों विकसित होती है।
निष्कर्ष
अंगों के विकास में दृश्य अंतर खतरनाक हो सकता है। कभी-कभी यह उचित है, यह शरीर की एक खराबी का संकेत बन जाता है। हालांकि, आपको शारीरिक दोष के बारे में बहुत अधिक चिंता और चिंता नहीं करनी चाहिए। निर्जीव प्रकृति में ही हमारे ग्रह पर आदर्श अनुपात पाए जाते हैं।
हैलो, ऐलेना! मैं आपको बिल्कुल नहीं डराना चाहता, लेकिन आपके द्वारा सूचीबद्ध लक्षण टाइप 2 मधुमेह के अव्यक्त पाठ्यक्रम की स्थिति के समान हैं। यह मुझे लगता है कि आपको स्पष्टीकरण और सटीक निदान के लिए एक अच्छे एंडोक्रिनोलॉजिस्ट की मदद लेने की आवश्यकता है। शायद यह मधुमेह नहीं है, लेकिन कुछ अन्य, कम या अधिक गंभीर हार्मोनल बीमारी है। किसी भी मामले में, आपको डॉक्टर से ऑन-साइट रिसेप्शन पर जाने की जरूरत है, और शरीर की पूरी तरह से जांच करवानी चाहिए। यह दृष्टिकोण आपको यह समझने की अनुमति देगा कि आप क्या बीमार हैं, और सही और प्रभावी उपचार निर्धारित करने के लिए।
रोगियों में मधुमेह की बीमारी निम्नलिखित लक्षणों पर ध्यान दिया जाता है: खून में वृद्धि हुई सामग्री (हाइपरग्लाइसेमिया) के साथ प्यास (पॉलीडिप्सिया), बढ़ी हुई भूख (पॉलीफेगिया), पेशाब में शर्करा (ग्लाइकोसुरिया) के साथ अत्यधिक पेशाब (पॉल्यूरिया)। इसके अलावा, रोगी कमजोरी, काम करने की क्षमता, वजन घटाने, के बारे में चिंतित है। खुजली वाली त्वचा, विशेष रूप से पेरिनेम में, आदि अन्य शिकायतें जटिलताओं के शुरुआती पहुंच के कारण हो सकती हैं: धुंधली दृष्टि, बिगड़ा हुआ गुर्दे समारोह, हृदय में दर्द और संवहनी और तंत्रिका क्षति के कारण निचले अंग।
रोगी की जांच करने पर, त्वचा में बदलाव पर ध्यान दिया जा सकता है: यह सूखी, खुरदरी, आसानी से गुच्छे वाली, खुजली के कारण खरोंच से ढकी होती है; अक्सर फोड़े, एक्जिमाटस, अल्सरेटिव या अन्य फोकल घाव दिखाई देते हैं। इंसुलिन इंजेक्शन की साइटों पर, चमड़े के नीचे की वसा परत या उसके लापता होने (इंसुलिन लिपोडिस्ट्रोफी) का शोष संभव है। यह अक्सर उन रोगियों द्वारा नोट किया जाता है जो इंसुलिन के साथ इलाज किया जाता है। चमड़े के नीचे का वसा ऊतक अक्सर पर्याप्त नहीं व्यक्त किया। अपवाद रोगी (अक्सर पुराने लोग) हैं जिन्होंने मोटापे के कारण मधुमेह विकसित किया है। इन मामलों में, चमड़े के नीचे फैटी ऊतक अत्यधिक स्पष्ट रूप से स्पष्ट रहता है। अक्सर ब्रोंकाइटिस, निमोनिया, फुफ्फुसीय तपेदिक होते हैं।
मधुमेह मेलेटस की विशेषता एक सामान्यीकृत घाव है। संवहनी प्रणाली (डायबिटिक एंजियोपैथी)। सबसे आम तौर पर मनाया जाने वाला फैलाव छोटे जहाजों (केशिकाओं, साथ ही धमनी और वेनेगर) के व्यापक अपक्षयी घाव है। विशेष रूप से गुर्दे के ग्लोमेरुली, रेटिना और डिस्टल निचले छोरों (गैंग्रीन के विकास तक) के जहाजों का महत्वपूर्ण घाव। बड़े जहाजों (मैक्रोएन्जियोपैथी) का घाव डायबिटिक माइक्रोएंगोपैथी के साथ एथेरोस्क्लेरोसिस का एक संयोजन है। दिल के दौरे के विकास के साथ स्ट्रोक और हृदय वाहिकाओं के विकास के साथ मस्तिष्क के जहाजों का नुकसान निर्धारित होता है।
वर्णित लक्षण मध्यम गंभीरता के मधुमेह मेलेटस की विशेषता है। गंभीर मधुमेह में, केटोएसिडोसिस विकसित होता है और मधुमेह कोमा हो सकता है। मधुमेह मेलेटस का गंभीर और मध्यम रूप इंसुलिन पर निर्भर मधुमेह वाले लोगों में पाया जाता है। इंसुलिन-आश्रित मधुमेह के रोगियों में हल्के और सामान्य रूप से कम, मध्यम पाठ्यक्रम की विशेषता होती है।
मधुमेह के मुख्य लक्षण, के अनुसार प्रयोगशाला अनुसंधान, मूत्र में चीनी की उपस्थिति, मूत्र का एक उच्च सापेक्ष घनत्व और रक्त शर्करा के स्तर में वृद्धि है। मधुमेह के गंभीर रूपों में, कीटोन बॉडी (एसीटोन) मूत्र में दिखाई देते हैं, और उनके रक्त का स्तर बढ़ जाता है, जिससे रक्त पीएच में अम्लीय पक्ष (एसिडोसिस) में शिफ्ट हो जाता है।
टाइप 2 मधुमेह का उपचार
टाइप 2 मधुमेह के उपचार में शामिल हैं: आहार, व्यायाम, दवाएं जो रक्त में ग्लूकोज की एकाग्रता को कम करती हैं।
टाइप 2 मधुमेह के लिए आहार
टाइप 2 मधुमेह के उपचार में, आहार का सबसे अधिक महत्व है। कुछ मामलों में, मधुमेह मेलेटस की समस्या को दवा के बिना पूरी तरह से हल किया जा सकता है। एक नियम के रूप में, टाइप 2 मधुमेह से पीड़ित रोगी अधिक वजन वाले होते हैं, इसलिए आहार निर्धारित करते समय डॉक्टर का मुख्य लक्ष्य रोगी के वजन को कम करना होता है।
टाइप 2 मधुमेह के रोगियों के वजन को कम करने के उद्देश्य से आहार के मूल सिद्धांत क्या हैं?
* आसानी से पचने योग्य कार्बोहाइड्रेट (मिठाई, मीठे फल, पके हुए माल) को हटा दें।
* दिन के दौरान भोजन का सेवन 4-6 छोटे भागों में विभाजित करें।
* 50% वसा पौधे की उत्पत्ति का होना चाहिए।
* आहार में पोषक तत्वों के लिए शरीर की आवश्यकता को पूरा करना चाहिए।
* सख्त आहार।
* रोजाना सब्जियां खाना।
मैं आपको सलाह देता हूं कि इस जानकारी के आधार पर जल्दबाजी में निष्कर्ष न निकालें। डॉक्टर के पास जाओ!
सूखे पैरों के साथ, ज्यादातर लोग अलग-अलग अधिग्रहण करते हैं सौंदर्य प्रसाधन। हालांकि, ये कुछ समय के लिए ही मदद करते हैं - त्वचा फिर से शुष्क हो जाती है। यह इस तथ्य के कारण है कि सबसे पहले आपको सूखापन के कारणों से निपटने की आवश्यकता है।
पैरों की गोरी त्वचा - उम्र की विशेषता
समय के साथ, ऊतकों की संरचना बदल जाती है। यदि विभिन्न क्रीम चेहरे का समर्थन करने में मदद करती हैं, तो वे हाथों और पैरों पर अटक नहीं जाते हैं - वे पीड़ित हैं। इस मामले में, लगभग कुछ भी मदद नहीं कर सकता है। स्वस्थ जीवन शैली और नियमित स्वच्छता का उपयोग करके लोच और नमी बनाए रखें।
शुष्क त्वचा - दिल और रक्त वाहिकाओं के रोग
यह उल्लंघन का संकेत हो सकता है कार्डियोवास्कुलर सिस्टम। खराब रक्त की आपूर्ति से पसीने और वसामय ग्रंथियों का विघटन होता है, क्रमशः त्वचा अपनी प्राकृतिक चिकनाई और दरारें खो देती है।
यदि ऐसी बीमारियों का संदेह है, तो एक हृदय रोग विशेषज्ञ और एक फ़ेबोलॉजिस्ट का परामर्श आवश्यक है। उल्लंघन की रोकथाम में डौश, डौच, व्यायाम, कठोर शामिल हैं।
आप एक स्थिति में लंबे समय तक नहीं रह सकते। यदि एक बीमारी का पता चला है, तो निदान के अनुसार उपचार निर्धारित है।
जब रक्त परिसंचरण बहाल हो जाता है, तो त्वचा को आवश्यक पोषक तत्व, ऑक्सीजन प्राप्त करना शुरू हो जाएगा। फिर निरंतर नमी की आवश्यकता गायब हो जाएगी।
त्वचा क्यों झड़ जाती है: अनुचित मॉइस्चराइजिंग
अनुचित देखभाल के कारण बहुतों का सामना करना पड़ता है। उदाहरण के लिए, क्रीम तैयार होने के बाद ही हाथों / पैरों पर मलें। सबसे पहले आपको छिद्रों को खोलने की आवश्यकता है। तभी तेल और क्रीम के पदार्थ अवशोषित हो पाएंगे। सबसे अच्छा विकल्प स्नान / सौना की यात्रा है। हर दिन, आप पैर स्नान कर सकते हैं और एक विपरीत स्नान कर सकते हैं।
साबुन से पैरों और हाथों की त्वचा छिल सकती है। यहां तक कि अगर यह उस उपकरण पर लिखा गया है जिसमें यह मॉइस्चराइजिंग गुण हैं, वास्तव में सब कुछ मामला होने से दूर हो सकता है। अक्सर आप साबुन के बिना कर सकते हैं - यह काफी पर्याप्त है। यदि इसका उपयोग करना बहुत आवश्यक है, तो कम-क्षारीय को वरीयता देना बेहतर है।
साबुन के बिना अपने पैरों और हाथों पर त्वचा को धोना बेहतर है, लेकिन एक मजबूत धारा के तहत। इस तरह की एक प्रक्रिया एक अच्छा हाइड्रोमासेज है, जो छोटे जहाजों को प्रशिक्षित करेगी, उनकी दीवारों को मजबूत करेगी, रक्त प्रवाह में सुधार करेगी। प्रक्रिया के बाद, पैरों पर क्षेत्र तेलयुक्त / मलाईदार होते हैं, एक मिनट रुकते हैं और एक नैपकिन के साथ अतिरिक्त पोंछते हैं। पैरों के लिए इस तरह की एक दैनिक प्रक्रिया चिकनाई और मख़मली प्रदान करेगी।
त्वचा लाल, चिढ़ और परतदार है: कारण
सूखापन, माइक्रोक्रैक और यहां तक कि संक्रमण - यह सब पानी से पैरों पर हो सकता है, खराब पोषण और अनुचित देखभाल।

- स्विमिंग पूल। जैसा कि आप जानते हैं, ऐसे स्थानों में पानी आगंतुकों को संक्रमणों से बचाने के लिए क्लोरीनयुक्त होता है। नतीजतन, त्वचा सूख जाती है और खुजली होती है। पूल के बाद, एक शॉवर लेना सुनिश्चित करें और उच्च गुणवत्ता वाले मॉइस्चराइज़र के साथ पैरों और पूरे शरीर को चिकनाई करें;
- लंबे समय तक धूप में रहें। यदि आप सनस्क्रीन का उपयोग नहीं करते हैं, तो आपके पैर जल्दी से नमी खो देंगे। यह ध्यान देने योग्य है कि ज्वलन घटिया सनस्क्रीन से शुरू हो सकता है;
- विटामिन की कमी। ऐसा अक्सर सर्दियों में होता है। पैरों और हाथों की त्वचा में सूर्य के प्रकाश की कमी होती है, यह लगातार कपड़ों के नीचे होती है। इससे जलन, छीलने, एड़ी, घुटने और कोहनी सख्त दिखाई देते हैं। ठंड के मौसम के दौरान, समय-समय पर सॉना जाने और विटामिन ए, विशेष रूप से ए, ई, डी, बी और जस्ता लेने की सिफारिश की जाती है। 2-3 सप्ताह के बाद, यहां तक कि मजबूत सूखे हाथों और पैरों को भी भुलाया जा सकता है।
पैरों और हाथों की सूखापन और जलन का उपचार
टोन, चिकनाई और लोच वापस करने के बहुत सारे तरीके हैं। पहले आपको यह सुनिश्चित करने की आवश्यकता है कि कारण आंतरिक रोगों में छिपे हुए हैं। यदि कोई विकृति नहीं है, तो ऊपर सूचीबद्ध बाहरी कारकों को समाप्त करें। अधिक गहन देखभाल की सिफारिश की जाती है।
सबसे अच्छा विकल्प जब पैरों (पैरों) पर त्वचा का फटना होता है, एक शॉवर या पैर स्नान के बाद पेडीक्योर के लिए एक विशेष नाखून फ़ाइल के साथ एड़ी का उपचार होता है। आप एक स्नान दस्ताने, या एक कठिन स्पंज का उपयोग कर सकते हैं। इससे स्मूथनेस लौटाने के लिए कॉर्न्स, डेड सेल्स से छुटकारा मिलेगा।
हाथों और पैरों के लिए नींबू
कोहनी और घुटनों पर त्वचा जल्दी केराटिनाइजेशन का खतरा है, खासकर वयस्कता में। यदि वह छीलती है, तो आपको बढ़ी हुई देखभाल की आवश्यकता होती है। इन उद्देश्यों के लिए, सही नींबू। इसका रस नैपकिन पर निचोड़ा जाता है, जो एक घंटे के एक चौथाई के लिए घुटनों और कोहनी पर लगाया जाता है। नींबू का रस कठोर क्षेत्रों को पूरी तरह से नरम कर देता है, जिसके बाद उन्हें गीले तौलिया से मिटा दिया जाता है। सेक के बाद, पैरों और हाथों को एक मॉइस्चराइज़र के साथ चिकनाई की जाती है।
ककड़ी का पानी
ताजा खीरे को हलकों में काट दिया जाता है, जार में डाल दिया जाता है, वोदका के साथ डाला जाता है और धूप में छोड़ दिया जाता है। 14 दिनों के बाद टिंचर का उपयोग किया जा सकता है। यह एक तौलिया के साथ सिक्त हो गया और पानी के उपचार के बाद हाथों और पैरों की त्वचा को पोंछ दिया। बहुत अच्छा ककड़ी टिंचर एड़ी को नरम करता है।
औषधीय पौधों के साथ पैर स्नान

- जड़ी बूटी गर्म पानी (80-90 डिग्री सेल्सियस) डालती है, उन्हें 1-2 घंटे के लिए छोड़ दें। थोड़ी देर के बाद, जलसेक को सुखद गर्मी में गरम किया जाता है। पैरों को 10-15 मिनट तक स्नान में रखें। इसी तरह की प्रक्रिया हाथों के लिए की जाती है। सबसे आम है औषधीय जड़ी बूटी - नींबू बाम, पुदीना, लोवेज। त्वचा न केवल नमीयुक्त है, बल्कि संतृप्त भी है उपयोगी पदार्थ। इसके अलावा, खुजली, छीलने और जलन पारित होगी;
- वर्मवुड और दौनी के साथ स्नान, समान अनुपात में मिश्रित, एपिडर्मिस और रक्त वाहिकाओं के स्वर में सुधार होगा;
- हॉप्स और कैमोमाइल थकान से राहत देगा, साथ ही वायरस, बैक्टीरिया और सर्दी के प्रतिरोध को बढ़ाएगा। डॉक्टर इन पौधों को उन लोगों के साथ संयोजित करने की सलाह देते हैं, जो सूखापन के अलावा, एड़ी की दरार से बहुत पीड़ित हैं;
- ऋषि और ओक की छाल - बढ़े हुए छिद्रों से सबसे अच्छा अग्रानुक्रम और पैरों और हाथों का अत्यधिक पसीना। उनका उपयोग बगल के पसीने के साथ भी किया जा सकता है;
- आइरिस और पाइन सुइयों स्फूर्तिदायक हैं, पूरे जीव के स्वर को बढ़ाते हैं;
- यारो पूरी तरह से नरम हो जाता है और छीलने को समाप्त करता है। यारो जलसेक का उपयोग स्नान के लिए और शरीर को rinsing के लिए किया जा सकता है;
- जंगली शाहबलूत का आसव रक्त परिसंचरण में सुधार करता है। तदनुसार, इसका उपयोग रक्त वाहिकाओं की दीवारों को मजबूत करने और उपयोगी पदार्थों के साथ संतृप्त करने के लिए एक उत्कृष्ट विधि है;
- सूजन और माइक्रोक्रैक, मैरीगोल्ड्स (कैलेंडुला) के काढ़े को ठीक करेगा। यह घाव भरने को बढ़ावा देता है और पुनर्जनन को तेज करता है;
- चोदा मकई, जई, गेहूं और अन्य अनाज मदद करेगा गले में खराश और चिढ़ त्वचा। वे मोटे हुए क्षेत्रों को नरम करते हैं, परिणामस्वरूप, मृत कोशिकाएं आसानी से निकल जाती हैं।
एक बच्चे के हाथों और पैरों की त्वचा को छीलने का कारण

बच्चों में त्वचा बाहरी प्रभावों के प्रति अधिक संवेदनशील होती है। आक्रामक घरेलू क्लीनर का उपयोग करने, क्लोरीनयुक्त पानी में स्नान करने के बाद सूखापन हो सकता है।
विटामिन की कमी की पृष्ठभूमि पर सूखापन होता है। इस मामले में, बच्चा बाल रोग विशेषज्ञ को दिखाने के लिए बेहतर है। डॉक्टर यह निर्धारित करेगा कि वास्तव में लापता बच्चा क्या है।
बेबी उपरोक्त हर्बल शोरबा और जलसेक में स्नान कर सकता है। पानी की प्रक्रियाओं के बाद, बेबी क्रीम का उपयोग करना सुनिश्चित करें।
आप और आपके बच्चों के लिए स्वास्थ्य!
यह वह स्थिति है जिसके साथ डिस्क की अपक्षयी, डायस्ट्रोफिक प्रक्रिया निरंतर ओवरलोड और आयाम स्टीरियोटाइप आंदोलनों के परिणामस्वरूप निरंतर माइक्रोट्रामेटाइजेशन की पृष्ठभूमि पर समाप्त होती है। यह एक विनाशकारी प्रक्रिया का परिणाम है। यह डिस्क के रेशेदार वलय के टूटने की विशेषता है, जिसके माध्यम से "जिलेटिनस" पल्पोसस न्यूक्लियस प्रोट्रूसेस का हिस्सा होता है। यह कहा जाना चाहिए कि रेशेदार अंगूठी बहुत घनी होती है, जिसमें मजबूत फाइबर के बहुपरत छल्ले होते हैं, जो एक-दूसरे के साथ जुड़े होते हैं, जो कशेरुक निकायों के अंतलेखों में भी बुने जाते हैं। जबकि यह लोचदार और टिकाऊ संरचना "उम्र" होगी और स्तरीकरण पर्याप्त समय नहीं है। और इसके विनाश और डिस्क रिंग के टूटने के लिए कई दोहराए जाने वाले प्रयासों और उनके स्वास्थ्य की रक्षा और महत्व देने की इच्छा की कमी की आवश्यकता होती है। भगवान का शुक्र है कि हर्निया वाले केवल 30% लोगों ने अनुभव किया है बेचैनी, दर्द और बिगड़ा हुआ संवेदी और मोटर कार्य। शेष 70% "रन ओवर" और "री-ग्रिल" यह स्थिति जो जीवन में कुछ समय पर उठती है और 1-2 महीने के बाद सिस्टम में वापस आती है। फार्मासिस्ट ने जिन गोलियों की सलाह दी और एक दोस्त से मरहम और कभी-कभी दादी से भी तारपीन की मदद ली। लेकिन इस बात की कोई गारंटी नहीं है कि सब कुछ इतनी सुरक्षित रूप से समाप्त हो जाएगा। इस छड़ी में दो नहीं, बल्कि दस छोर हैं। और जो अंत है और जो हुक देता है, हम उसका समर्थन नहीं कर सकते। यद्यपि रीढ़ की रोगनिरोधी परीक्षा के दौरान, जो व्यावहारिक रूप से कोई नहीं करता है (जब तक कि मुर्गा ... काटता नहीं है), कोई भी डिस्क डिस्क हर्नियेशन के संरचनात्मक विसंगतियों या आर्टिकुलर प्रक्रियाओं में बदलाव को देख सकता है, जिससे विकलांगता सहित गंभीर परिणाम हो सकते हैं।
हर्निया विषय पर वीडियो चित्रण इंटरवर्टेब्रल डिस्क
काठ का रीढ़ की हर्निया
रोगियों की सबसे बुनियादी शिकायतें जिन्होंने मुझे काठ का रीढ़ की हड्डी के बाद के मध्ययुगीन, पार्श्विका, या पार्श्व इंटरवर्टेब्रल हर्निया के एक संभावित निदान के साथ मदद के लिए आवेदन किया था:
- पीठ में तेज दर्द, पीठ के निचले हिस्से में दर्द, पैर में दर्द, नितंब में दर्द, घुटने के नीचे दर्द, निचले पैर में दर्द ( बछड़ा की मांसपेशी), पैर में दर्द, बड़े पैर के अंगूठे में दर्द, शूटिंग का दर्द, पैर में दर्द, आंदोलनों से पीड़ा और खाँसी, बैठने, लेटने, खड़े होने, चलने के लिए दर्द होता है;
- पैर (पैर), पैर की उंगलियों में सुन्नता, मुझे पैर महसूस नहीं होता है, मेरा पैर खराब हो जाता है, पैर अकड़ना बंद हो जाता है, पैर आज्ञा नहीं देता है, मैं कदम पर अपना पैर नहीं उठा सकता, मुझे स्पर्श महसूस नहीं होता, मेरे पैर पर गर्मी महसूस होती है, अंदर से बेकिंग होती है जलता है, अंदर gnaws, "क्रॉलिंग गोज़बंप्स" की भावना;
- मैं ध्यान देने लगा कि मेरा पैर "सूख रहा है", मेरी मांसपेशियां भद्दी हो गई थीं, पतली हो गई थीं, लंबे समय तक चलना मुश्किल था, मुझे 10 मीटर के बाद रुकना पड़ा और जाने के लिए बैठना पड़ा, मैं बिस्तर पर लुढ़क नहीं पाया, मैं लेट नहीं सका और देर तक सोता रहा, मेरा पैर ठंडा हो गया।
जैसा देखा गया शिकायतों के अनुसार - दुख सुखद नहीं है ... और यह चेतावनी देना बहुत आसान होगा ... लेकिन यह सिर्फ एक सपना है! एक डॉक्टर के सपने जो 18 साल तक हर दिन यह देखता है।
दर्द के स्थानीयकरण के अनुसार, यह निर्धारित करना संभव है कि "दुर्घटना" के निचले हिस्से के किस हिस्से में हुआ। प्रत्येक स्पाइनल सेगमेंट शरीर के एक विशिष्ट क्षेत्र के लिए जिम्मेदार होता है। एक विशिष्ट खंड में असामान्यताएं चिकित्सकीय रूप से एक न्यूरोलॉजिकल परीक्षा के दौरान निर्धारित की जाती हैं।
लेकिन उस पर वापस यह प्रक्रिया कैसे होती है.
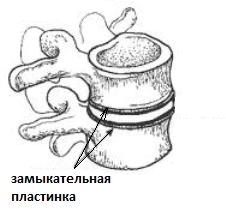 डिस्क का कार्टिलाजिनस रिंग धीरे-धीरे छूटता है। आंकड़ों के अनुसार, 30 वर्ष की आयु तक, डिस्क के पल्पल न्यूक्लियस में पानी की मात्रा 30% कम हो जाती है। ऐसा इसलिए है क्योंकि नाभिक में पानी के लिए एक आत्मीयता वाले पदार्थों की संख्या कम हो जाती है। नमक की तरह। उन्हें वैज्ञानिक रूप से ग्लाइकोसामिनोग्लाइकेन्स कहा जाता है। यह रात में होता है, जब हम रीढ़ की धुरी के साथ एक भार के बिना आराम करते हैं, तो वे डिस्क के मूल में पानी खींचते हैं, जिससे उसमें दबाव और इसका घनत्व बढ़ जाता है। इसके कारण, सुबह हमारी ऊंचाई 2 सेमी अधिक है। सामान्य रूप से, मानव इंटरवर्टेब्रल डिस्क नाभिक में, जलीय रचना को सामान्य रूप से हर 10 मिनट में एक बार बदलना चाहिए। विनिमय काफी तीव्र है। इस विनिमय को कशेरुक शरीर को कवर करने वाले तथाकथित "एंडप्लेट" द्वारा रोका जाता है और जो एक प्रकार के "विभाजन" और पारगम्य डिस्क झिल्ली के रूप में कार्य करता है। पानी के साथ पोषक तत्व आसमाटिक दबाव प्रवणता के साथ निष्क्रिय रूप से इस प्लेट से गुजरते हैं। यदि युवाओं में इस प्लेट की तुलना एक "ब्लोटर" से की जा सकती है जो आसानी से पानी से गुजरता है, तो मध्य और परिपक्व उम्र में यह एक ऑइलक्लोथ या प्लास्टिक के समान हो जाता है जो अब (अंतिम प्लेट के सख्त होने) के माध्यम से पानी नहीं देता है। नतीजतन, रात में डिस्क दिन को छोड़ दिए गए पानी की भरपाई नहीं कर सकती है। डिस्क के "सुखाने" की प्रक्रिया शुरू होती है।
डिस्क का कार्टिलाजिनस रिंग धीरे-धीरे छूटता है। आंकड़ों के अनुसार, 30 वर्ष की आयु तक, डिस्क के पल्पल न्यूक्लियस में पानी की मात्रा 30% कम हो जाती है। ऐसा इसलिए है क्योंकि नाभिक में पानी के लिए एक आत्मीयता वाले पदार्थों की संख्या कम हो जाती है। नमक की तरह। उन्हें वैज्ञानिक रूप से ग्लाइकोसामिनोग्लाइकेन्स कहा जाता है। यह रात में होता है, जब हम रीढ़ की धुरी के साथ एक भार के बिना आराम करते हैं, तो वे डिस्क के मूल में पानी खींचते हैं, जिससे उसमें दबाव और इसका घनत्व बढ़ जाता है। इसके कारण, सुबह हमारी ऊंचाई 2 सेमी अधिक है। सामान्य रूप से, मानव इंटरवर्टेब्रल डिस्क नाभिक में, जलीय रचना को सामान्य रूप से हर 10 मिनट में एक बार बदलना चाहिए। विनिमय काफी तीव्र है। इस विनिमय को कशेरुक शरीर को कवर करने वाले तथाकथित "एंडप्लेट" द्वारा रोका जाता है और जो एक प्रकार के "विभाजन" और पारगम्य डिस्क झिल्ली के रूप में कार्य करता है। पानी के साथ पोषक तत्व आसमाटिक दबाव प्रवणता के साथ निष्क्रिय रूप से इस प्लेट से गुजरते हैं। यदि युवाओं में इस प्लेट की तुलना एक "ब्लोटर" से की जा सकती है जो आसानी से पानी से गुजरता है, तो मध्य और परिपक्व उम्र में यह एक ऑइलक्लोथ या प्लास्टिक के समान हो जाता है जो अब (अंतिम प्लेट के सख्त होने) के माध्यम से पानी नहीं देता है। नतीजतन, रात में डिस्क दिन को छोड़ दिए गए पानी की भरपाई नहीं कर सकती है। डिस्क के "सुखाने" की प्रक्रिया शुरू होती है।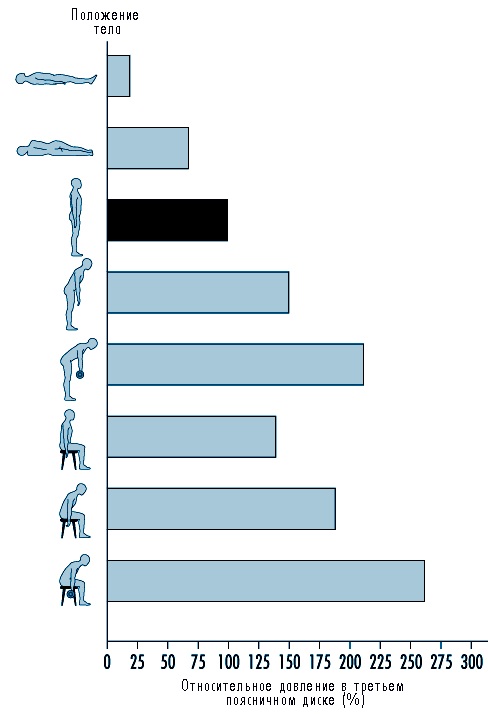
ग्रीवा मंडल के इंटरवर्टेब्रल डिस्क का हर्निया
जैसा कि ज्ञात है, एक हर्नियेटेड डिस्क न केवल काठ का रीढ़ में हो सकती है, बल्कि गर्भाशय ग्रीवा में भी हो सकती है। यह आमतौर पर 30-50 वर्ष की आयु के लोगों में होता है। कारण हर्नियेटेड डिस्क में ग्रीवा रीढ़ की हड्डी सबसे अधिक बार अतीत में एक रीढ़ की हड्डी की चोट है।
ग्रीवा रीढ़ में एक हर्नियेटेड डिस्क की मुख्य अभिव्यक्तियों में से बांह में दर्द होता है। दर्द के अलावा, झुनझुनी संवेदनाएं, उंगलियों की सुन्नता, साथ ही हाथ की मांसपेशियों की कमजोरी भी हो सकती है।
ग्रीवा क्षेत्र में एक हर्नियेटेड डिस्क की इस तरह की अभिव्यक्तियों का कारण तंत्रिका जड़ों का संपीड़न है, जो रीढ़ की हड्डी के इस क्षेत्र में विस्तार करते हैं और ब्रेक्सियल प्लेक्सस के गठन में भाग लेते हैं। तंत्रिका जड़ों और इसी लक्षणों के संपीड़न के स्तर पर निर्भर करता है।
सी 4 - सी 5 रूट घाव: डेल्टोइड मांसपेशी में कमजोरी (यह शीर्ष पर स्थित है कंधे का जोड़)। यह घाव आमतौर पर सुन्नता या झुनझुनी के साथ नहीं होता है। इस मामले में, कंधे में दर्द हो सकता है।
सी 5 - सी 6 रूट घाव (ग्रीवा क्षेत्र में सबसे आम घाव): बाइसेप्स और हाथ के फ्लेक्सर की मांसपेशियों में कमजोरी। दर्द और सुन्नता, साथ ही झुनझुनी सनसनी, में दे सकते हैं अंगूठा हाथ।
सी 6 - सी 7 रूट रोग: ट्राइसेप्स और उंगलियों की मांसपेशियों में कमजोरी। स्तब्ध हो जाना और झुनझुनी की भावना मध्य उंगली के लिए नीचे दिया जा सकता है।
जड़ों की हार C7 - T1: ब्रश में कमजोरी से प्रकट होती है। सुन्नता और झुनझुनी छोटी उंगली तक दे सकती है।
यह ध्यान देने योग्य है कि ग्रीवा कशेरुक के क्षेत्र में, इंटरवर्टेब्रल डिस्क इतने बड़े नहीं हैं। हालांकि, तंत्रिका जड़ों के आसपास का स्थान भी छोटा है, इसलिए छोटा भी हैएक हर्नियेटेड डिस्क से बांह में महत्वपूर्ण दर्द हो सकता है।
आमतौर पर, ग्रीवा रीढ़ में हर्नियेटेड डिस्क अक्सर रूढ़िवादी चिकित्सा का उपयोग करते हैं। इस थेरेपी का लक्ष्य हाथ की मांसपेशियों के दर्द और कमजोरी को खत्म करना और डिस्क संरचनाओं के आगे विनाश को रोकना है।
अंतरदेशीय हर्निया के वर्ग
इंटरवर्टेब्रल डिस्क के हर्नियेशन के मुख्य कारणों में तीन हैं:
- डिस्क की उम्र
- डिस्क पर अत्यधिक यांत्रिक भार
- रीढ़ की हड्डी में चोट
इसकी शारीरिक शक्ति के बावजूद, इंटरवर्टेब्रल डिस्क में दो कमजोर बिंदु हैं:
इंटरवर्टेब्रल डिस्क में रक्त वाहिकाएं नहीं होती हैं। डिस्क एक तरल पदार्थ (आसमाटिक कारक) के प्रसार से डिस्क से सटे कशेरुक के शरीर से और कशेरुका के आसपास के शरीर और ऊतक की डिस्क के माध्यम से संचालित होती है। उसी समय, पोषक तत्व उस समय अधिक सक्रिय रूप से डिस्क में प्रवेश करते हैं जब उसमें दबाव में उतार-चढ़ाव होता है (यानी, रीढ़ में गति)। यह ध्यान दिया जाना चाहिए कि आयाम (संभावना की सीमा के बिंदु पर) ऑपरेटिंग मोड या व्यायाम मोड में आंदोलनों, डिस्क संरचनाओं के विनाश के लिए नेतृत्व, और इसके पूर्ण पोषण नहीं !!!
एक सामान्य मानव जीवन शैली रीढ़ पर आवश्यक मोटर लोड प्रदान नहीं करती है। गतिशील भार पर स्थैतिक भार प्रबल होता है। आंदोलन की कमी (हाइपोडायनामिया) इंटरवर्टेब्रल डिस्क की शक्ति की गिरावट की ओर जाता है और, परिणामस्वरूप, पहले स्थान पर कोर में पानी की मात्रा में कमी और इसकी लोच और शक्ति विशेषताओं ("सुखाने") में कमी होती है। ओवरलोड के अंतिम परिणाम के रूप में डिस्क की रेशेदार अंगूठी का टूटना है।
रीढ़ की हड्डी में चोट कैसे लगती है?
रीढ़ पर अचानक तेज झटका या बढ़ा हुआ दबाव इंटरवर्टेब्रल डिस्क पर चोट का कारण बन सकता है। कभी-कभी फ्लेक्सन या विस्तार से चोट लग सकती है। यहां तक कि एक मजबूत "छींक", श्वसन और इंटरकोस्टल मांसपेशियों में तेज कमी के रूप में, चोट का कारण बन सकता है। एक रीढ़ की हड्डी, अर्थात्, एक रेशेदार डिस्क, काम के दौरान निरंतर नीरस आंदोलन, लगातार भार उठाने, लंबे समय तक कंपन, या खेल की चोटों के कारण हो सकती है।
हर्नियेटेड डिस्क के लिए जोखिम कारक:
वो जो टाला जा सकता है और जिन्हें बचना असंभव है.
टाला नहीं जा सकता:
- प्राकृतिक उम्र बढ़ने की प्रक्रिया। जैसा कि इंटरवर्टेब्रल उम्र और पहनने को डिस्कस करते हैं, वे अधिक आसानी से आघात होते हैं।
- स्त्री का लिंग यह ध्यान दिया जाता है कि महिलाओं में, हर्नियेटेड डिस्क अधिक आम है।
- अनियंत्रित रीढ़ की चोट, एक और कारण के लिए सर्जरी।
टाला जा सकता है - जीवनशैली में बदलाव या चिकित्सा (एलोपैथिक, होम्योपैथिक और चोंड्रोप्रोटेक्टिव) उपचार का उपयोग करना:
- काम या अन्य शारीरिक गतिविधि जो एक हर्नियेटेड डिस्क के जोखिम को बढ़ाती है, जैसे कि लंबे समय तक बैठना, बार-बार वजन उठाना, रीढ़ का लगातार झुकना, आम तौर पर भारी शारीरिक परिश्रम, दोहरावदार आंदोलनों या कंपन।
- सही और नियमित का अभाव शारीरिक व्यायाम, जो लोच के संरक्षण में योगदान देता है और रीढ़ के स्नायुबंधन को मजबूत करता है, इंटरवर्टेब्रल डिस्क के अच्छे प्राकृतिक पोषण में योगदान देता है।
- शारीरिक गतिविधि की लंबी अनुपस्थिति के बाद लगातार व्यायाम या खेल।
इंटरनैचुरल डिस्क के हर्निया के निदान
सबसे पहले, एक डॉक्टर द्वारा एक सर्वेक्षण और रोगी की एक विस्तृत परीक्षा आयोजित करना है, जिसमें वह पता लगाता है संभावित कारण और हर्निया की घटना के लिए जोखिम कारक, साथ ही एक डिस्क हर्नियेशन के अप्रत्यक्ष लक्षणों की उपस्थिति को स्पष्ट करता है।लसीग और नेरी के लक्षणों की उपस्थिति (पीठ में दर्द बढ़ जाता है जब ठोड़ी को छाती पर लाया जाता है या जब सीधा पैर एक मरीज को पीठ पर उठाया जाता है) अप्रत्यक्ष रूप से निदान की पुष्टि करता है। का उपयोग कर प्रारंभिक निदान को स्पष्ट करने के लिए विभिन्न तरीके रोगी का वाद्य निदान।
प्रोट्रूशियंस और उनके विभेदक नैदानिक निदान का निदान करना मुश्किल है, क्योंकि इस विकृति के साथ न केवल पीठ में दर्द होता है, बल्कि तथाकथित परिलक्षित दर्द भी होता है, जो विभिन्न रोगों का अनुकरण करता है आंतरिक अंग (हृदय, फेफड़े, जठरांत्र, मूत्र प्रणाली)। शायद ही कभी ऐसे मामले होते हैं जब रोगी वर्षों तक डॉक्टरों के पास जाते हैं, कई परीक्षाओं से गुजरते हैं, उपचार जो उन्हें राहत नहीं देते हैं, और संदेह नहीं करते कि उनके स्टेपल का मुख्य कारण रीढ़ की विकृति में निहित है।
इंटरवर्टेब्रल हर्निया के निदान के लिए अल्ट्रासाउंड का उपयोग शायद ही कभी किया जाता है, क्योंकि उनके उच्च घनत्व के कारण कशेरुक संरचनाओं की उच्च गुणवत्ता वाली छवियों को प्राप्त करना असंभव है।
स्पाइनल कॉलम को दर्दनाक क्षति को बाहर करने के लिए, एक्स-रे का उपयोग परिवर्तनों का मूल्यांकन करने के लिए किया जाता है। अस्थि ऊतक रीढ़ की हड्डी। एक रेटिनोग्राम भी विकृतियों के निदान और सहवर्ती आर्थ्रोसिस की डिग्री के मूल्यांकन में मदद करता है। पीठ और पैर के दर्द के अन्य कारण संभव हैं। उदाहरण के लिए, स्पोंडिलोलिस्थीसिस। इस मामले में एंजियोग्राम मज़बूती से यह निर्धारित करेगा।
रीढ़ की बीमारियों के रेडियोलॉजिकल निदान का एक अन्य तरीका गणना टोमोग्राफी है, लेकिन चूंकि इसका उपयोग नरम ऊतकों की एक स्पष्ट छवि प्राप्त करने के लिए नहीं किया जा सकता है, डिस्क सहित, यह आमतौर पर माइलोग्राफी (रीढ़ की हड्डी की नहर में विपरीत के साथ स्पाइनल रेडियोग्राफी) के साथ जोड़ा जाता है। लेकिन शोध का यह तरीका धीरे-धीरे रोगी और आक्रमण पर बड़े विकिरण भार के कारण अतीत की बात बन रहा है।
अधिक विश्वसनीय जानकारी और पूर्ण नैदानिक डेटा (लगभग पूर्ण सुरक्षा प्रक्रियाओं के साथ) चुंबकीय अनुनाद इमेजिंग (एमआरआई) देता है। यह न केवल की उपस्थिति का निदान करने की अनुमति देता है इंटरवर्टेब्रल हर्निया, लेकिन इसके आकार, दिशा, प्रगति की प्रवृत्ति, सूजन और सहवर्ती विकृति के संकेत का निर्धारण करने के लिए भी। यह आपको पीड़ा का सबसे संपूर्ण चित्र बनाने और ध्वनि उपचार निर्धारित करने का अवसर देता है।
मांसपेशियों के तंत्रिका के संक्रमण के विकारों को स्थापित करने के लिए, न्यूरोफिज़ियोलॉजिकल अनुसंधान विधियों, जैसे इलेक्ट्रोमोग्राफी का उपयोग किया जाता है।
इंटरवर्टेब्रल डिस्क के हर्निया का उपचार
हर्नियेटेड डिस्क के लिए उपचार का लक्ष्य है:
- दर्द के लक्षणों का उन्मूलन,
- समाप्ति भड़काऊ प्रक्रिया और पफपन को दूर करना
- उन्मूलन अंगों में कमजोरी और सुन्नता, जो जड़ों या रीढ़ की नसों के हर्निया के संपीड़न के कारण होती हैं,
- मरीज को सामान्य ऑपरेशन और शारीरिक गतिविधि में लौटना
- आवर्तक रीढ़ की हड्डी की चोट की रोकथाम और रीढ़ के अन्य क्षेत्रों में इंटरवर्टेब्रल हर्निया के जोखिम को कम करता है।
चूंकि थेरेपी के परिणामस्वरूप सूजन धीरे-धीरे कम हो जाती है, लगभग आधे रोगियों में दर्द होता है जो 1 महीने के भीतर दूर हो जाता है। बाकी के लिए, हर्निया की अभिव्यक्तियां तीन से छह महीने के भीतर कम हो जाती हैं। केवल 10% मामलों में, हर्नियेटेड डिस्क वाले रोगियों को सर्जिकल उपचार की आवश्यकता होती है। अक्सर ऐसा होता है कि हर्निया की सामग्री बस घुल जाती है और प्रक्रिया अपने आप शांत हो जाती है। इस कारण से, सर्जिकल उपचार शुरू करने से पहले यह सिफारिश की जाती है कि एक संपूर्ण परिसर रूढ़िवादी उपचार और सर्जन द्वारा तत्काल हस्तक्षेप के लिए कोई संकेत नहीं होने पर "चाकू के नीचे" जल्दी मत करो।
रूढ़िवादी (गैर-सर्जिकल) उपचार के तरीके।
इसका उद्देश्य:
- दर्द, सूजन, ऊतक शोफ का उन्मूलन। आमतौर पर इस तरह के लिए इस्तेमाल किया दवा उपचार, और अन्य तरीके। इलेक्ट्रोएनलगेसिया, पैरेट्रब्रल नाकाबंदी, एक्यूपंक्चर, उपचार के फिजियोथेरेप्यूटिक तरीके।
- मात्रा में हर्नियल फलाव की कमी और रेडिक्यूलर संरचनाओं के संपीड़न से राहत।
- माध्यमिक प्रक्रियाओं का उन्मूलन - तंत्रिका आवेग का समर्थन, संवेदनशील और मोटर कार्यों की बहाली
- रोगी को उचित जिमनास्टिक और काम और सुरक्षात्मक मनोरंजन के एक सुरक्षात्मक मोड का प्रदर्शन करना सिखाना।
पुनर्योजी और पुनर्योजी चिकित्सा की सबसे प्रगतिशील विधि हर्नियेटेड इंटरवर्टेब्रल डिस्क के साथ, जो रोग के लक्षणों को दूर करने और प्रभावित डिस्क की संरचना को बहाल करने की प्रक्रिया शुरू करने की अनुमति देता है
हर्नियेटेड डिस्क के साथ दर्द सिंड्रोम के उपचार के लिए दवाएं:
- नॉनस्टेरॉइडल एंटी-इंफ्लेमेटरी ड्रग्स (इंडोमिथैसिन, ब्रूफेन, ऑर्टोफेन, पाइरोक्सिकैम, सेलेब्रेक्स और कई अन्य)।
- एंजाइम थेरेपी (Karipain-plus)।रोग की प्रकृति और इसके विकास के तंत्र के बारे में ज्ञान के विस्तार और गहनता ने हाल के दिनों में इस तथ्य को जन्म दिया है दवाओंयह बीमारी और उसके परिणाम को प्रभावित कर सकता है। इन उपकरणों में Karipain शामिल है, जो सार्वभौमिक रूप से उपरोक्त सभी की क्षमताओं को जोड़ती है। रूढ़िवादी तरीके उपचार। अर्थात्:
कारिपेन रोग के कारण को प्रभावित करता है: अपमानित इंटरवर्टेब्रल डिस्क, अर्थात् यह उपचार के रोगजनक साधनों को संदर्भित करता है। एंजाइम जो Karipain lyse (भंग) हर्नियल फलाव को बनाते हैं और फटी हुई रेशेदार अंगूठी को पुनर्स्थापित करते हैं।
Karipain में एक सहानुभूति प्रभाव होता है: सूजन और ऊतकों की सूजन से छुटकारा दिलाता है, माइक्रोकैक्रक्शन में सुधार करता है, जिसमें संवेदनाहारी प्रभाव होता है।
Karipain को वैद्युतकणसंचलन या अल्ट्रासाउंड द्वारा प्रशासित किया जाता है। और फिजियोथेरेप्यूटिक तरीके स्वयं एक उपचारात्मक कारक हैं, जैसा कि ऊपर बताया गया है।
Karipain श्रृंखला के उपयोग के लिए सिफारिशें: Karipain plus fl। के साथ 20-30 प्रक्रियाओं का वैद्युतकणसंचलन पाठ्यक्रम, एक प्रक्रिया के लिए एक बोतल, रात में Karipain हर्निया के प्रक्षेपण के स्थान पर अल्ट्रा-जेल रगड़ने के लिए। यदि आवश्यक हो, तो पाठ्यक्रम 1-1.5 महीने में दोहराएं।
- मांसपेशियों को आराम (mydocalm, आदि)।
- स्टेरॉयड की तैयारी (सूजन को तोड़ने और बीमारी के दुष्चक्र को तोड़ने के लिए)।
- संवहनी और decongestants (एल- lysine, Actovegin)
- नारकोटिक ड्रग्स।
- ट्राइसाइक्लिक एंटीडिप्रेसेंट।
मात्रा में हर्नियल फलाव की कमी एंजाइम की तैयारी और फिजियोथेरेपी की मदद से लिटिक (शोषक) चिकित्सा के तरीकों के उपयोग के कारण होती है।
माध्यमिक प्रक्रियाओं का उन्मूलन, जैसे कि पेशी अपविकास, कमजोरी, हानिआवृत्ति अनुनाद चिकित्सा, न्यूरो-और मायोस्टिम्यूलेशन, कॉर्पोरल और ऑरिकुलर रिफ्लेक्सोलॉजी के उपयोग के माध्यम से संवेदनशील कार्य (सुन्नता, पेरेस्टेसिया)।
व्यायाम और "सही" जिम्नास्टिक। हमेशा रखने के लिए शारीरिक गतिविधि, रोगी व्यायाम सीखते हैं। वे मोटर और स्थैतिक पेशी प्रणालियों के अध्ययन और रीढ़ की सामान्य मोटर गतिविधि के रखरखाव के उद्देश्य से हैं। यह, बदले में, "उत्तरजीवी" इंटरवर्टेब्रल डिस्क के लिए पर्याप्त और पर्याप्त पोषण प्रदान करेगा और क्षतिग्रस्त लोगों में सुधार करेगा।
सर्जिकल उपचार
हर्नियेटेड डिस्क का सर्जिकल उपचार आमतौर पर इस बीमारी के 10% रोगियों में संकेत दिया जाता है। एक ऑपरेशन गंभीर तंत्रिका क्षति वाले रोगियों में उपचार का एक अपरिहार्य तरीका है, जिसकी स्थिति लगातार बिगड़ती जा रही है। इसकी एक अभिव्यक्ति असहनीय हो सकती है। दर्द सिंड्रोमजिसे दवा के दौरान निकालना असंभव है4-8 सप्ताह । उच्चारण दोषों के साथ अंगों में उच्चारण या कमजोरी मोटर फ़ंक्शन और श्रोणि अंगों की शिथिलता, साथ ही ऐसे मामलों में जहां आसंजनों का खतरा होता है।
सबसे अक्सर और काफी प्रभावी तरीका सर्जिकल उपचार डिस्क हर्नियेशन डिस्केक्टॉमी है - इंटरवर्टेब्रल डिस्क रिमूवल ऑपरेशन। डिस्कनेक्टॉमी एक सरल ऑपरेशन नहीं है, इसलिए यह केवल तभी संकेत दिया जाता है जब हर्निया पैर में दर्द और उसके कार्य का उल्लंघन, या अन्य गंभीर लक्षण पैदा करता है। सामान्य पीठ दर्द डिस्क को हटाने का संकेत नहीं है।
डिस्क हर्नियेशन के इलाज के लिए सर्जरी हमेशा सबसे विश्वसनीय तरीका नहीं है। जैसा कि पहले ही उल्लेख किया गया है, यह सभी रोगियों के लिए आवश्यक नहीं है, लेकिन उनमें से केवल 10% है। इसी समय, ऑपरेशन का मतलब यह नहीं है कि भविष्य में आपको अब किसी अन्य इंटरवर्टेब्रल डिस्क की हर्निया नहीं होगी या आप संचालित एक में दोहराएंगे नहीं।
बेशक, यह अभी भी माना जाता है कि सबसे अच्छा ऑपरेशन यह एक जो नहीं किया!
मैं, एक डॉक्टर के रूप में और एक मरीज के रूप में, जो एक से अधिक बार ऑपरेटिंग टेबल का दौरा किया - सर्जनों को "हैट्स ऑफ"। कई रोगियों ने उन्हें अपने जीवन का त्याग कर दिया। विशेष रूप से तत्काल (तीव्र) मामलों में, जब सर्जन को छोड़कर कोई भी स्थिति को हल नहीं कर सकता है।
लेकिन, ऐसे मामलों में जब इंटरवर्टेब्रल हर्निया सर्जरी की बात आती है, तो मैं रोगी को संभव के बारे में जानकारी प्रदान करने के लिए बाध्य हूं पश्चात की जटिलताओं और पश्चात की अवधि की समस्याएं, जो वसूली के लिए "उज्ज्वल" संभावनाओं को काफी कम कर सकती हैं।
यदि, फिर भी, आपको एक ऑपरेशन दिखाया गया है और इससे बचना असंभव है, तो नीचे दी गई जानकारी आपके लिए है।
अंतर सरकारी समिति के हर्निया के शल्य चिकित्सा उपचार के तरीके
हर्नियेटेड डिस्क के लिए सर्जिकल हस्तक्षेप की विधि का विकल्प क्या निर्धारित करता है
एक हर्नियेटेड डिस्क का सर्जिकल उपचार केवल कुछ श्रेणियों के रोगियों के लिए संकेत दिया जाता है। संचालन की विधि का चुनाव परिणामों को ध्यान में रखना चाहिए। वाद्य अध्ययन और शारीरिक परीक्षा, साथ ही रूढ़िवादी चिकित्सा की प्रभावशीलता। इसके अलावा, चिकित्सक को आपकी उम्र, सामान्य स्थिति, लक्षणों की गंभीरता और आपके दैनिक जीवन पर उनके प्रभाव को ध्यान में रखना चाहिए।
उदाहरण के लिए, एक ऑपरेशन को चुना जा सकता है यदि आपको "त्वरित पुनर्प्राप्ति" की आवश्यकता होती है और आपके पास तब तक इंतजार करने का समय नहीं है जब तक कि डिस्क का हर्निया एक रूढ़िवादी उपचार के प्रभाव में स्वयं से गुजरता नहीं है। लेकिन इस मामले में, फिर से, एक ही स्थान पर एक साल बाद इसकी उपस्थिति की कोई गारंटी नहीं है। हर्निया को हटा दिया गया था, और कारण - छोड़ दिया ...
सर्जिकल उपचार इंगित नहीं किया गया है और प्रभावी नहीं है यदि ऊपर वर्णित कोई गंभीर लक्षण नहीं हैं, लेकिन बस पीठ दर्द और यह एकमात्र (यदि दृढ़ता से स्पष्ट उच्चारण) लक्षण है। पीठ दर्द के कई कारण हो सकते हैं। और हमें संचालन करने से पहले विस्तार से हल करना होगा। एक ऑपरेशन हमेशा एक गंभीर चोट है। और सबसे अच्छा ऑपरेशन वह है जो नहीं किया जाता है।
संचालन के प्रकार
अंतर सरकारी डिस्क के हर्निया के शल्य चिकित्सा उपचार के नए तरीके
वर्तमान में, चिकित्सा में नवीनतम प्रगति व्यापक रूप से न्यूरोसर्जरी में उपयोग की जाती है। यह लेज़र तकनीक और कशेरुकाओं के लिए एंडोस्कोपिक पहुंच, साथ ही रेडियोफ्रीक्वेंसी विकिरण के उपयोग पर लागू होता है, जो वर्तमान में सर्जन के स्केलपेल को प्रभावी रूप से प्रतिस्थापित करता है।
नए तरीकों के बीच सर्जिकल उपचार हर्नियेटेड डिस्क को नोट किया जा सकता है:
इंटरवर्टेब्रल डिस्क के नाभिक के संपीड़न को समाप्त करने के उद्देश्य से तरीके:
- रेडियोफ्रीक्वेंसी थर्मल एनुलोप्लास्टी
- पंचर लेजर डिसेक्टॉमी
- Percutaneous स्वचालित डिस्कनेक्टोमी
इन विधियों का उपयोग डिस्क हर्नियेशन को खत्म करने के लिए किया जाता है:
- एंडोस्कोपिक डिस्केक्टॉमी और माइक्रोडिसक्टॉमी
- विस्तारित इंटरलामिनर माइक्रोडिसेक्टोमी और फेसटॉमी
इन विधियों का उपयोग तंत्रिका जड़ों के संपीड़न को खत्म करने के लिए किया जाता है:
- हेमिलिनामेक्टोमी, फेसेटॉमी, डिस्कैक्टोमी
पोस्टपोरेटिव पेरियोड एंड रिहैबिलिटेशन
पश्चात की अवधि उपचार प्रक्रिया को तेज करने और दर्द से छुटकारा पाने के अवसरों को बढ़ाने के लिए कुछ नियमों का पालन किया जाना चाहिए।
"धीरे-धीरे लेकिन निश्चित रूप से" - यह प्रारंभिक पश्चात की अवधि में रोगी का आदर्श वाक्य होना चाहिए (यह ऑपरेशन के बाद पहले कुछ सप्ताह है)। अत्यधिक और समय से पहले की गतिविधि निशान के गठन को बढ़ा सकती है, घाव को खोल सकती है और बहुत सारी अनावश्यक समस्याएं ला सकती है।
देर से पश्चात की अवधि में, इसके विपरीत, आप बैठ नहीं सकते हैं (या झूठ) तह। अब मांसपेशियों को फिर से बनाना शुरू करना महत्वपूर्ण है - विशेष रूप से पीठ की मांसपेशियों को निकालना। विशेष रूप से आपके लिए, डॉक्टर एक पश्चात उपचार योजना बनाएंगे। आपको यह स्पष्ट रूप से समझना चाहिए कि आपको किस प्रकार के उपचार की आवश्यकता है और आपको कौन से व्यायाम करने की आवश्यकता है। उसके बाद, अस्पताल में रहने और ऑपरेशन के बाद अधिक जल्दी ठीक होने में देरी न करने के लिए सभी नियुक्तियों का लगन से प्रदर्शन करें।
उसी तरह, यह बेहद ज़रूरी है कि आप अपनी सभी गतिविधियों को आगे बढ़ाएँ - न केवल शारीरिक शिक्षा कक्षाओं के दौरान, बल्कि दैनिक गतिविधियों में भी - शारीरिक रूप से सही रहें। आपको यह जानने की ज़रूरत है कि कुछ आंदोलनों को करते समय अपनी पीठ को कैसे रखा जाए; जब झुकना, चलना, वस्तुओं को उठाना, गाड़ी में चढ़ना और उससे निकलना, आदि सही कदम हों, तो चोटों को रोकने के लिए सही क्रियाएं महत्वपूर्ण हैं।
आपकी शारीरिक शिक्षा कक्षाओं का उद्देश्य न केवल पीठ को मजबूत करना है, बल्कि शरीर के समग्र स्वर को भी बढ़ाना है। प्राथमिक एरोबिक आंदोलनों - कम से कम सरल, तेज चलना - परिसंचरण और शारीरिक फिटनेस में सुधार। अपने प्रयासों को पूरे मस्कुलोस्केलेटल सिस्टम को अच्छे आकार में रखने पर ध्यान केंद्रित करने दें।
और आखिरी। अस्पताल से छुट्टी के बाद, आपको एक रीढ़ चिकित्सक द्वारा निगरानी रखने की आवश्यकता है। अनुसूचित चाल को मत छोड़ो। एक योग्य विशेषज्ञ के लिए यह निगरानी करना बहुत महत्वपूर्ण है कि आपकी पुनर्प्राप्ति प्रक्रिया कैसे चल रही है, क्या आप जो अभ्यास कर रहे हैं, वे अपने लक्ष्यों को प्राप्त करते हैं।
जब डॉ। इवाडोकिमेंको की साइट से इस्तिआ सामग्री का उपयोग किया गया थाwww.evdokimenko.ru
स्पाइनल हर्निया, स्पाइनल हर्निया उपचार, डिस्क हर्नियेशन, इंटरवर्टेब्रल हर्निया, हर्नियेटेड इंटरवर्टेब्रल, हर्निया उपचार, इंटरवर्टेब्रल हर्निया उपचार, स्पाइनल हर्निया उपचार, स्पाइनल हर्निया उपचार, डिस्क फलाव, फलाव, इंटरवर्टेब्रल हर्निया
स्वास्थ्य पेशेवरों पर भरोसा करें!
वर्टेब्रोलॉजी के केंद्र डॉ। व्लादिमीरोव
साइट लगातार जानकारी से भरी हुई है .
