टखने के फ्रैक्चर के बाद, हड्डियों को क्रॉल किया गया। टखने के फ्रैक्चर का सर्जिकल उपचार
osteosynthesis औसत दर्जे का टखना उत्पादन, एक नियम के रूप में, 1-2-malolar शिकंजा। यह बेहतर है अगर एक थ्रेड कर्ल टिबिअल हड्डी के कॉर्टिकल परत से निकलता है, क्योंकि इससे टुकड़ों का एक इष्टतम निर्धारण सुनिश्चित होता है। एक स्क्रू का उपयोग करते समय, घूर्णी अस्थिरता की संभावना को बाहर नहीं किया जाता है, इसलिए, स्क्रू के समानांतर एक किरचन सुई डाली जाती है।
आड़ा भंग भीतरी टखना एक 8 के आकार का तार पाश के साथ तय किया जा सकता है। कभी-कभी जोड़ की सतह पर डेंट पाए जाते हैं। टिबिअ. सर्जिकल उपचार उन्हें एक्स-रे डायग्नोस्टिक्स के बाद बाहर किया जाता है: वे संयुक्त की सतह को उठाते हैं, स्थानीय रूप से स्पंजी ऊतक रखते हैं, और फिर आंतरिक टखने के ओस्टियोसिंथिथेसिस करते हैं।
डेल्टोइड लिगामेंट का पूर्ण रूप से टूटना, आधुनिक अवधारणाओं के अनुसार, केवल उन मामलों में सर्जिकल हस्तक्षेप की आवश्यकता होती है जहां लिगामेंट के सिरों को रिपोजिशन में हस्तक्षेप होता है। इन मामलों में, संयुक्त से जुड़े अस्थिबंधन को हटा दिया जाता है, आंतरिक टखने के ओस्टियोसिंथिथेसिस का प्रदर्शन किया जाता है, जिसके बाद स्नायुबंधन को सिला जाता है।
पश्चात की अवधि Redon जल निकासी को हटाने के बाद, प्रारंभिक कार्यात्मक उपचार शुरू किया जाता है। यह सक्रिय पृष्ठीय और तल का फ्लेक्सियन प्रदर्शन करने के लिए अनुशंसित है, साथ ही साथ पैर की हल्की घुमाव। यह माना जाना चाहिए कि ज्यादातर रोगियों के लिए, बैसाखी के साथ दैनिक चलना का मतलब निचले पैरों पर प्लास्टर के साथ चलने की तुलना में अधिक सीमाएं हैं। यदि किसी मरीज को बैसाखी या व्यक्तिगत या व्यावसायिक कारणों से समस्या है, तो वह उन्हें जल्द से जल्द छोड़ना चाहता है, तो एक विकल्प है: जब पर्याप्त गतिशीलता बहाल करना टखने का जोड़ शुरुआती कार्यात्मक उपचार के लिए धन्यवाद, ऑपरेशन के 10 दिन बाद, जिप्सम लागू किया जा सकता है, जिसे ऑपरेशन के बाद 6 वें सप्ताह के अंत तक पहना जाना चाहिए। कार्यात्मक पोस्टऑपरेटिव उपचार के लिए रोगी को सहयोग करने की आवश्यकता होती है और चिकित्सक की ओर से - तंग नियंत्रण के साथ विभेदित देखभाल। यदि बड़ी फ्रैक्चर लाइनें या एक धारणा के साथ फ्रैक्चर होते हैं जो संयुक्त सतह को कवर करते हैं, तो रोगी को तनाव से बचना चाहिए।
के बाद osteosynthesis नरम ऊतक जलन की अनुपस्थिति में शिकंजा धातु को हटाने के साथ तिरस्कृत किया जा सकता है। यह 8-आकार के तार लूप पर भी लागू होता है। प्लेट ऑस्टियोसिंथेसिस के बाद, धातु को हटाने का निर्णय नरम ऊतकों की स्थिति और रोगी की उम्र पर निर्भर करता है। यदि धातु प्रत्यारोपण को हटाया जाना चाहिए, तो यह चोट के 4 महीने बाद किया जा सकता है।
सर्जिकल उपचार के बाद पश्चात की खून बह रहा है, संक्रमण, त्वचा परिगलन, घनास्त्रता और दिल का आवेश, मोच, पीछे किनारे का स्थान बदलने, छोटा और (या) घूर्णी विचलन बहिर्जंघिका के बाद कदम हो सकता है, संयुक्त में मोच, विफलता syndesmosis, तंत्रिका चोट, जटिल क्षेत्रीय दर्द सिंड्रोम के साथ दोहराया विस्थापन अव्यवस्था tendons , विलंबित समेकन, गलत संयुक्त।
के बाद रूढ़िवादी उपचार भीतरी टखने के गलत जोड़ हो सकते हैं। उनका उपचार एक धोबी के साथ एक छोटे स्पंजी पेंच के साथ संपीड़न द्वारा किया जाता है, और ऑस्टियोपोरोसिस में, स्पंजी प्लास्टिक के साथ संयोजन में। अस्थिभंग की अपर्याप्त पुनरावृत्ति या माध्यमिक विस्थापन के साथ, ओस्टियोटमी को सही करना आवश्यक हो सकता है।
लंबी अवधि में, उल्लंघन हो सकता है कार्यों, पुराने दर्द और सूजन, आर्थ्रोसिस, ओस्टियोचोन्ड्रोसिस। सिवाय टखने के जोड़ के दर्दनाक पोस्ट-ट्रॉमाटिक आर्थ्रोसिस के मामले में रूढ़िवादी तरीके उपचार गठिया की संभावना बनी हुई है।
प्रतिकूल को रोकने के लिए परिणाम आवश्यक हैं: संयुक्त की निर्दोष शारीरिक पुनर्निर्माण, घनास्त्रता की पर्याप्त रोकथाम, शरीर के वजन को सामान्य करने की रोगी की इच्छा, शीघ्र निदान और संयुक्त और अस्थिरता की गलत स्थिति का सुधार, जूते में व्यक्तिगत insoles पहनने।
शारीरिक के साथ स्थान बदलने, स्थिर कार्यात्मक अस्थिमज्जा का प्रदाह और गहन अभ्यास भौतिक चिकित्साएक नियम के रूप में, एक अच्छा कार्यात्मक परिणाम प्राप्त किया जाता है। सटीक कमी और निर्धारण के अलावा रोग का निदान उपास्थि के प्राथमिक नुकसान से प्रभावित होता है। भविष्य में, टाइटेनियम प्रत्यारोपण का अधिक बार उपयोग किया जाना चाहिए, जो कम बार खारिज कर दिया जाता है और हटाया नहीं जा सकता। तकनीकी दृष्टिकोण से, कैनुलेटेड शिकंजा अधिक कुशल हैं।
विस्थापन के बिना एपिफ़िसिस के फ्रैक्चर के उपचार में 4-6 सप्ताह के लिए उंगलियों से पैर के ऊपरी तीसरे तक एक परिपत्र प्लास्टर डाली के साथ टखने के जोड़ को स्थिर करना होता है। ऑफसेट के साथ टिबिया के डिस्टल एपिफेसिस के फ्रैक्चर के मामले में, बख्शा तकनीकों द्वारा रिपोजिशन किया जाता है। एपिफेसील उपास्थि को अतिरिक्त नुकसान नहीं पहुंचाने के लिए सामान्य एनेस्थीसिया के तहत रिपोजिशन सबसे अच्छा किया जाता है।
प्लास्टर कास्ट में रिपोजिशन के बाद एपिफेसिस के क्षतिग्रस्त हिस्से को उतारने के लिए, उपयुक्त स्थिति पैर से जुड़ी होती है: यदि आंतरिक भाग क्षतिग्रस्त हो जाता है, तो एक हल्का वाल्व लगाया जाता है, अगर बाहरी भाग क्षतिग्रस्त हो जाता है, तो वेरस एक। प्लास्टर कास्ट 6 सप्ताह के लिए लागू किया जाता है। चोट के बाद 8-10 सप्ताह के बाद पैर पर भार की अनुमति दी जाती है, बशर्ते कि आर्थोपेडिक जूते का उपयोग एपिफेसिस के क्षतिग्रस्त हिस्से को उतारने के लिए किया जा रहा हो। हटाने के बाद कास्ट ड्रेसिंग उपचार पैर के अव्यवस्था के साथ टखने के फ्रैक्चर के लिए समान है।
टखने के फ्रैक्चर का सर्जिकल उपचार
टखने के फ्रैक्चर के उपचार के दूरगामी परिणामों का सावधानीपूर्वक अध्ययन से पता चलता है कि ज्यादातर मामलों में जटिलताओं जैसे कि लगातार दर्द, सूजन, विकृति, गठिया, टखने के जोड़ के आंदोलन पर प्रतिबंध, फ्लैट पैर, लंगड़ापन, चलने पर अनिश्चितता, टखनों के शेष विस्थापन के कारण होते हैं, आंतरिक टखने के विघटन के कारण। या पैर के जोड़, पैर की परत, आदि के छोटे विचलन, इससे हम यह निष्कर्ष निकाल सकते हैं कि कुछ प्रकार के टखने फ्रैक्चर के लिए उपचार के परिणामों में सुधार करने के लिए। शल्य चिकित्सा उपचार शुरू से ही दिखाया गया है।
सर्जिकल उपचार को असमान, मुश्किल से मरम्मत योग्य, खराब बनाए रखा और आसानी से विस्थापित टखने के फ्रैक्चर के मामलों में संकेत दिया जाता है। इसके बारे में अधिक विस्तार से इसे संबंधित प्रकार के फ्रैक्चर के विश्लेषण में बताया जाएगा। यह बिना कहे चला जाता है कि ऑपरेशन सभी मामलों में दिखाया गया है जब एक ताजा फ्रैक्चर सेट करने का प्रयास सफल नहीं हुआ था, साथ ही पुरानी स्टेटिनडल और गैर-ज्वाइनिंग टखने के फ्रैक्चर के मामले में, स्टैटिक्स और फंक्शन, अर्कोसिस और टखने के जोड़ में दर्द के साथ। चोट के बाद 2-5 वें दिन ऑपरेशन सबसे अच्छा किया जाता है; सूजन और हेमटोमा सर्जरी के लिए मतभेद नहीं हैं।
ऑपरेशन को अंतःशिरा या सामान्य संज्ञाहरण के तहत किया जाता है। ओस्टियोसिंथिथेसिस और घाव के सिलाई के बाद, एंटीबायोटिक दवाओं (पेनिसिलिन, स्ट्रेप्टोमाइसिन, आदि) को शीर्ष रूप से प्रशासित किया जाता है और एक प्लास्टर कास्ट हमेशा लगाया जाता है। बढ़ते हुए मामलों में एडिमा प्लास्टर कास्ट में कटौती की जानी चाहिए। अगले दिन या हर दूसरे दिन वे घाव को नियंत्रित करते हैं और शराब के साथ पट्टी लगाते हैं। आमतौर पर ऑपरेशन के बाद 3-4 सप्ताह के बाद एक चिकनी पाठ्यक्रम के साथ, प्लास्टर पट्टी को सामान्य रूप से समान फ्रैक्चर के लिए एक अवधि के लिए स्थानांतरित कर दिया जाता है। प्लास्टर कास्ट को हटाने के साथ-साथ रूढ़िवादी उपचार के बाद, यह अनुशंसित है चिकित्सीय अभ्यास, फिजियोथेरेपी, एक कट्टर समर्थन और आर्थोपेडिक जूते या जूते कम एड़ी पर लेस के साथ और एक चाप समर्थन के साथ।
अंजीर। 199. पोस्टीरियर टिबिअलिस टेंडन के एक अंतर्संबंध के कारण आंतरिक टखने का एक इरेड्यूबल फ्रैक्चर।
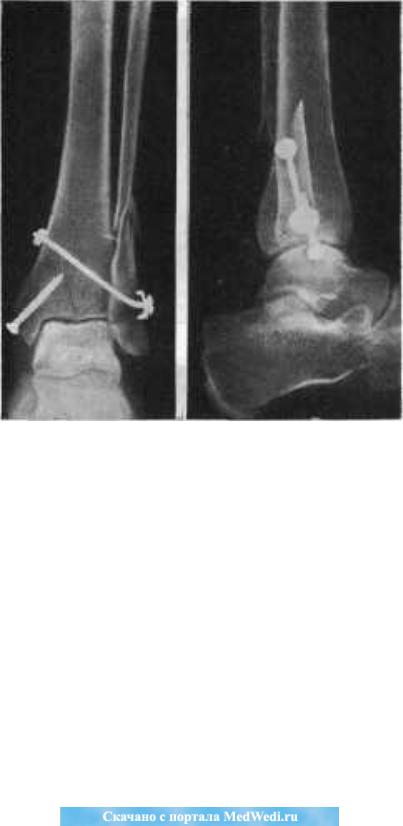
आंतरिक टखने के फ्रैक्चर के लिए ओस्टियोसिंथिथेसिस
ऑपरेशन को निम्नलिखित मामलों में किया जाना चाहिए: जब रेडियोग्राफ़ पर कम करने के प्रयासों के बावजूद, यह देखा जा सकता है कि आंतरिक टखने के आधार और टिबिअल फ्रैक्चर की सतह के बीच एक डायस्टेसिस है; जब पार्श्व प्रक्षेपण में रेडियोग्राफ़ से पता चलता है कि आंतरिक टखने अपने आधार के साथ आगे बढ़े हैं, टिबियल फ्रैक्चर विमान की पूरी लंबाई को नहीं छूता है और सामने की तरफ पूर्वकाल (चित्र। 199) के कोण पर खड़ा है। अक्सर, सर्जन इसे कम आंकते हैं, यह देखते हुए कि इस तरह के मामलों में पैर की उदासीनता की अनुपस्थिति में, हम खुद को प्लास्टर कास्ट के लगाए जाने तक सीमित कर सकते हैं। इस बीच, आंतरिक टखने की निर्दिष्ट स्थिति इसके आधार के आंशिक पुनरुत्थान के लिए अनुकूल परिस्थितियों का निर्माण करती है, डायस्टेसिस में वृद्धि, एक स्यूडरथ्रोसिस, रेशेदार और हड्डी संलयन अस्थिभंग का गठन, जिसके परिणाम टखने के जोड़ में लगातार अस्थिरता, पैर और टखने के जोड़ में लगातार टक-अप होता है। कई मामलों में, असफल संकुचन और गैर-बंधन नरम ऊतकों के पारस्परिक संबंध के कारण होता है। ये क्षण आंतरिक टखने के ऐसे फ्रैक्चर के सर्जिकल उपचार के लिए तर्क के रूप में कार्य करते हैं।
ऑपरेशन की तकनीक। बेस से 2-3 सेंटीमीटर ऊपर और टखने के ऊपर एक अनुदैर्ध्य चीरा बनाएं। त्वचा के घाव के किनारों को अंतर्निहित नरम ऊतकों से थोड़ा अलग किया जाता है और हुक के साथ अलग किया जाता है। टखने से जुड़ी मोच को बख्शा जाना चाहिए। घाव में फ्रैक्चर लाइन दिखाई दे रही है। एक टूटी हुई आंतरिक टखने, जिसमें एक त्रिकोणीय आकार होता है, आमतौर पर नीचे की ओर विस्थापित होती है या अपने आधार के साथ पूर्वकाल या मध्ययुगीन या पार्श्व रूप से उसके शीर्ष पर घूमती है। रक्त के थक्कों को हटाने के बाद टिबिअ पर उसके और उसके आधार के बीच पेरीओस्टेम और स्नायुबंधन के टुकड़े दिखाई देते हैं। छोटी हड्डी के टुकड़े निकालने के बाद, टिबियल फ्रैक्चर विमान और आंतरिक टखने का आधार उजागर होता है। एक दूसरे के साथ उनकी तुलना आसानी से की जा सकती है। आंतरिक टखने के एक पृथक फ्रैक्चर के साथ, टिबिया पर टखिया पर अपने बेस को टखने के चारों ओर एक परिपत्र कैटगुट सिवनी के साथ ठीक करने के लिए अक्सर पर्याप्त होता है।
यदि पुनरुत्पादन के बाद आंतरिक टखने आसानी से विस्थापित हो जाते हैं और इसे पकड़ना मुश्किल होता है, साथ ही साथ पॉलीफेलिक चोटों के साथ, हम इसे ठीक कर देते हैं टिबिअ दो-कील वाले छोटे नाखून या पेंच का उपयोग करना। कील को टिबिया के माध्यम से धकेल दिया जाता है
फ्रैक्चर विमान के लिए टखने के शीर्ष पर। नाखून की लंबाई 3-4 सेमी, ब्लेड की चौड़ाई है
घाव को कसकर सिल दिया जाता है और तुरंत घुटने पर एक प्लास्टर पट्टी लगाई जाती है। 7-8 वें दिन टाँके हटा दिए जाते हैं। आगे का इलाज विस्थापन के बिना आंतरिक टखने के फ्रैक्चर के समान। सर्जरी के 2-3 महीने बाद नाखून को स्थानीय संज्ञाहरण के तहत हटा दिया जाता है।
आंतरिक टखने के ऑस्टियोसिंथिथिसिस के लिए, हम एक या दो पतली सुई, एक स्टेनलेस स्टील या टाइटेनियम स्क्रू और एक पतली हड्डी पिन का उपयोग करते हैं। बाद के मामले में, एक चैनल आंतरिक टखने के माध्यम से पूर्व-ड्रिल किया जाता है।
टखने के कांटे के विचलन में ओस्टियोसिंथिथेसिस
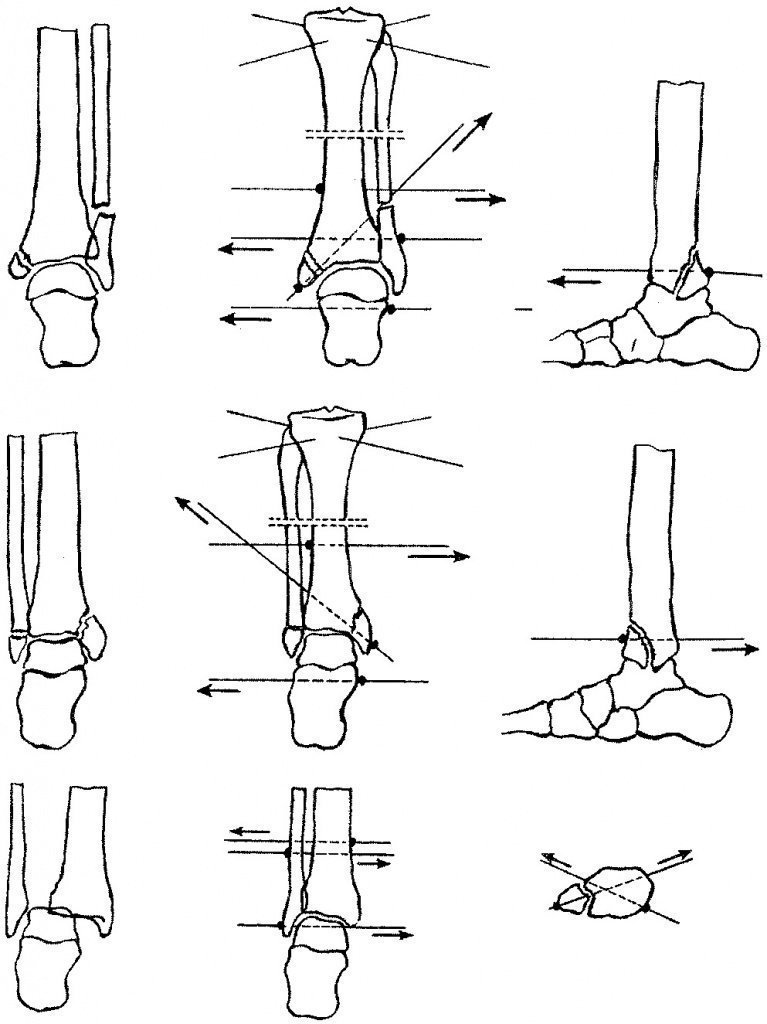
निचले सिरे के बीच डायस्टेसिस टिबिअ तब होता है जब पूर्वकाल और पीछे के स्नायुबंधन टूट जाते हैं बाहरी टखना, आंशिक तनाव टिबिया के बाहरी किनारे के इंटरोससियस झिल्ली और फ्रैक्चर। टखने के कांटे का विचलन एक स्वतंत्र प्रकार का नुकसान हो सकता है या बाहरी टखने के पेचदार फ्रैक्चर के साथ होता है, जब फ्रैक्चर विमान निचले इंटरफिब्रल संयुक्त के स्तर पर गुजरता है, या फाइब्रोला के सुप्रा-डोरस फ्रैक्चर के साथ, निचले इंटरबिरल संयुक्त के स्नायुबंधन के टूटने के साथ।
ज्यादातर मामलों में, पैर को बाहर की ओर स्थानांतरित किया जाता है; बहुत कम राम की हड्डी आंशिक रूप से छींटे टिबिया के बीच। अक्सर यह ध्यान दिया जा सकता है कि, जब टखने के फ्रैक्चर की भरपाई करते हैं, तो वे टिबिया हड्डियों के बीच "छोटे डायस्टेसिस" पर पर्याप्त ध्यान नहीं देते हैं। इस बीच, टखने के फ्रैक्चर को केवल उस स्थिति में सेट किया जा सकता है जब एटरोफोस्टेरियोर प्रोजेक्शन में रेडियोग्राफ़ से पता चलता है कि टखने सेट हैं, आर्टिकुलर गैप की चौड़ाई समान है और टिबिया हड्डियों के बीच डायस्टेसिस को समाप्त कर दिया जाता है, अर्थात्। भीतरी सतह बाहरी टखना टिबिया के निचले सिरे के रेशेदार चीरे में स्थित होता है। अन्यथा, टखने के जोड़ में अस्थिरता भविष्य में बनी रहती है, पैर की लकीरें लुढ़कती हैं, दर्द और सूजन के साथ। यदि पूर्ण डायस्टेसिस है और डायवर्जेड टिबिअल जॉइंट की विकृति कठिनाइयों को प्रस्तुत करती है या इसे सामान्य तरीकों से समाप्त नहीं किया जा सकता है, तो सर्जिकल उपचार का संकेत दिया जाता है।
ऑपरेशन की तकनीक। एक 8 सेमी लंबा चीरा, फाइब्यूलर हड्डी के बाहर के भाग की पूर्वकाल सतह के साथ बनाया जाता है, जो 5 सेमी ऊपर और संयुक्त स्थान से 3 सेमी नीचे समाप्त होता है। त्वचा के घाव के किनारों को इस तरह से अलग किया जाता है कि बाहरी टखने की पार्श्व सतह, इंटरफैसिकल जोड़ और फाइबुला हड्डी का निचला सुप्रा-आर्टिकुलर हिस्सा सुलभ हो जाता है। निचले इंटरिबेरल जोड़ की पूर्वकाल सतह को उजागर करने के लिए, टिबिया के प्रावरणी और टखने के जोड़ के स्तर पर पड़े क्रूसिएट लिगामेंट, और कभी-कभी थोड़ा ऊपर स्थित, टिबिया के अनुप्रस्थ बंधन को अनुदैर्ध्य दिशा में काट दिया जाता है। फिर एक्सटेंसर टेंडन को अंदर की तरफ खींचा जाता है। इंटरफेशियल जंक्शन के क्षेत्र में हेमेटोमा को हटा दिया जाता है। जब एक छोटे से मुक्त हड्डी का टुकड़ा होता है जो टिबिया के बाहरी किनारे से अलग होता है, तो इसे निकालना सबसे अच्छा होता है। बाहरी टखने को टिबिअल फाइबुला काटने में सम्मिलित करना आसान है, उन्हें मिलान करके और कांटे निचोड़ कर। स्वीकृत टिबिया को निश्चित किया जाना चाहिए, क्योंकि वे आसानी से विचलन करते हैं। इसके लिए, हम एक विशेष बोल्ट या एक लंबे स्क्रू का उपयोग करते हैं। बाहर से अंदर तक ललाट तल के साथ 45 ° के कोण पर बोल्ट को सम्मिलित करना बेहतर होता है। इसके लिए, एक चैनल को फाइबुला, इंटरफैसिअल संयुक्त और टिबियल हड्डी के माध्यम से पूर्व-ड्रिल किया जाता है। बोल्ट के दूसरे छोर पर ड्रिल किए गए चैनल में डाला जाता है, अखरोट डाल दिया जाता है, जिसे खराब कर दिया जाता है। बहुत अधिक निचोड़ने और टखने के जोड़ को संकीर्ण न करने के लिए, जो आंदोलनों को सीमित करने का कारण हो सकता है, अखरोट को कसने के समय, पैर को विस्तार की स्थिति में स्थापित किया जाना चाहिए (अंजीर। 200, 201) और अंत में टखने के जोड़ में आंदोलनों की सीमा की जांच करें। इसके बाद, एक्सटेंसर टेंडनों को जगह में रखा जाता है और पैर के क्रूसिएट और अनुप्रस्थ लिगामेंट को काट दिया जाता है,
ऑपरेशन की शुरुआत में विच्छेदित। त्वचा के घाव को सीवन किया जाता है और घुटने पर एक अंधा प्लास्टर पट्टी लगाई जाती है; पैर 90 ° के कोण पर सेट किया गया है।
कुछ मामलों में, जमे हुए कण्डरा या प्रावरणी से एक कृत्रिम ट्यूबरकल बनाना संभव है, साथ ही साथ एक पतली माइलर टेप से। छोटी विसंगतियों के मामले में, इंटरलिब्युलर आर्टिकुलेशन में रेशेदार हड्डी को टूटे हुए स्नायुबंधन पर लगाए गए रेशम के बाधित टांके के साथ तय किया जा सकता है। 10-15 दिनों के बाद इसे 5-6 सप्ताह तक पैर पर लोड के बिना प्लास्टर कास्ट में चलने की अनुमति है। प्लास्टर कास्ट पहनने की अवधि टखने के फ्रैक्चर की प्रकृति पर निर्भर करती है और 2 से 3 महीने तक होती है। ऑपरेशन के 4-6 महीने बाद बोल्ट या पेंच को स्थानीय संज्ञाहरण के तहत हटा दिया जाता है।
अंजीर। 200. टखने के कांटे के विचलन के साथ टखने का फ्रैक्चर; एक पेंच और इंटरब्यूटल संयुक्त बोल्ट के साथ आंतरिक टखने के ओस्टियोसिंथेसिस।
बाहरी टखने के फ्रैक्चर में ऑस्टियोसिंथेसिस
सर्जरी के लिए संकेत: 1) अंतर-चेहरे के कनेक्शन के स्तर पर बाहरी टखने के विस्थापन या निर्वहन के साथ तिरछी और पेचदार भंगुरता; 2) इंटरफिशियल संयुक्त में बाहर का टुकड़ा के एक विचलन के साथ फाइबुला के घुटने की लंबाई के फ्रैक्चर; 3) आंसू बंद फ्रैक्चर, आमतौर पर अनुप्रस्थ, बाहरी टखने के विस्थापन और निर्वहन के साथ; 4) इंटरकेशियल संयुक्त के स्तर पर गैर-रेडियुसिक हेलिकल रोटरी बाहरी टखने के फ्रैक्चर, जिस पर फाइबुला के समीपस्थ छोर को विस्थापित किया गया था और टिबियल हड्डी के पीछे वाले हिस्से के पीछे कसकर तान दिया गया था; उसी समय, टखने के लिगामेंट का एक टूटना और टखने के जोड़ में पैर का विस्थापन और पीछे की तरफ होना (चित्र। 202); 5) बाहरी टखने की जड़, घुमाव और विचलन के साथ टूटे हुए फाइबुला का विस्थापन।
अंजीर। 201. टखने का फ्रैक्चर; निचले सिंडेसमोसिस का टूटना, पैर का बाहर की ओर अव्यवस्था और पीछे (ए)। ओस्टियोसिंथेसिस बोल्ट और बुनाई सुइयों (बी); अनुचर () को हटाने के बाद।
अंजीर। 202. बाहरी टखने का इरेड्यूसिबल फ्रैक्चर; बाहरी टखने के सर्पिल फ्रैक्चर और टिबिया के पीछे इसका विस्थापन; पैर का नीचे की ओर झुकाव।
अंजीर। 203. टिबिया सिंडेसमोसिस के स्तर पर बाहरी टखने का सर्पिल फ्रैक्चर। अंतर्गर्भाशयी अस्थिमज्जा का प्रदाह।
ऑपरेशन की तकनीक। जब टखने के जोड़ के कांटे के बीच एक विसंगति होती है और बाहरी टखने को उसके स्तर पर तोड़ा जाता है या फ़िब्युलर हड्डी को सुप्राओलरोलर क्षेत्र में तोड़ा जाता है, तो एक ही चीरा और एक ही तकनीक का उपयोग इंटरकैशियल जोड़ में दो हड्डियों को एक साथ लाने के लिए किया जाता है। विस्थापन और मिलान के टुकड़ों को सही स्थिति में हटाने के बाद, बोल्ट या स्क्रू को बाहरी टखने में डाला जाता है, लगभग बहुत ऊपर से, नीचे से ऊपर की ओर और अंतःक्रियात्मक जोड़ के माध्यम से टिबियल हड्डी में। टखने के कांटों के विचलन के बिना बाहरी टखने के फ्रैक्चर के लिए, टुकड़ों के मिलान के बाद, टखने के शीर्ष अनुदैर्ध्य रूप से ऊपर की ओर एक पतली गोल या सपाट कील या सुई डाली जाती है, जिसे फ्रैक्चर विमान (छवि 203) से 5-7 सेमी ऊपर किया जाता है।
2 महीने तक सर्जरी के बाद घुटने पर एक प्लास्टर कास्ट लगाया। 7-8 वें दिन टाँके हटा दिए जाते हैं। सर्जरी के बाद 4-6 सप्ताह के बाद पैर पर भार के साथ प्लास्टर कास्ट में अनुमति दी गई। नाखून 4 महीने के बाद हटा दिया जाता है।
आमतौर पर अंगों में गंभीर दर्द एक व्यक्ति में होता है उछालचोट के समय, पीड़ित व्यक्ति जुनून की गर्मी में हो सकता है, और दर्द, सुन्नता महसूस नहीं कर सकता है। यह बाद में ऐसे बल के साथ महसूस किया जाने लगता है कि कोई व्यक्ति एक कदम भी नहीं चल सकता। अपूर्ण चिकित्सा देखभाल पीड़ित को एक दर्दनाक झटका विकसित होता है। एम्बुलेंस डॉक्टर तुरंत कह सकते हैं कि टखने का संचालन और अस्थिसंजर आवश्यक होगा।
जब चोट के दौरान एक क्रंच सुनाई देता है, तो यह हड्डी के फ्रैक्चर को इंगित करता है। इस मामले में, कुछ समय बाद, घायल पैर पर एक बाहरी शोफ दिखाई देता है। वाहिकाओं को एक साथ क्षति के साथ, एडिमा क्षतिग्रस्त टखने की पूरी सतह पर फैलती है।
ऑस्टियोसिंथेसिस से पहले निदान
एक नियमित परीक्षा आयोजित की जाती है, जिसमें प्रीऑपरेटिव डायग्नोसिस शामिल है। प्रकट नैदानिक तस्वीर रोग: तालु पर - असहनीय दर्द, आंख से दिखाई देने वाली सूजन, चमड़े के नीचे का सियानोसिस, टखने की गति में कमी। पैर सुन्न हो सकता है, पूरी तरह से संवेदनशीलता खो सकता है।
कई अनुमानों में एक्स-रे बनाना आवश्यक है, जो हड्डी के टुकड़ों के विस्थापन की ज्यामिति, हड्डी के टुकड़े की उपस्थिति, टिबिया के नरम ऊतकों की चुटकी को दिखाएगा।
परिधीय रक्त प्रवाह की जांच करना आवश्यक है, इस डॉप्लरोग्राफी के लिए, लगातार पैर पर एक नाड़ी की उपस्थिति की निगरानी करें, मोटर और स्पर्शनीय कार्यों की सुरक्षा की निगरानी करें। आमतौर पर, इस तरह की परीक्षा डॉक्टरों के एक समूह को स्थिति का सही आकलन करने के लिए पर्याप्त है, और एक ऑस्टियोसिंथेसिस ऑपरेशन करने के लिए सामूहिक निर्णय लिया। शल्यचिकित्सा का उद्देश्य आर्टिकुलर सतहों के सटीक पुनर्निर्माण के साथ टखने वाले क्षेत्र में हड्डियों और जोड़ों की विकृति को तत्काल समाप्त करना है।
फ्रैक्चर की जटिलता और घायल व्यक्ति की सामान्य स्थिति की गंभीरता के आधार पर, एनेस्थेसियोलॉजिस्ट और सर्जन एनेस्थीसिया के प्रकार का चयन करते हैं - एक स्थानीय संवेदनाहारी, या सामान्य संज्ञाहरण की शुरूआत। चोट के 4-6 दिनों बाद सर्जरी स्वीकार्य है।
त्वचा की सूजन और हाइपरमिया लंबे समय तक ऑपरेशन को सहन करने का कारण नहीं हैं।
ऑस्टियोसिंथेसिस उपचार
आपरेशन
ऑस्टियोसिंथेसिस का उपयोग कर सर्जरी के लिए संकेत:
- खुला फ्रैक्चर;
- रूढ़िवादी तरीकों के उपचार में परिणामों की कमी;
- माध्यमिक ऑफसेट;
- लिगामेंट टूट जाता है;
- विस्थापन के साथ फ्रैक्चर।
यदि फ्रैक्चर संयुक्त के 1/3 से अधिक को प्रभावित करता है, यदि पुराने, गलत तरीके से फैले हुए फ्रैक्चर हैं, तो सर्जन ऑस्टियोसिंथेसिस विधि का उपयोग करके ऑपरेशन पर निर्णय लेते हैं। डॉक्टरों को पहले टूटना और फिर फ्रैक्चर हड्डियों को फिर से जोड़ना है। यदि निष्क्रिय या गतिहीन आर्टिकुलेशन स्वाभाविक रूप से क्षतिग्रस्त हैं, तो हम उनके सिंडेसमोसिस की बहाली के बारे में बात कर रहे हैं।
आर्थोपेडिक डॉक्टर अनातोली शार्चिन:
"यह ज्ञात है कि पैरों पर हड्डियों के उपचार के लिए विशेष इंसोल, सुधारक और सर्जरी हैं, जो डॉक्टरों द्वारा निर्धारित हैं। लेकिन यह उनके बारे में नहीं है, और उन दवाओं और मलहम जो घर के उपयोग के लिए बेकार हैं। यह बहुत आसान है ..."
ओस्टियोसिंथेसिस के संचालन विधि के लिए मतभेद:
- रोगी की गंभीर स्थिति;
- त्वचा और कोमल ऊतक दोष;
- हाल ही में संक्रामक रोग।
विभिन्न रोगियों में टखने के फ्रैक्चर के ऑपरेटिव और रूढ़िवादी उपचार के परिणामों का अध्ययन और विश्लेषण करने से चिकित्सकों को अमूल्य मदद मिलती है। दीर्घकालिक परिणामों के विश्लेषण के निष्कर्षों से पता चलता है कि माध्यमिक विस्थापन या अनुचित हड्डी संलयन के बाद गंभीर जटिलताएं बनी हुई हैं। के प्रभाव के अध्ययन के आधार पर अलग-अलग तरीके उपचार सर्जन चिकित्सकों ने निर्णय लिया कि टखने के क्षेत्र में लगभग सभी फ्रैक्चर के लिए, शुरू में सर्जिकल उपचार की सिफारिश की जाती है।
ऑपरेशन की तकनीकी प्रगति:
- बाहरी ऊतकों का छांटना किया जाता है;
- त्वचा चीरा के किनारों को हुक द्वारा अलग किया जाता है, और स्नायुबंधन पर ध्यान दिया जाता है - उन्हें जितना संभव हो उतना बख्शा जाना चाहिए;
- खुले घाव में, फ्रैक्चर की दिशा दिखाई देती है;
- रक्त के थक्के, छोटी हड्डी के टुकड़े हटा दिए जाते हैं;
- टुकड़ों को रस दिया जाता है - एक खुले घाव में यह प्रदर्शन करना मुश्किल नहीं है;
- टखने तय कैटगट सिवनी।
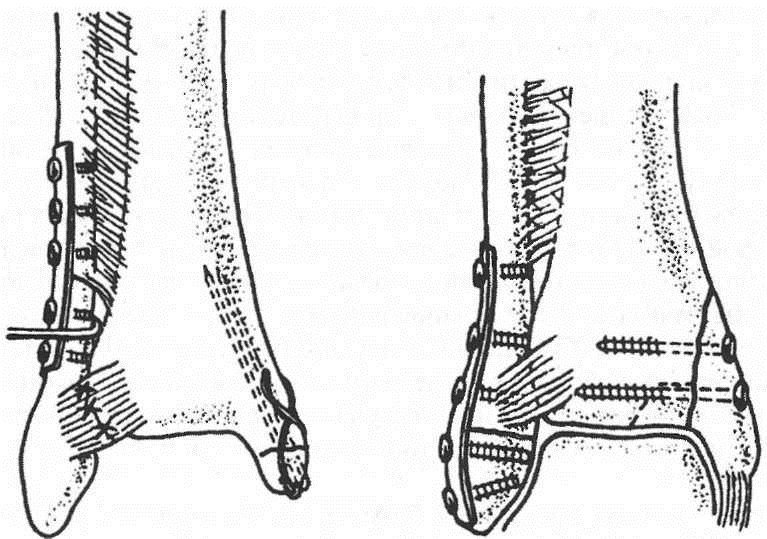
ऑस्टियोसिंथेसिस तकनीक टाइटेनियम प्लेट, नाखून या स्क्रू तत्वों के उपयोग की अनुमति देती है। एक सर्जन के लिए अभ्यस्त उपकरणों के साथ, वह हड्डी के टुकड़े को तेज करता है। एक प्लेट और शिकंजा के साथ टखनों के ऑस्टियोसिंथेसिस का उपयोग अव्यवस्थाओं के साथ फ्रैक्चर के लिए, जटिल फ्रैक्चर के लिए किया जाता है।
एक पेंच या नाखून की स्थापना तकनीक में फ्रैक्चर की दिशा में घायल हड्डी के लंबवत में उनका परिचय शामिल होता है। अंत में, एक साफ सीम लगाया जाता है, और चीरा पूरी तरह से बाहरी रूप से बंद हो जाती है। डॉक्टर के फैसले के अनुसार, सीवेज में एक ड्रेनेज ट्यूब कुछ दिनों के लिए रहती है, जिसे ऊपरी सिवनी की पूरी चिकित्सा में हस्तक्षेप किए बिना आसानी से हटा दिया जाता है, अगर यह ऑपरेशन के बाद नहीं बढ़ता है उच्च तापमान। धातु "हेल्पर्स" को स्थापित करने के बाद, घाव को सीवन किया जाता है, तुरंत एड़ी पर एक सही कोण के अनिवार्य पालन के साथ, तुरंत प्लास्टर लगाया जाता है। फ्रैक्चर की जटिलता के आधार पर कुल ऑपरेशन का समय 30 मिनट से 1.5 घंटे तक है।
एक सप्ताह में टांके को हटाने की सिफारिश की जाती है, इसके लिए, प्लास्टर हटा दिया जाता है, और घाव का इलाज होने के बाद, प्लास्टर कास्ट फिर से चोट के स्थान पर लगाया जाता है। 2-3 महीने के बाद सामान्य संज्ञाहरण के तहत धातु के हिस्सों को हटा दिया जाता है। शरीर में धातु को लंबे समय तक रखने की सिफारिश नहीं की जाती है, यह अतिरिक्त आंतरिक कश दे सकता है। इसके बावजूद, डॉक्टर व्यक्तिगत रूप से पिंस के साथ प्लेटों को हटाने का समय निर्धारित करता है। बाहरी टखने के ओस्टियोसिंथिथेसिस, एक नियम के रूप में, सकारात्मक परिणाम देता है, और अंग के सर्जिकल उपचार को प्रभावी माना जाता है, हालांकि पुनर्वास अवधि के दौरान पैर कुछ समय के लिए सुन्न हो सकता है।
ओस्टियोसिंथिथेसिस भी पतली सुई, हड्डी पिन का उपयोग करके किया जाता है। पिन डालने के लिए, डॉक्टर को आंतरिक टखने में एक नहर ड्रिल करना चाहिए। डॉक्टर के सभी कार्यों को सहकर्मियों के साथ अनुभव साझा करने के लिए वीडियो पर रिकॉर्ड किया जाता है। चाहे कितने भी ऑपरेशन किए जाएं, प्रत्येक की अपनी विशेषताएं हैं। इंटरनेट के विभिन्न पृष्ठों पर कई समीक्षाएं और तस्वीरें देखी जा सकती हैं।
Suturing के बाद, एंटीबायोटिक दवाओं के स्थानीय प्रशासन और जिप्सम के आवेदन आवश्यक हैं। यदि एडिमा बढ़ती है, तो जिप्सम को विच्छेदित किया जाता है, नरम ऊतकों के मजबूत निचोड़ से बचने के लिए, एडिमा की जगह को मुक्त करना।
जिप्सम 6 सप्ताह के लिए लागू किया जाता है। चोट के 8-10 सप्ताह बाद, नियंत्रण एक्स-रे छवियों के संकेत के आधार पर, डॉक्टर धीरे-धीरे लोड की अनुमति दे सकते हैं घायल पैर, आंदोलनों की संख्या और अवधि में धीमी वृद्धि के साथ, और कलाकारों को हटा दिया जाता है। उसी समय, डॉक्टर पहनने की सलाह देते हैं आर्थोपेडिक जूतेपकड़, छड़ी, सामान्य instep जूते में डाल दिया। यह एपिफेसिस के क्षतिग्रस्त हिस्से को उतारने के लिए आवश्यक है, और यह हमेशा पुनर्वास कार्यक्रम में शामिल है।
कारण:जब पैर की धुरी (आमतौर पर पीड़ित का खुद का शरीर का वजन) पर एक साथ अचानक लोड के साथ पैर बाहर की ओर या अंदर की ओर पंजे की ओर परोक्ष चोट। प्रत्यक्ष चोट तंत्र बहुत कम आम है और चलती वाहनों से टकराते समय, खेल खेलते समय, या जब भारी वस्तुएं एक पैर पर गिरती हैं, तब होती है।
घटना के तंत्र के अनुसार, टखने के फ्रैक्चर को उच्चारण (अपहरण) और सुपिनेशन (जोड़) फ्रैक्चर में विभाजित किया जाता है।
लक्षण। प्रज्ञा संबंधी फ्रैक्चरटखने की परिधि में एक महत्वपूर्ण वृद्धि की विशेषता है। पैर पैर की धुरी से विचलन के साथ उच्चारण की विशेषता स्थिति लेता है। पैल्पेशन औसत दर्जे का टखने और फाइबुला में दर्द से निर्धारित होता है। अक्सर, हड्डी के टुकड़ों के तेज किनारों और विशेषता crepitus के झागदार होते हैं।
रेडियोग्राफ़ टखने के जोड़ के समानांतर एक फ्रैक्चर लाइन के साथ आंतरिक टखने के एक आंसू-बंद फ्रैक्चर को दर्शाता है, डिस्टल टिबियोफाइब्रल सिंडेसमोसिस का एक टूटना और टखने के किनारे से 67 सेमी ऊपर फाइबुला का फ्रैक्चर।
पित्त धमनी सुपारी फ्रैक्चर के साथ,टखने में सूजन के साथ, पार्श्व, औसत दर्जे का टखनों के स्तर पर हल्के दबाव के साथ एक अलग खराश है, कभी-कभी फ्रैक्चर के क्षेत्र में असमान किनारों। अंतिम निदान दो अनुमानों में टखने के जोड़ की रेडियोग्राफी के बाद किया जाता है। बाहरी टखने के आंसू-बंद फ्रैक्चर और परोक्ष आंतरिक फ्रैक्चर द्वारा निर्धारित किया जाता है।
एथेरोपोस्टेरियर प्रोजेक्शन में रेडियोग्राफी के दौरान, एक महत्वपूर्ण स्थिति जो संयुक्त में सभी चोटों की पहचान करने में मदद करती है, एक फ्रैक्चर फ्रैक्चर के दौरान पैर की ओर 20 डिग्री तक टिबिया बिछाती है।
उपचार।टखने के फ्रैक्चर का मुख्य उपचार गैर-ऑपरेटिव है। संज्ञाहरण (स्थानीय संज्ञाहरण, गैर-मादक या मादक दर्दनाशक दवाओं के साथ बेहोश करने की क्रिया के बाद, अक्सर एंटीस्पास्मोडिक्स, चालन संज्ञाहरण, संज्ञाहरण) के साथ संयोजन में, एक-चरण मैनुअल रिपोजिशन किया जाता है और विच्छेदित परिपत्र जिप्सम पट्टी के मध्य-जांघ के स्थिरीकरण होता है। पैर पर एक समर्थन के साथ बाद में चलने के लिए, एक "एड़ी" पट्टी से जुड़ी हुई है। 4 सप्ताह के बाद फ्रैक्चर के बाद से, पट्टी को छोटा किया जाता है, घुटने के जोड़ को मुक्त करता है।
एंथिफ़ेस सिंडेसमोसिस (विस्तार "प्लग") के क्षेत्र में टुकड़ों की पूरी मैपिंग और डायस्टेसिस के उन्मूलन हैं एक शर्त टखने के जोड़ के कार्य को बहाल करना और पोस्ट-आघातक विकृति आर्थ्रोसिस के विकास को रोकना।
उच्चारण फ्रैक्चर को दोहराने के लिए, रोगी को पीठ पर रखा जाता है, पैर अंदर झुका हुआ होता है घुटने का जोड़। सहायक कूल्हे के विपरीत होता है, और सर्जन एक हाथ से एड़ी और दूसरे के साथ पैर के पीछे पकड़ता है और अक्ष के साथ टिबिया का धीमा, लेकिन मजबूत कर्षण करता है। विस्तार को रोकने के बिना, एड़ी और ताल, सुपार्जन की स्थिति देते हैं और पूरे पैर को अंदर की ओर विस्थापित किया जाता है, जिससे पैर की बाहरी परत समाप्त हो जाती है। टखने की हड्डी टूटी हुई जगह पर टूटी और विस्थापित औसत दर्जे का टखना लाता है। टिबिया के आर्टिकुलर किनारे के पीछे के हिस्से के अलगाव और विस्थापन की उपस्थिति में, पैर को विस्तार की स्थिति दी जाती है, और जब टिबियल हड्डी का पूर्वकाल खंड टूट जाता है, तो फ्लेक्सियन दिया जाता है। स्नायुबंधन और संयुक्त के कैप्सूल को खींचकर ये तकनीक विस्थापित टुकड़ों के पुन: निर्माण में योगदान करती हैं। इसके अतिरिक्त हड्डी के टुकड़े के क्षेत्र पर दबाव पैदा करते हैं। अंत में, टिबिया की दोनों हड्डियों को अंडकोषीय सिंडेसमोसिस में डायस्टेसिस को खत्म करने और टखने "कांटा" (छवि 1) को बहाल करने के लिए ललाट तल में टखने के जोड़ के स्तर पर निचोड़ा जाता है। पहुंची स्थिति एक प्लास्टर कास्ट के साथ तय की गई है: पहले, पार्श्व प्लास्टर स्प्लिंट्स को लागू किया जाता है और एक नरम पट्टी के परिपत्र स्ट्रोक के साथ तय किया जाता है, एक्स-रे निगरानी के बाद, एक परिपत्र प्लास्टर कास्ट उंगलियों से जांघ के मध्य तक लगाया जाता है, जिससे घुटने के जोड़ पर 5 -10 ° मोड़ स्थिति होती है और एक कोण पर पैर को ठीक किया जाता है। 90-95 °।
अंजीर। 1।
स्थिरीकरण की अवधि - 8-10 सप्ताह।, पट्टी लगाने के 7-10 दिनों के बाद एक नियंत्रण रेडियोग्राफ बनाना चाहिए। टुकड़ों के माध्यमिक विस्थापन की आवृत्ति को बढ़ाने के लिए अंग की एक ऊंचा स्थिति के साथ बिस्तर आराम के साथ गैर-अनुपालन की ओर जाता है।
बंद पुनरावृत्ति के लिए कुछ कठिनाइयां सूजन पैदा करती हैं जो चोट के बाद पहले घंटों में होती हैं। बेशक, यह रोगी के प्रवेश पर और उपचार के बाद के चरणों में दोनों के महत्वपूर्ण विस्थापन को समाप्त करने और पैर के उत्थान को समाप्त करने के लिए बंद पुनरावृत्ति के लिए एक contraindication के रूप में काम नहीं करता है। हालाँकि, अगर पहले प्रयास के बाद, टखने के जोड़ में अनुपात पूरी तरह से बहाल नहीं होता है और कुछ मिलीमीटर के भीतर थोड़ी सी भी बदलाव रहता है, तो एडिमा की स्थिति में बंद रिपोजिशन में आगे के प्रयास उचित नहीं हैं।
अपने समर्थन के उल्लंघन के साथ डिस्टल टिबियल मेटाफिपिसिस के आर्टिकुलर साइट के फ्रैक्चर के साथ घायल अंग पर भार को सीमित करने की शर्तें: 3-3.5 महीने से पहले का आंशिक भार नहीं, पूर्ण - 4.5-5 महीने से पहले नहीं। चोट के क्षण से, इसके समर्थन को बाधित किए बिना डिस्टल टिबिअल मेटाफिपिसिस के आर्टिकुलर साइट के फ्रैक्चर के साथ: 4-6 सप्ताह से आंशिक भार, पूर्ण - 8-10 सप्ताह से। (डिस्टल टिबियोफाइब्रल सिंथेसमोसिस के पूर्ण रूप से टूटने के लिए 2.5-3 महीने तक के सामान्य शरीर के वजन वाले रोगियों में अनलोडिंग की आवश्यकता हो सकती है; मोटापे के लिए, 5-6 महीने तक); संयुक्त स्थान के क्षैतिज भाग के स्तर के नीचे बाहरी टखने के फ्रैक्चर: 2-3 सप्ताह से आंशिक भार, 4-5 सप्ताह से पूर्ण भार।
यदि दो प्रयासों (आर्टिकुलर "कांटा" विस्तारित होने के बाद पुनरावृत्ति विफल हो जाती है, तो टखने को एक ब्लॉक से बाहर की ओर विस्थापित किया जाता है, पैर की उदासी बनी रहती है) या प्लास्टर कास्ट के तहत एक माध्यमिक विस्थापन होता है, जितनी जल्दी हो सके सर्जिकल उपचार की सिफारिश की जाती है।
सबसे ज्यादा सामान्य कारण असफल बंद रिपोजिशन टिबिया सिंडेसमोसिस में डायस्टेसिस की विफलता है, औसत दर्जे का टखने का अपर्याप्त रिपोजिशन और पोस्टीरियर विस्थापन (डेस्टो फ्रैक्चर) या पूर्वकाल (स्वेट फ्रैक्चर) टिबिया के आर्टिक्युलर टुकड़ों को हटाने में विफलता है, जो लंबे समय तक उपचार में विकास के विकास की ओर जाता है।
टखनों के ओस्टियोसिंथिथिसिस को एक रॉड, बुनाई सुइयों, शिकंजा, प्लेट और अन्य संरचनाओं (छवि 2) के साथ किया जाता है।
अंजीर। 2।
सभी मामलों में, दाएं कोण पर पैर की स्थिति के साथ एक रकाब या यू-आकार के सहायक पट्टी के रूप में एक प्लास्टर कास्ट लागू करें ( विशेष ध्यान दबाव बिंदु पर भुगतान करने की आवश्यकता है), एक तकिया पर एक ऊंचा स्थान प्रदान करें या 4-8 दिनों के लिए समर्थन करें।
चिकित्सीय व्यायाम।सभी मामलों में, पहले दिन से तल के लिए अभ्यास किया जाता है, 5-7 वें दिन समर्थन पट्टी को हटाने के बाद पैर के लिए अन्य मोटर अभ्यास।
बिस्तर से उठे।रोगी 4-5 वें दिन खड़े हो सकते हैं, जैसे ही नरम ऊतक सूजन कम हो जाती है।
बाद में रखरखाव और लोडतालिका के अनुसार किया जाता है। 1।
तालिका 1।टखने के फ्रैक्चर के सर्जिकल उपचार के बाद अंग पर भार का समय
|
ऑस्टियोसिंथेसिस की विशेषताएं |
भार वहन करने वाली कलात्मक सतह |
|
|
अच्छा है |
उपास्थि या हड्डी क्षति के साथ |
|
|
स्थिर अस्थिमज्जा का प्रदाह |
सक्रिय आंदोलन अभ्यास। हटाने योग्य लंबे समय तक। 6 वें दिन से प्रारंभिक भार (शरीर के वजन का 25% तक)। सप्ताह 3 या 4 से लोड वृद्धि |
सक्रिय आंदोलन अभ्यास। हटाने योग्य लंबे समय तक। प्रारंभिक भार केवल 7 वें सप्ताह से। |
|
अस्थिबंध पुनर्निर्माण या सिंडीस्मोसिस के साथ स्थिर अस्थिकेंद्रण |
सक्रिय आंदोलन अभ्यास। जिप्सम लोंगेट। 4 वें सप्ताह से लोड करें |
सक्रिय आंदोलन अभ्यास। जिप्सम लोंगेट। सप्ताह 7 से लोड करें |
|
अस्थिर अस्थिमज्जा का प्रदाह |
6 सप्ताह के लिए प्लास्टर डाला। सप्ताह 4 से प्रारंभिक भार |
6-8 सप्ताह के लिए प्लास्टर डाला। प्लास्टर ड्रेसिंग हटाने से पहले सप्ताह लोड करें |
एक्स-रे नियंत्रणसभी मामलों में 6 और 10 से 12 सप्ताह के बाद उत्पन्न होता है।
धातु निकालना8-12 महीनों में किया गया; व्यक्तिगत पेंच नहीं हटाए जा सकते। स्थिति पेंच (फाइबुला और टिबियल हड्डियों के बीच) 8-10 सप्ताह के बाद हटा दिया जाता है।
Ilizarov तंत्र (बाहरी 3) द्वारा बाहरी अस्थिकेंद्रण के संकेत टिबिया हड्डियों के बाहर के खंडों के कई फ्रैक्चर हैं, टायफाइड फ्रैक्चर के साथ डायफिशियल टिबियल फ्रैक्चर, टखने के फ्रैक्चर, विशेष रूप से बासी और पुराने वाले। फ्रैक्चर नरम ऊतक दोष के साथ।
अंजीर। 3।
प्लास्टर पट्टी को हटाने के बाद टुकड़ों के निर्धारण के तरीकों के बावजूद, पुनर्स्थापना उपचार मेकोथेरेपी, मालिश, ऑज़ोकर्इट और मिट्टी के अनुप्रयोगों और फिजियोथेरेप्यूटिक प्रक्रियाओं के साथ निर्धारित किया जाता है।
विकलांगता अवधि 3 से 4 महीने तक होती है, टुकड़ों के विस्थापन के असामयिक और अपूर्ण उन्मूलन के साथ-साथ शिन-स्टॉप संयुक्त के "कांटा" का विस्तार होता है, वे विशेष रूप से शारीरिक श्रम में लगे लोगों में काफी बढ़ सकते हैं।
जटिलताओं:संकुचन, पुराने ऑस्टियोआर्थराइटिस, झूठे जोड़ों।
ट्रॉमैटोलॉजी और आर्थोपेडिक्स। एन.वी. कोर्निलोव
