एमसीबी 10 में टिबिया का फ्रैक्चर
पैर का फ्रैक्चर एक चोट है जो निचले अंग के फाइब्यूलर और / या टिबियल हड्डियों की अखंडता के उल्लंघन के साथ है। इस तरह की चोट सभी स्थानीय फ्रैक्चर के 10% के लिए होती है। पैर की हड्डियों के फ्रैक्चर के सबसे आम कारणों में से एक कार दुर्घटनाएं हैं। आपको पता होना चाहिए कि पैर की हड्डियों का फ्रैक्चर एक गंभीर चोट है और अक्सर जटिलताओं के साथ होता है। इसे रोकने के लिए, चोट को जल्दी से पहचानना और प्राथमिक चिकित्सा प्रदान करने के लिए सभी आवश्यक क्रियाएं करना आवश्यक है, साथ ही साथ विशेष चिकित्सा देखभाल की तत्काल आवश्यकता है।
पैर की संरचना की विशेषताएं
एक पैर की पिंडली में दो लंबी ट्यूबलर हड्डियां होती हैं: फाइबुला और टिबियल। ऊपर से वे जुड़ते हैं फीमर हड्डी और पटेला, एक घुटने के जोड़ का गठन, और नीचे से स्पष्ट राम की हड्डी पैर, टखने के जोड़ का गठन।
टिबिअ बहुत अधिक रेशेदार और पैर के अंदरूनी तरफ स्थित है। इसके ऊपरी भाग इसमें 2 फ्लैट प्लेटफॉर्म हैं जो फीमर के साथ आर्टिक्यूलेशन के लिए आर्टिकुलर सर्फेस बनाते हैं। इन कुंडलों के बीच एक ऊँचाई होती है जिस पर इंट्रा-आर्टिकुलर घुटने के स्नायुबंधन जुड़े होते हैं। इस हड्डी के शरीर में एक त्रिदोष क्रॉस सेक्शन होता है। यह पैर के अंदरूनी हिस्से में एक छोटी हड्डी के फलाव के साथ समाप्त होता है - आंतरिक टखने, जो आर्टिकुलर सतह के निर्माण में भाग लेता है। टखने का जोड़.
टांग के अगले भाग की हड्डी बहुत छोटा और पतला, साथ स्थित बाहर निचला पैर ऊपरी हिस्से में, इसमें थोड़ा मोटा होता है जो साइड की सतह से जुड़ता है। बड़ा thighboneऔर नीचे समाप्त होता है बाहरी टखनाजो टखने के निर्माण में भी भाग लेता है।
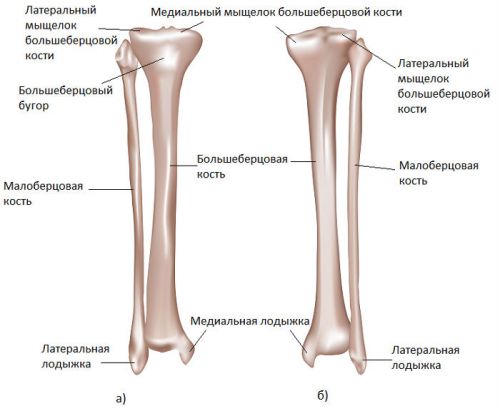
निचले पैर की हड्डियों की संरचना (दाएं और बाएं पैर)
शिन फ्रैक्चर के कारण
चोट के कारण के आधार पर, पैर के दर्दनाक और रोग संबंधी फ्रैक्चर को अलग किया जाता है। पहले मामले में, हड्डियों की अखंडता का उल्लंघन बल के प्रभाव में होता है, जो स्वस्थ के प्रतिरोध से अधिक होता है अस्थि ऊतक। दूसरे में, हड्डी एक न्यूनतम भार की कार्रवाई के तहत भी टूट जाती है, लेकिन अंतर्निहित बीमारी की पृष्ठभूमि के खिलाफ, जो हड्डी की ताकत को काफी कम कर देता है, उदाहरण के लिए, अस्थिमज्जा का प्रदाह, तपेदिक क्षति, ऑस्टियोपोरोसिस, घातक प्राथमिक और मेटास्टेटिक ट्यूमर, और हड्डी के विकास में आनुवंशिक दोष।
लगभग 95% मामलों में दर्दनाक और पैथोलॉजिकल फ्रैक्चर से निपटना पड़ता है। ऐसे मामलों में, पैर की अखंडता का उल्लंघन हो सकता है:
- जब एक पैर पर गिरता है, जो एक स्थिति में तय होता है, उदाहरण के लिए, स्की बूट में वस्तुओं के बीच सैंडविच होता है;
- निचले पैर क्षेत्र (कार दुर्घटनाओं, एक भारी वस्तु छोड़ने, एक छड़ी, एक किक) के प्रत्यक्ष प्रभाव के मामले में।

प्रत्यक्ष प्रहार के कारण पैर की हड्डियों के फ्रैक्चर का एक उदाहरण
चोट का वर्गीकरण
रोगों के अंतर्राष्ट्रीय वर्गीकरण 10 संशोधन (ICD 10) के अनुसार, पैर की हड्डियों का फ्रैक्चर सिफर S82 के साथ एन्कोडेड है।
हड्डियों के किस भाग के क्षतिग्रस्त होने के आधार पर, पैर के फ्रैक्चर को अलग किया जाता है:
- टिबिया के condyles के बीच ऊंचाई;
- tibial condyle;
- डायफिसिस (शरीर का) बड़ा है, फाइबुला या दोनों (ऊपरी, मध्य और निचला तीसरा);
- आंतरिक या बाहरी टखने।
घायल होने पर त्वचा को नुकसान की उपस्थिति के आधार पर बंद फ्रैक्चर बछड़ा और खुला।
हड्डी के टुकड़े के विस्थापन के साथ टिबिया के बंद फ्रैक्चर (आप पैर की एक अलग विकृति और इसकी कमी को नोटिस कर सकते हैं)
यदि हम हड्डी के टुकड़ों के विस्थापन के वर्गीकरण में विचार करते हैं, तो विस्थापन के साथ और बिना टिबिया का फ्रैक्चर होता है।
इस बात पर निर्भर करता है कि जोड़ों के निर्माण में शामिल निचले पैरों की हड्डियों के हिस्से फ्रैक्चर में शामिल हैं या नहीं, अतिरिक्त-आर्टिकुलर (हड्डियों के डायफिसिस की अखंडता का उल्लंघन) और इंट्रा-आर्टिकुलर (कंसील टूट गए हैं, अंतर-पेशी ऊंचाई, टखने)। उत्तरार्द्ध गंभीर चोटों के समूह से संबंधित हैं और, एक नियम के रूप में, हड्डी के टुकड़ों की तुलना करने और क्षतिग्रस्त संयुक्त (घुटने या टखने) के कार्य को फिर से शुरू करने के लिए जटिल संचालन की आवश्यकता होती है।
यदि आप हड्डी की अखंडता के उल्लंघन की रेखा की प्रकृति को ध्यान में रखते हैं, तो पैर के फ्रैक्चर होते हैं (यह पैरामीटर चोट के तंत्र पर निर्भर करता है):
- सीधी रेखाएं (ब्रेकिंग लाइन की एक स्पष्ट क्षैतिज दिशा होती है);
- तिरछा (ब्रेकिंग लाइन हड्डी के विकर्ण के साथ चलती है);
- सर्पिल (टूटी हुई रेखा असमान, एक सर्पिल जैसा दिखता है)।
इसके अलावा, शिन फ्रैक्चर तब एकल हो सकते हैं जब केवल एक ब्रेक लाइन हो और 2 से अधिक हड्डी के टुकड़े नहीं बनते हों, और कई। बाद के मामले में, चोट 2 से अधिक टुकड़े पैदा करती है।
शिन अस्थि फ्रैक्चर के लक्षण
चोट के स्थान के आधार पर पैर की हड्डियों के फ्रैक्चर के संकेत अलग-अलग होते हैं। बड़ी और रेशेदार हड्डियों की अखंडता के उल्लंघन के मुख्य प्रकारों के लक्षणों पर विचार करें।
- घुटने में तीव्र दर्द;
- सूजन और तेजी से वृद्धि घुटने का जोड़ व्यास में;
- सक्रिय आंदोलनों को करने में असमर्थता और घुटने के जोड़ में निष्क्रिय आंदोलनों के दौरान दर्द में तेज वृद्धि;
- संयुक्त गुहा में रक्तस्राव - हेमर्थ्रोसिस।
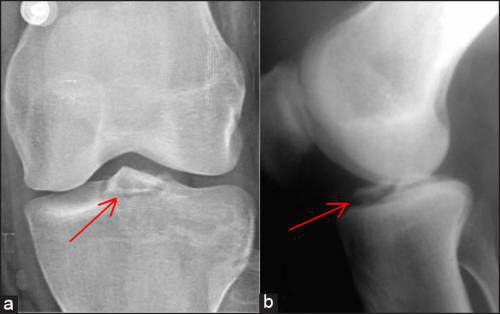
तीर टिबिअ के इंटरमिक्रोबियल ऊंचाई के फ्रैक्चर को इंगित करता है।
कंडेल फ्रैक्चर
- घुटने के क्षेत्र में गंभीर दर्द;
- सूजन और घुटने के जोड़ में वृद्धि मात्रा में;
- सक्रिय और घुटने में निष्क्रिय आंदोलनों के साथ दर्द की कमी;
- पैर के विचलन पक्ष में जब ऑफसेट टुकड़े।
बछड़े और रेशेदार हड्डियों का शारीरिक फ्रैक्चर
- तीव्र दर्द;
- फ्रैक्चर साइट पर पैर की सूजन और विकृति;
- चोट के बाहरी संकेत - हेमोरेज, हेमटॉमस, एक खुले फ्रैक्चर के साथ त्वचा पर एक घाव, जिसमें से हड्डी के टुकड़े फैल सकते हैं;
- अक्ष के साथ पैरों को छोटा करना;
- मोटर की हानि और समर्थन समारोह अंग;
- कंकाल की अखंडता के उल्लंघन के स्थान पर हड्डी की दरार;
- हड्डी के टुकड़ों की त्वचा के नीचे जांच;
- रोगी के पैर के तंत्रिका तंतुओं को नुकसान पहुंचने के मामले में, वह इसे नहीं हिला सकता, चोट की जगह के नीचे की त्वचा की संवेदनशीलता परेशान है;
- यदि रक्त वाहिकाएं घायल हो जाती हैं, तो पैर की धमनियों पर पल्स गायब हो जाता है, त्वचा ठंडी हो जाती है और पीला हो जाता है, पेरेस्टेसिया विकसित होता है, बाहरी या आंतरिक रक्तस्राव के संकेत देखे जाते हैं।
टखने का फ्रैक्चर
- टखने में दर्द;
- टखने क्षेत्र की सूजन, व्यास में नीचे की तरफ पैरों में वृद्धि;
- खुले फ्रैक्चर की स्थिति में त्वचा या घाव के नीचे रक्तस्राव;
- निष्क्रिय करने की कोशिश करते समय टखने और तेज दर्द में सक्रिय आंदोलनों की कमी;
- पैर की विकृति और इसकी मजबूर स्थिति - विचलन बाहर या अंदर की ओर।
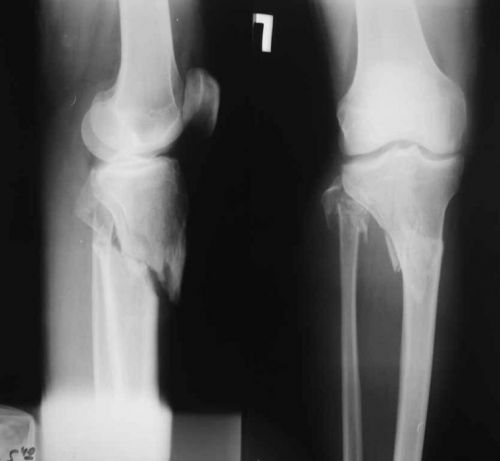
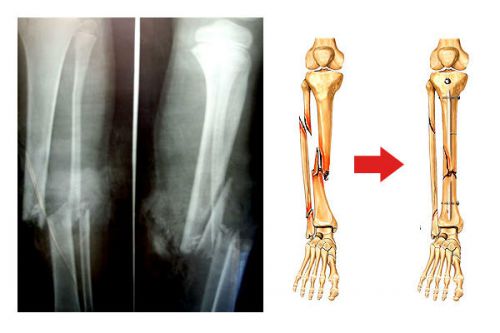
छवि (पार्श्व और सीधा प्रक्षेपण) स्पष्ट रूप से एक छोटी सी फ्रैक्चर दिखाती है - और ऊपरी तीसरे में एक ऑफसेट के साथ टिबिअल हड्डियों
निदान की पुष्टि करने के लिए बहुत सरल है। ऐसा करने के लिए, आपको रेडियोग्राफ़िक परीक्षा आयोजित करने की आवश्यकता है। एक उच्च-गुणवत्ता वाली एक्स-रे छवि न केवल एक फ्रैक्चर की उपस्थिति निर्धारित करने के लिए, बल्कि इसके स्थान, प्रकार और आकार को स्पष्ट करने के लिए भी संभव करेगी।
फ्रैक्चर के बाद संभावित जटिलताओं
फ्रैक्चर के कारण जटिलताएं हो सकती हैं, और देर या अयोग्य प्राथमिक चिकित्सा, अनुचित उपचार और आवश्यक पुनर्वास उपायों की कमी के मामले में। मुख्य बातों पर विचार करें:
- रक्त वाहिकाओं को नुकसान और एक बड़े पोत से बाहरी रक्तस्राव के देर से रोक के साथ निचले अंग या रक्तस्रावी सदमे के हिस्से के नुकसान के साथ इस्केमिक गैंग्रीन का खतरा।
- पैर की मोटर गतिविधि के उल्लंघन के साथ नसों का नुकसान, चाल का उल्लंघन।
- फैट एम्बोलिज्म एक जीवन-धमकी वाला आपातकाल है जिसमें हड्डी के नलिका से रक्त वाहिकाओं के लुमेन में प्रवेश करने वाले वसा ऊतक के कण होते हैं।
- के साथ संक्रामक जटिलताओं फ्रैक्चर.
- निचले अंग की पोस्टट्रूमैटिक विकृति।
- एक झूठी संयुक्त का गठन, जिससे पैर के समर्थन समारोह का नुकसान होता है।
- इंट्रा-आर्टिकुलर फ्रैक्चर के मामले में संकुचन या एंकिलोसिस का गठन, अभिघातजन्य विकृति ऑस्टियोआर्थ्रोसिस।
- ऑस्टियोमाइलाइटिस, जो अक्सर इलिजारोव तंत्र की मदद से फ्रैक्चर के उपचार का परिणाम है।

यदि निचले पैर की नसें क्षतिग्रस्त हो जाती हैं, तो रोगी पैर को खुद की ओर नहीं उठा सकता है।
निचले पैर की हड्डियों के फ्रैक्चर या इसके संदेह के मामले में एम्बुलेंस को कॉल करना अनिवार्य है, क्योंकि यह चोट रक्तस्राव से जटिल हो सकती है, जो जीवन के लिए खतरा है और इसके लिए आपातकालीन रोक की आवश्यकता होती है। इसके अलावा, आपातकालीन चिकित्सक एक प्रभावी संवेदनाहारी चिकित्सा लिख सकेगा, सही परिवहन स्थिरीकरण कर सकेगा, घाव का उपचार करेगा, यदि कोई हो, और मरीज को सही स्थिति में कम से कम समय में अस्पताल पहुंचा सके।
![]()
पैर के फ्रैक्चर के लिए प्राथमिक चिकित्सा के बुनियादी सिद्धांत: पैर से कपड़े हटाएं, टूटे हुए पैर को एनेस्थेटाइज और ठीक करें
एम्बुलेंस के आने से पहले मुझे क्या करना चाहिए? प्राथमिक चिकित्सा के मूल सिद्धांतों पर विचार करें:
- ध्यान से जूते और कपड़े को पैर से हटा दें, जिससे अंग हिलने की कोशिश न करें।
- यदि यह हाथ पर है तो एक ओवर-द-काउंटर एनेस्थेटिक गोली दें।
- एक खुले फ्रैक्चर के मामले में ज्ञात तरीकों में से एक में खून बह रहा बंद करो और एक एंटीसेप्टिक के साथ घाव के किनारों का इलाज करें।
- एक विशेष टायर या तात्कालिक साधनों के साथ अंग को ठीक करें।
यह महत्वपूर्ण है! किसी भी मामले में आपको एक टूटे हुए पैर को सीधा करने की कोशिश नहीं करनी चाहिए। इस तरह की क्रियाएं रक्तस्रावी सदमे के विकास को गति प्रदान कर सकती हैं, रक्तस्राव या तंत्रिका तंतुओं के विकास के साथ रक्त वाहिकाओं को नुकसान पहुंचा सकती हैं। यह केवल एक विशेषज्ञ द्वारा एक आघात अस्पताल में संज्ञाहरण के तहत और रेडियोग्राफी के बाद और फ्रैक्चर के प्रकार का निर्धारण किया जाना चाहिए।
शायद इस तरह की चोट के लिए प्राथमिक चिकित्सा प्रदान करना सबसे महत्वपूर्ण कदम है। इस तरह से एक स्प्लिंट को लागू करना आवश्यक है, ताकि न केवल पिंडली की हड्डियों को डुबोया जा सके, बल्कि 2 आसन्न जोड़ों (घुटने और टखने) को भी।
ऐसा करने के लिए, मानक टायर फिट करें: प्लास्टिक, वायवीय, प्लास्टिक, और उनकी अनुपस्थिति में, आप हाथ (बोर्ड, प्लाईवुड, लोहे की स्ट्रिप्स, ब्रशवुड) पर उपकरणों का उपयोग कर सकते हैं। टायर को जांघ के ऊपरी तिहाई से पैर की उंगलियों तक लगाया जाता है, घुटने के जोड़ 180k पर और टखने 90º कोण पर झुकते हैं। इम्प्रोवाइज्ड टायर्स या स्टैंडर्ड टायर्स को कपड़े, कॉटन वूल, फोम रबर के साथ प्री-लाइन किया जाना चाहिए। आगे की पट्टियाँ पैर को ऐसे निर्माण को हवा देती हैं, जैसा कि नीचे दिए गए आंकड़े में दिखाया गया है।
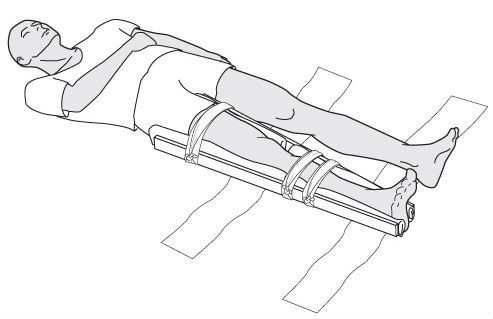
यह पैर की हड्डियों के फ्रैक्चर पर परिवहन स्थिरीकरण होना चाहिए
उपचार के सिद्धांत
उपचार के तरीके और तरीके फ्रैक्चर के प्रकार, इसके स्थानीयकरण, चोट की गंभीरता और जटिलताओं की उपस्थिति के आधार पर भिन्न होते हैं। लेकिन प्रत्येक मामले में एक सामान्य चिकित्सा एल्गोरिदम को एकल करना संभव है, जिसमें 4 चरण होते हैं।
हड्डी के टुकड़ों का निरसन
यह हड्डी के टुकड़ों को सही स्थिति देने में शामिल है, जो उनके तेजी से संलयन और क्षतिग्रस्त हड्डी की शारीरिक अखंडता को फिर से शुरू करना सुनिश्चित करेगा। यह एक रूढ़िवादी तरीके से प्राप्त किया जा सकता है (हड्डियों के बंद होने या पुनरावृत्ति)। इसका उपयोग केवल विस्थापन के बिना टिबिया की हड्डियों के शरीर में एक बंद, सीधी, एकल फ्रैक्चर के मामले में किया जाता है।
लेकिन अधिकांश मामलों में, जब किसी सर्जिकल ऑपरेशन के दौरान टुकड़ों की तुलना की जाती है, तो खुले स्थान का सहारा लेना पड़ता है।
टूटी हुई हड्डियों को ठीक करना
पुनरावृत्ति के बाद, हड्डी के टुकड़े को सही स्थिति में तय करने की आवश्यकता होती है। इस प्रयोजन के लिए, आंतरिक या बाहरी निर्धारण के लिए विभिन्न उपकरणों और उपकरणों का उपयोग किया जाता है: किर्चनर प्रवक्ता, बोल्ट, ओस्टियोसिंथिथेसिस के लिए प्लेट, साइड टिका, इलिजारोव, कल्नर्बज़, कोस्ट्युक, हिस्टमैन, टाकचेंको तंत्र, आदि।
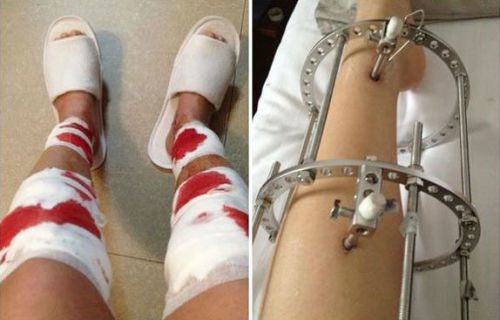
हड्डी के टुकड़े को ठीक करने के लिए Ilizarov उपकरण
लंबी गतिहीनता
कैलस के गठन और फ्रैक्चर के उचित उपचार के लिए आवश्यक है। इस उद्देश्य के लिए, पैर के लिए प्लास्टर पट्टियाँ, स्प्लिन्ट्स, विशेष ऑर्थोस, स्प्लिनट्स लागू करें। विशेष संपीड़न-व्याकुलता तंत्र की स्थापना भी करें।
पुनर्वास
यह पैर की फ्रैक्चर सहित किसी भी चोट के उपचार का अंतिम चरण है, जिसमें अंग के सभी कार्यों की पूरी तेजी से बहाली के उद्देश्य से विभिन्न उपायों का संयोजन शामिल है। एक नियम के रूप में पुनर्वास कार्यक्रम यह भी शामिल है चिकित्सीय अभ्यास, मालिश, फिजियोथेरेपी, आहार और पोषण कई चरणों में होता है।
इस प्रकार, पैर का एक फ्रैक्चर एक लगातार प्रकार की चोट है जिसमें से कोई भी प्रतिरक्षा नहीं है। सभी लोग जो अपने स्वास्थ्य के प्रति उदासीन नहीं हैं, उन्हें इस तरह की चोट के संकेत और उसमें प्राथमिक चिकित्सा के सिद्धांतों के बारे में पता होना चाहिए, क्योंकि यह कभी नहीं जाना जाता है कि किसी व्यक्ति में स्थिति क्या हो सकती है, और किसी का जीवन उसके ज्ञान पर निर्भर हो सकता है।
उपचार का उद्देश्य: हड्डी के टुकड़े के विस्थापन का उन्मूलन, अंग की समर्थन क्षमता की बहाली।
उपचार की रणनीति
गैर-दवा उपचार:स्थिति की गंभीरता पर निर्भर करता है - 1, 2, 3. आहार - 15; अन्य प्रकार के आहार कोमोरिडिटी के आधार पर निर्धारित किए जाते हैं।
दवा उपचार
मुख्य दवाओं:
- संज्ञाहरण गैर-मादक दर्दनाशक - (उदाहरण के लिए: केटोरोलैक 1 मिलीलीटर / 30 मिलीग्राम / मी);
- गंभीर दर्द मादक दर्दनाशक दवाओं के साथ - (उदाहरण के लिए: ट्रामाडोल 50 - 100 मिलीग्राम IV, या 1% मॉर्फिन - 1.0 मिलीलीटर IV, या ट्राइमेपरिडीन 2% - 1.0 मिलीलीटर IV, आप डायजेपाम 5- जोड़ सकते हैं 10mg / डब्ल्यू)।
अतिरिक्त दवाएं:
- दर्दनाक आघात की घटना में: जलसेक चिकित्सा - क्रिस्टलोइड (उदाहरण के लिए: सोडियम क्लोराइड का समाधान 0.9% - 500.0-1000.0, डेक्सट्रोज 5% - 500.0) और कोलाइड समाधान (उदाहरण के लिए: डेक्सट्रान - 200 - 400 मिलीलीटर।, प्रेडनिसोन 30-90 मिलीग्राम)।
रूढ़िवादी उपचार: एक प्लास्टर स्प्लिंट या परिपत्र ड्रेसिंग का आरोपण, कंकाल कर्षण का आरोपण।
सर्जिकल हस्तक्षेप:
79.16 - आंतरिक निर्धारण के साथ टिबिअल और फाइबुला हड्डियों के हड्डी के टुकड़े के बंद होने;
79.36 - आंतरिक निर्धारण के साथ टिबिअल और फाइबुला हड्डियों के हड्डी के टुकड़े का खुला पुनरावृत्ति;
79.06 - आंतरिक निर्धारण के बिना टिबियल और फाइबुला हड्डियों के हड्डी के टुकड़े के बंद होने का स्थान;
78.17 - टिबियल और पेरोनियल हड्डियों पर एक बाहरी निर्धारण डिवाइस का आवेदन;
78.47 - टिबिया और फाइबुला पर अन्य पुनर्स्थापनात्मक और प्लास्टिक जोड़तोड़।
उपचार की मुख्य विधि ओस्टियोसिंथिथेसिस के विभिन्न तरीके हैं:
- एक्स्ट्राफोकल;
- विवाहेतर संबंध;
- इंट्रामेडुलरी;
- संयुक्त।
निवारक उपाय:
वसा एम्बोलिज्म और थ्रोम्बोम्बोलिक जटिलताओं की रोकथाम और उपचार की तैयारी निचले अंग लोचदार पट्टियों या स्टॉकिंग्स के उपयोग के साथ।
निमोनिया की रोकथाम के लिए, रोगी की शुरुआती सक्रियता, व्यायाम चिकित्सा, श्वास व्यायाम और मालिश आवश्यक है।
आगे का प्रबंधन
पश्चात की अवधि एंटीबायोटिक चिकित्सा पोस्टऑपरेटिव घाव दमन की रोकथाम के लिए निर्धारित है (सिप्रोफ्लोक्सासिन 500 मिलीग्राम I / v 2 बार एक दिन, cefuroxime 750 मिलीग्राम * 2 बार एक दिन i / m, cefazolin 1.0 मिलीग्राम * 4 बार एक दिन मैं / मी, सीफ्रीट्रिऑन - 1.0 मिलीग्राम * 2 बार एक दिन / एम, लिनोकोमाइसिन 2.0 2 पी / डी / एम), मेट्रोनिडाजोल 100 * 2 पी / डी और आसव चिकित्सा संकेत के अनुसार।
रोगी को प्रारंभिक अवस्था में सक्रिय किया जाता है, उसे बिना किसी लोड के या बिना एक लोड के साथ बैसाखी पर चलने के लिए प्रशिक्षित किया जाता है (संचालित फ्रैक्चर और ऑपरेशन के प्रकार के आधार पर), बैसाखी में आंदोलन की तकनीक में महारत हासिल करने के बाद आउट पेशेंट उपचार के लिए छुट्टी दे दी जाती है।
सर्जरी के बाद 6, 12 और 36 सप्ताह पर नियंत्रण रेडियोग्राफ किया जाता है।
के बाद सर्जिकल उपचार फ्रैक्चर बाहरी स्थिरीकरण संकेतों के अनुसार लागू किया जाता है।
पुनर्वास
संचालित संयुक्त में आंदोलनों की शुरुआत का समय फ्रैक्चर के स्थानीयकरण, इसके चरित्र, टुकड़ों की स्थिति, प्रतिक्रियाशील घटना की गंभीरता और पुनरावर्ती प्रक्रियाओं के प्रवाह की विशेषताओं से निर्धारित होता है। जल्द से जल्द शुरुआत के लिए प्रयास करना आवश्यक है। शारीरिक व्यायामके रूप में, लंबे समय तक संयुक्त के स्थिरीकरण में परिवर्तन होता है जो इसकी गतिशीलता को सीमित करता है।
व्यायाम चिकित्सा
सर्जरी के बाद पहले दिनों से, रोगियों के सक्रिय प्रबंधन का संकेत दिया जाता है:
- बिस्तर में बदल जाता है;
- साँस लेने के व्यायाम (स्थिर और गतिशील);
- कंधे और ऊपरी अंगों के बड़े और छोटे जोड़ों में सक्रिय आंदोलनों;
- कंधे की कमर और ऊपरी अंगों के सममितीय मांसपेशी तनाव;
- बाल्कन फ्रेम के लिए समर्थन के साथ धड़ को ऊपर उठाना या बिस्तर के ऊपर निलंबित ट्रेपेज़।
विशेषny अभ्यास संचालित अंग के लिए मांसपेशी शोष को रोकने और घायल अंग के क्षेत्रीय हेमोडायनामिक्स में सुधार करने के लिए निर्धारित है, उपयोग करें:
- जांघ और टिबिया की मांसपेशियों का आइसोमेट्रिक तनाव, तनाव की तीव्रता धीरे-धीरे बढ़ जाती है, 5-7 सेकंड की अवधि, एक सत्र में 8-10 की पुनरावृत्ति की संख्या;
- पैर की उंगलियों के कई सक्रिय और विस्तार, साथ ही साथ परिधीय परिसंचरण को प्रशिक्षित करने वाले व्यायाम (कम करना और फिर घायल अंग को ऊंचा स्थान देना);
-
आइडोमोटर अभ्यास करें विशेष ध्यान, गतिशील गतिशील स्टीरियोटाइप को संरक्षित करने की एक विधि के रूप में, जो संयुक्त कठोरता को रोकने के लिए सेवा करता है। काल्पनिक आंदोलन विशेष रूप से प्रभावी होते हैं जब एक लंबे समय से स्थापित गतिशील स्टीरियोटाइप के साथ एक विशिष्ट मोटर अधिनियम मानसिक रूप से पुन: पेश किया जाता है। प्रभाव बहुत अधिक है अगर, काल्पनिक के समानांतर, यह आंदोलन वास्तव में एक सममित स्वस्थ अंग द्वारा पुन: पेश किया जाता है। एक पाठ के दौरान, 12-14 ideomotor आंदोलनों का प्रदर्शन किया जाता है;
- पैर के एक बरकरार अंग (पृष्ठीय और तल का लचीलापन) के समर्थन समारोह को बहाल करने के उद्देश्य से अभ्यास, पैर की उंगलियों के साथ विभिन्न छोटी वस्तुओं को हथियाना, बिस्तर के पीछे पैर के साथ अक्षीय दबाव या गद्दी);
-
पोस्टुरल व्यायाम या स्थिति चिकित्सा - सुधारात्मक स्थिति में अंग को रखना। यह एक अनुदैर्ध्य, फिक्सिंग पट्टियों, टायर आदि की सहायता से किया जाता है। स्थिति का उपचार अंग के रोग संबंधी दृष्टिकोण की रोकथाम के उद्देश्य से है। जांघ और निचले पैर की मांसपेशियों के फ्रैक्चर और विश्राम के क्षेत्र में दर्द को कम करने के लिए, एक कपास-धुंध रोलर को घुटने के जोड़ के नीचे रखा जाना चाहिए, जिसका आकार दिन के दौरान बदलना चाहिए। प्रक्रिया का समय धीरे-धीरे 2-3 से 7-10 मिनट तक बढ़ जाता है। घुटने के जोड़ पर विस्तार (जब रोलर को हटा दिया जाता है) के बाद निष्क्रिय फ्लेक्सेशन का विकल्प इसमें आंदोलन को बेहतर बनाता है।
- विश्राम अभ्यास विभिन्न मांसपेशी समूहों के स्वर में कमी के लिए प्रदान करता है। अंग की मांसपेशियों की बेहतर छूट के लिए, रोगी को एक स्थिति दी जाती है जिसमें तंग मांसपेशियों के लगाव के बिंदुओं को एक साथ लाया जाता है। सक्रिय विश्राम में रोगी को प्रशिक्षित करने के लिए, चक्का आंदोलनों, हिलाने की तकनीक, एक विस्तारित साँस के साथ अभ्यास के संयोजन का उपयोग किया जाता है;
- संचालित अंग के स्थिरीकरण-मुक्त जोड़ों के लिए अभ्यास जो रक्त परिसंचरण में सुधार के लिए योगदान देते हैं, क्षतिग्रस्त क्षेत्र में पुनर्योजी प्रक्रियाओं की सक्रियता;
- संचालित अंग के ट्रॉफी में सुधार के लिए एक स्वस्थ सममित अंग के लिए अभ्यास;
- संचालित अंग के जोड़ों में हल्के आंदोलनों को स्व-सहायता के साथ किया जाता है, एक व्यायाम चिकित्सा प्रशिक्षक की मदद से।
यांत्रिक उपचार
घुटने या टखने के जोड़ों में आंदोलनों के आयाम को सीमित करते समय नियुक्त किया जाता है। इसका लक्ष्य एक अलग-थलग संयुक्त में गतिशीलता को बढ़ाना है, जो मांसपेशियों में छूट के अधीन पैरा-आर्टिकुलर ऊतकों के खींचा हुआ द्वारा प्राप्त किया जाता है। प्रभाव की प्रभावशीलता इस तथ्य के कारण है कि संयुक्त में निष्क्रिय आंदोलन व्यक्तिगत रूप से चयनित कार्यक्रम (आयाम, गति) के अनुसार किया जाता है, उदाहरण के लिए, "आर्ट्रोमोट" उपकरणों पर।
कक्षाओं की संख्या धीरे-धीरे 3-5 से बढ़कर 7-10 प्रति दिन हो जाती है।
मरीज सीखते हैं कि बैसाखी की मदद से कैसे आगे बढ़ना है - पहले वार्डों की सीमा में, फिर वार्डों में (संचालित पैर पर भार के बिना!)। बैसाखी का उपयोग करते हुए चलना सीखना, यह याद रखना चाहिए कि दोनों बैसाखी को एक ही समय में आगे बढ़ाया जाना चाहिए, जबकि स्वस्थ पैर। फिर उन्होंने संचालित पैर को आगे रखा और, बैसाखी पर और आंशिक रूप से संचालित पैर पर झुक गए, गैर-संचालित पैर के साथ एक कदम आगे बढ़ा; एक स्वस्थ पैर पर खड़े, बैसाखी फिर से आगे। यह याद रखना चाहिए कि बैसाखी पर आराम करते समय शरीर का वजन हाथों पर गिरना चाहिए, और नहीं कांख। विपरीत मामले में, न्यूरोवस्कुलर संरचनाओं का संपीड़न हो सकता है, जो तथाकथित बैसाखी पैरेसिस के विकास की ओर जाता है।
सही मुद्रा और चलने के कौशल को बहाल करने के लिए, व्यायाम में सभी मांसपेशियों के समूहों को कवर करने वाले अभ्यासों को मजबूत करना शामिल है, जो झूठ बोलने, बैठने और खड़े होने (हेडबोर्ड पर आराम) करते हुए प्रारंभिक स्थिति में किए जाते हैं।
मालिश
एक सममित मांसपेशी मालिश लिखिए। स्वस्थ अंग। उपचार का कोर्स 7-10 प्रक्रियाएं हैं।
शारीरिक उपचार के तरीके वे दर्द और सूजन को कम करने, सूजन को कम करने, ऑपरेशन के क्षेत्र में ट्राफिज्म और नरम ऊतक चयापचय में सुधार करने के उद्देश्य से हैं। लागू होते हैं:
- स्थानीय क्रायोथेरेपी;
- पराबैंगनी विकिरण;
- चुंबकीय चिकित्सा;
- लेजर थेरेपी।
उपचार का कोर्स 5-10 प्रक्रियाएं हैं।
उपचार क्षमता संकेतक और प्रोटोकॉल में वर्णित नैदानिक और उपचार विधियों की सुरक्षा:
- नियंत्रण रेडियोग्राफ पर हड्डी के टुकड़े के संतोषजनक खड़े;
- क्षतिग्रस्त अंग के कार्य की बहाली।
फाइब्रुला का फ्रैक्चर डायफिसिस। कारणों: पिंडली की बाहरी सतह पर प्रहार।
क्लिनिकल तस्वीर
जगह में दर्द भंगतड़प कर तड़प उठी। अन्य लक्षण लक्षण भंग वे फाइबुला की शारीरिक विशेषताओं (लोड की कमी, टिबिया, विकसित मांसपेशियों के ऊपरी और निचले छोरों का निर्धारण) के कारण चिह्नित नहीं होते हैं। कंट्रास्ट के विपरीत - चोट की जगह पर दर्द की उपस्थिति, पार्श्व संपीड़न से दूर। जटिलताओं: भंग गर्दन में रेशेदार हड्डी को फाइब्यूलर तंत्रिका को नुकसान या घुटने के जोड़ के कैप्सूल के साथ जोड़ा जा सकता है।इलाज
- 3-4 सप्ताह के लिए जिप्सम longuet।ICD-10 रोगों के अंतरराष्ट्रीय वर्गीकरण के लिए कोड:
- S82 - टखने के जोड़ सहित शिन फ्रैक्चर
टिबिअल डायफिसिस का फ्रैक्चर। कारणों: प्रत्यक्ष या अप्रत्यक्ष चोट।
रुग्ण शारीरिक रचना
पर भंग इंटरसियस झिल्ली को नुकसान पहुंचाए बिना, लंबाई के साथ कोई विस्थापन नहीं है, चौड़ाई और कोणीय विस्थापन विशेषता हैं।क्लिनिकल तस्वीर
विकृति और पैर की धुरी की वक्रता, दर्द, पीड़ा बढ़ जाती है अक्षीय भार, पैर पर भरोसा करने में असमर्थता।निदान
- दो अनुमानों में रेडियोग्राफी।इलाज
स्थान बदलने, प्लास्टर कास्ट 2 महीने के लिए, नरम ऊतकों के पारस्परिक संबंध के साथ - ओस्टियोसिंथिथेसिस।diaphyseal भंग निचले पैर की दोनों हड्डियाँ .
कारणों
सीधे (उदाहरण के लिए, बम्पर भंग) और अप्रत्यक्ष (झुकने या घुमा) चोट।रुग्ण शारीरिक रचना
बम्पर भंग - कमिट किया गया भंग डायफिसिस का ऊपरी या मध्य तीसरा। दर्दनाक बल की लचीली कार्रवाई के साथ - भंग पर एक त्रिकोणीय शार्क के साथ भीतर की तरफ वक्रता। दर्दनाक बल की कार्रवाई के साथ, एक पेचदार भंग — भंग हड्डियां विपरीत छोर पर स्थित होती हैं (निचले तीसरे में टिबिया टूट जाता है, ऊपरी एक में फाइबुला)। टुकड़ों का विस्थापन मांसपेशियों के कर्षण पर निर्भर नहीं करता है, लेकिन दर्दनाक प्रभाव की दिशा और शक्ति पर निर्भर करता है।क्लिनिकल तस्वीर
तेज दर्द, विरूपण और परिवर्तन त्वचा का फटना, पैर बाहर की ओर घूमना, टिबिया की धुरी का विरूपण, अक्षीय भार के साथ दर्द में वृद्धि। अतिरिक्त अध्ययन - दो अनुमानों में रेडियोग्राफी।इलाज
पर भंग कोई ऑफसेट, मरम्मत योग्य और आसानी से आयोजित भंग - 4 सप्ताह के लिए कंकाल कर्षण, फिर पैर के पंजे से जांघ के बीच तक फैला एक प्लास्टर कास्ट ( भंग मध्य या निचला तीसरा) या लसदार तह ( भंग ऊपरी तीसरा)। जब अनुप्रस्थ भंग विस्थापन के साथ - 3-4 महीनों के लिए प्लास्टर कास्ट के बाद के आरोपण के साथ-साथ पुनरावृत्ति। अतिरिक्त कर्षण के बिना नहीं पकड़े जाने पर कंकाल कर्षण का उपयोग किया जाता है। भंग (पेचदार, कम्यूटेड, तिरछा), व्यापक नरम ऊतक चोटें, त्वचा रोग। विभिन्न प्रकार osteosynthesis।टखने का फ्रैक्चर। आवृत्ति - सभी का 60% भंग निचला पैर
कारणों
प्रत्यक्ष और अप्रत्यक्ष (मजबूर रोटेशन, व्यसन, पैर का अपहरण) चोटें।वर्गीकरण
औंधी स्थिति भंग । क्लासिक पूरा भंग Dupuytren। भंग टाइप करें डुप्यूट्रिएन (अधूरा उच्चारण भंग)। Supinatsionny भंग (पूर्ण या अपूर्ण)। भंग पोटा डेस्टो - सर्वनाम या प्रख्यात का एक संयोजन भंग साथ भंग टिबिया के पीछे या पूर्वकाल किनारे। यह अतिरिक्त flexion (पृष्ठीय या तलघर) के साथ उच्चारण या supination के संयोजन के साथ होता है। फ्रैक्चर - संयोजन भंग पैर की अव्यवस्था के साथ टखने।रुग्ण शारीरिक रचना
पूर्ण उच्चारण भंग निम्नलिखित घटक शामिल हैं (अधूरा भंग पूर्ण के सभी घटकों को शामिल नहीं करता है भंग): . भंग भीतरी टखना या डेल्टोइड लिगामेंट का टूटना। भंग बाहरी टखना या निचले तीसरे में फाइबुला। डिस्टल टिबियल सिंडेसमोसिस का टूटना। पैर का बाहर की ओर झुकाव या अव्यवस्था। पूरा हुआ सुपरिनेशनल भंग निम्नलिखित घटक शामिल हैं:। अलग किए जाने योग्य भंग पार्श्व टखने या टखने के जोड़ के बाहरी पार्श्व स्नायुबंधन का टूटना। परोक्ष भंग टिबिया का भीतरी टखना या भीतरी किनारा। अंदर की ओर पैर का झुकाव या अव्यवस्था।क्लिनिकल तस्वीर
टखने में दर्द और सूजन, फ्रैक्चर के मामले में विफलता का समर्थन; पैर के उच्चारण संबंधी फ्रैक्चर के मामले में, इसे बाहर की तरफ खारिज कर दिया जाता है, हड्डी के टुकड़े टिबियल हड्डी के बाहर के भाग के ऊपर उभरे हुए होते हैं; supination के साथ भंग पैर औसत दर्जे का है; पर भंग पोट-डेस्टोफोटो प्लांटार फ्लेक्सियन की स्थिति में है; के लिए भंग मोच के बिना, कोमलता टखनों के लिए विशिष्ट समीपस्थ होती है, और जब टिबियल सिंडेसमोसिस फट जाता है, तो यह पूर्वकाल में टिबिया हड्डियों के ऊपर होता है, और दर्द अक्षीय आंदोलनों की तुलना में पार्श्व आंदोलनों के साथ अधिक बढ़ जाता है। अतिरिक्त अध्ययन - दो अनुमानों में रेडियोग्राफी, एक अतिरिक्त आधे-बेवल प्रक्षेपण में डिस्टल इंटरकोर्सियस सिंडेसमोसिस के टूटने के साथ।इलाज
घुटने के जोड़ को एक परिपत्र प्लास्टर कास्ट की लंबाई के साथ-साथ, बाद में दोहराव। कंकाल का कर्षण बाहर किया जाता है, जब इसे पुनरावृत्ति करना असंभव होता है। ओस्टियोसिंथेसिस का उपयोग नरम ऊतकों के अंतःक्षेपण के लिए किया जाता है, टूटी हुई टखने की धुरी के चारों ओर घूमता है।आईसीडी -10। S82 भंग टखने के जोड़ सहित पैर की हड्डियाँ
टखने का फ्रैक्चर और पैर की हड्डियों को नुकसान मानव कंकाल की सबसे दर्दनाक चोटों में से हैं। आंकड़ों के अनुसार, उनकी हिस्सेदारी फ्रैक्चर की कुल संख्या का 10 - 15% है।। टखने के सबसे आम फ्रैक्चर इंट्रा-आर्टिकुलर होते हैं, जबकि 28% मामलों में मरीजों में ऑपरेटिव के असंतोषजनक परिणाम होते हैं और रूढ़िवादी उपचार। ICD - 10 में टखने के जोड़ सहित पैर का फ्रैक्चर, सिफर S 82 है।
टखने का फ्रैक्चर एक बहुत ही दर्दनाक चोट है और लंबे समय तक उपचार और एक वसूली अवधि की आवश्यकता होती है।
टखने का जोड़ पैर और पिंडली को जोड़ता है। संयुक्त स्वयं के शारीरिक रूप से एक ब्लॉक आकार होता है, जो इसे विभिन्न विमानों में फ्लेक्सन और विस्तार का उत्पादन करने की अनुमति देता है। इसके अलावा, टखने एक सदमे अवशोषक के कार्य और एक संतुलन कार्य करता है।
उसके पास एक काफी शक्तिशाली पेशी और लिगामेंटस तंत्र है, लेकिन बहुत बार अत्यधिक शारीरिक परिश्रम के अधीन होता है। उस पर पूरे शरीर के द्रव्यमान का दबाव होता है।
महिलाओं में, पहनने के दौरान रक्त की आपूर्ति और संक्रमण बिगड़ा हो सकता है तंग जूते (उदाहरण के लिए, जूते)। टखने की शारीरिक रचना और शरीर क्रिया विज्ञान महत्वपूर्ण लचीलापन और विस्तार आंदोलनों के लिए भविष्यवाणी करता है, जो बदले में, मोच, उपभेदों और फ्रैक्चर का परिणाम हो सकता है।
चोट तंत्र
टखने के जोड़ को नुकसान का मुख्य तंत्र वह स्थिति है जिसमें पैर एक निश्चित स्थिति में है, और गति में पैर का ऊपरी हिस्सा है। यह नाटकीय रूप से ब्लॉक की स्थिति को बदल देता है। ढलान। यह दृढ़ता से टिबिया के निचले हिस्से के पूर्वकाल किनारे के खिलाफ रहता है, जिसके परिणामस्वरूप यह टूट गया है।
टखने की चोट बाहरी घुमाव, अपहरण और पैर को जोड़ने के साथ-साथ ऊर्ध्वाधर संपीड़न के परिणामस्वरूप हो सकती है। नैदानिक अभ्यास में, उपरोक्त बलों के संयुक्त प्रभावों के परिणामस्वरूप एक टखने का फ्रैक्चर होता है।

चोट के परिणामस्वरूप, बड़े स्नायुबंधन और मांसपेशियां टूट जाती हैं, विस्थापन के साथ या बिना टखने का फ्रैक्चर। कभी-कभी टखने का ऊर्ध्वाधर संपीड़न होता है। इस स्थिति में, स्नायुबंधन की टुकड़ी और टिबिया के पूर्वकाल या पीछे के हिस्से का फ्रैक्चर होता है।
आघात में, ओस्टियो-आर्टिकुलर और इंट्राआर्टिकुलर फ्रैक्चर टैलस के पार्श्व भाग में पाए जाते हैं। अधिक दुर्लभ मामलों में, एक आंसू बंद फ्रैक्चर होता है। मेटाटार्सल हड्डी। यह स्थिति छोटी ऊंचाई से गिरने पर भी हो सकती है, दौड़ते समय या तेज गति से चलने के साथ-साथ रोलरब्लाडिंग, स्केटिंग या स्कीइंग करते समय भी।
टखने के फ्रैक्चर के कारण:
- प्रत्यक्ष बल (उदाहरण के लिए, किसी भारी वस्तु को मारना);
- पैर के तेज मोड़, साथ ही साथ विभिन्न ऊर्ध्वाधर भार;
- बाहर की ओर पैर का तेज घूमना (यह स्थिति अक्सर प्रीनेशियल फ्रैक्चर की ओर जाता है);
- अंदर पैर का तेज घुमाव;
टखने के फ्रैक्चर के कई वर्गीकरण हैं, जो चोट के तंत्र और हड्डी के आंदोलन के प्रकार पर निर्भर करते हैं।
फ्रैक्चर के मुख्य प्रकार:
- विस्थापन के बिना टखने का फ्रैक्चर
- विस्थापन के साथ टखने का फ्रैक्चर;
- अंदर पैर के अव्यवस्था के साथ टखने का फ्रैक्चर;
- पैर बाहर की ओर अव्यवस्था के साथ टखने का फ्रैक्चर;
- टखने का खुला फ्रैक्चर;
- टखने का फ्रैक्चर बंद।
फ्रैक्चर के लक्षण
एक फ्रैक्चर की नैदानिक अभिव्यक्तियाँ चोट के तंत्र पर निर्भर करती हैं। एक व्यक्ति पैर के टखने वाले क्षेत्र में दर्द की शिकायत करता है और घायल पैर पर आराम नहीं कर सकता है।। कुछ मामलों में, पैर समर्थन वाले रोगी रहते हैं। घायल टखने के क्षेत्र में, त्वचा के नीचे नरम ऊतकों और रक्तस्राव की सूजन देखी जाती है। दर्द सिंड्रोम न केवल तंत्रिका अंत को नुकसान के कारण बढ़ सकता है, बल्कि ऊतकों की स्पष्ट सूजन के कारण भी हो सकता है।

ऐसे मामलों में जहां पैर की अव्यवस्था के साथ टिबिया के पूर्वकाल के किनारे का फ्रैक्चर होता है, पैर के पूर्वकाल के हिस्से का बढ़ाव और टखने के तालु पर तेज दर्द देखा जा सकता है।
टखने के फ्रैक्चर के मुख्य लक्षण हैं:
- संयुक्त विकृति;
- टखने में चिह्नित सूजन;
- गतिशीलता की सीमा;
- चोट के क्षेत्र में तेज दर्द;
- एक व्यक्ति एक अंग पर भरोसा नहीं कर सकता।
निदान
फ्रैक्चर के निदान के लिए मुख्य विधि एक्स-रे परीक्षा है। मरीज को मानक दो अनुमानों में एक तस्वीर ली जाती है: सीधे और साइड। सबसे कठिन मामलों में, गणना टोमोग्राफी तीन अनुमानों में टखने की कल्पना करने में मदद करती है।
इलाज
वर्तमान में, टखने के फ्रैक्चर के उपचार के दो मुख्य तरीके हैं: रूढ़िवादी और ऑपरेटिव। जब टखने को क्षतिग्रस्त किया जाता है, तो एक प्लास्टर कास्ट लगाया जाता है, पर्क्यूटेनियस कर्षण का उपयोग किया जाता है, और ऑस्टियोसिंथेसिस के साथ सर्जिकल हस्तक्षेप का उपयोग किया जाता है।
ज्यादातर मामलों में, टखने के जोड़ के साधारण फ्रैक्चर को रूढ़िवादी तरीके से व्यवहार किया जाता है।
आधुनिक आघात और ऑर्थोपेडिक्स में, सबसे प्रभावी शल्य चिकित्सा उपचार की विधि है।। संज्ञाहरण के तहत अव्यवस्था के साथ एक टखने के फ्रैक्चर के साथ एक मरीज पर एक ओस्टियोसिंथिथेसिस किया जाता है। एक टूटी हुई हड्डी के हिस्सों को विभिन्न डिजाइनों के साथ तय किया गया है। हड्डियों को एक साथ ठीक से बढ़ने के लिए, एक विशेष प्रत्यारोपण फिक्सर चुना जाता है।
ऑपरेशन के दौरान, ट्रूमैटोलॉजिस्ट को न केवल संयुक्त के आकार को बहाल करना चाहिए, बल्कि स्नायुबंधन को भी सीवे करना चाहिए।
खुले टखने फ्रैक्चर के साथ संयुक्त सूजन के विकास का एक उच्च जोखिम है। इन मामलों में, डॉक्टर का प्राथमिक कार्य सर्जरी से पहले घाव के सावधानीपूर्वक उपचार के साथ-साथ एसेप्सिस और एंटीसेप्सिस के सभी नियमों का पालन करना है। ऑपरेशन के दौरान, यदि संभव हो तो टखने के जोड़ की गुहा को बंद करना आवश्यक है, और घाव को सूखा भी।
टखने के फ्रैक्चर के लिए आघात में, हड्डी के टुकड़े के बाहरी निर्धारण के लिए विशेष उपकरणों का व्यापक रूप से उपयोग किया जाता है। वे आपको हड्डियों के अनुपात को ठीक से बहाल करने की अनुमति देते हैं और उसी समय घाव तक पहुंच प्रदान करते हैं।
यदि किसी मरीज को चोट के परिणामस्वरूप उपास्थि का विनाश होता है, तो वह बाद में एक विकृत आर्थ्रोसिस का विकास करेगा। रोगियों के इस सहवास में, उपचार का मुख्य तरीका टखने के जोड़ का आर्थ्रोसिस है।
टखने के जोड़ के फ्रैक्चर के बाद एक कास्ट में चलना आवश्यक है 4-6 सप्ताह, और कभी-कभी 8 सप्ताह। उपचार की शिफ्ट के साथ टखने के फ्रैक्चर के मामले में और एक मरीज में वसूली की अवधि लंबे समय तक है।
इस अवधि के दौरान, उसे बैसाखी पर आगे बढ़ना चाहिए, घायल पैर पर समर्थन करना मना है। नियंत्रण पैर के एक्स-रे के बाद घायल पैर पर लगाए गए लोड को केवल ट्रूमैटोलॉजिस्ट की अनुमति से दिया जा सकता है। प्लास्टर को जल्दी हटाने और टखने पर अत्यधिक भार के साथ, हड्डी के टुकड़े विस्थापित हो सकते हैं.
टखने के जोड़ के पुराने फ्रैक्चर के लिए, एक ऑपरेशन रोगी को इंगित किया जाता है।
पुनर्वास
पैर के फ्रैक्चर के लिए रिकवरी की अवधि काफी लंबी है। रोगी को भौतिक चिकित्सा, फिजियोथेरेपी और मालिश निर्धारित किया जाता है। भौतिक चिकित्सा संयुक्त के कार्य और गतिशीलता को बहाल करने के उद्देश्य से और एक अनुभवी पुनर्वास विशेषज्ञ के मार्गदर्शन में किया जाना चाहिए। रक्त की आपूर्ति में सुधार और मांसपेशियों की टोन को बहाल करने के लिए, रोगी को फिजियोथेरेपी - यूएचएफ, वैद्युतकणसंचलन निर्धारित किया जाता है।
उचित और समय पर टखने टखने के क्षेत्र में पफपन और रक्त की आपूर्ति संबंधी विकारों से बचने में मदद करता है, साथ ही साथ मांसपेशी शोष भी।
